中医药防治原发性骨质疏松症专家共识
中国老年学学会骨质疏松委员会中医药与骨病学科组
中医药防治原发性骨质疏松症专家共识
中国老年学学会骨质疏松委员会中医药与骨病学科组
【编者按】中国老年学学会骨质疏松委员会组织多位专家,在前期原发性骨质疏松症临床实践指南和专家共识的基础上,检索和评价相关文献资料,通过临床医师的问卷调查和学科组讨论,结合临床实际情况,并咨询我国中医骨伤科界名老专家意见,制定了《中医药防治原发性骨质疏松症专家共识(2015)》,提出根据原发性骨质疏松症的中医病因病机进行辨证分型,并以“辨证施治,整体调节,防治结合”为原则,合理选择治疗方案、观察指标和检测项目,关注长期用药的安全性,以及临床疗效评价与监测,同时还强调预防原发性骨质疏松症“未病先防、既病防变、瘥后防复”的原则与方法,充分发挥了中医学的特色和优势。
简介
根据中国老年学学会骨质疏松委员会要求,中医药与骨病学科组对近年有关中医药防治骨质疏松方面的中文、英文文献进行检索和评价,结合中医/中西医结合专业临床医师的“原发性骨质疏松症中医预防及辨证施治调查问卷”调查,经过3次专家组的会议讨论,并充分咨询我国中医骨伤科界名老专家和中医药与骨病学科组成员的意见,形成2015版“中医药防治原发性骨质疏松症专家共识”。本共识内容主要阐述中药辨证治疗及预防,供中医学或中西医结合医学专业医师参考使用。
原发性骨质疏松症的临床表现和诊断
中医学将原发性骨质疏松症归属为“骨痿”“骨痹”“骨枯”等范畴,主要是由于肾精不足、骨失滋养导致的全身骨骼的慢性退行性疾病。
原发性骨质疏松症是一种以骨量低下、骨微结构破坏,导致骨脆性增加、易发生骨折为特征的全身性骨病(世界卫生组织,WHO)。2001年美国国立卫生研究院(NIH)提出,骨质疏松症是以骨强度下降、骨折风险增加为特征的骨骼系统疾病,骨强度反映在骨骼的两个主要方面,即骨矿密度和骨质量。
病史
多见于绝经后妇女或老年男性。严重患者可有既往骨折史;或患者父母既往有脆性骨折史。
临床表现
疼痛、脊柱变形和发生脆性骨折是骨质疏松症最典型的临床表现。但许多骨质疏松症患者早期往往无明显的自觉症状,常常在骨折后X线或骨密度检查时才发现已有骨质疏松改变。
1.疼痛
患者可有腰背或周身酸痛,负荷增加时疼痛加重或活动受限,严重时翻身、坐起及行走有困难。
2.脊柱变形
骨质疏松严重者可有身高缩短或驼背。椎体压缩性骨折会导致胸廓畸形、腹部受压,影响心肺功能等。
3.骨折
轻度外伤或日常活动后发生的骨折为脆性骨折。发生脆性骨折的常见部位为胸、腰椎,髋部,桡、尺骨远端和肱骨近端。其它部位亦可发生骨折。发生过一次脆性骨折后,再次发生骨折的风险明显增加。
骨质疏松的诊断
临床上用于诊断骨质疏松症的通用指标是:发生了脆性骨折及/或骨密度低下。目前尚缺乏直接测定骨强度的临床手段,因此,有过脆性骨折在临床上即可诊断为骨质疏松症。
骨密度是诊断骨质疏松症、预测骨质疏松性骨折风险、监测自然病程以及评价药物等干预措施疗效的最佳定量指标。骨密度仅能反映大约70%的骨强度。骨折发生的危险与低骨密度有关,若同时伴有其它危险因素则会增加骨折的危险性。
1.测量方法
双能X线吸收法(DXA) 是目前国际学术界公认的骨密度检查方法,其测定值作为骨质疏松症诊断的金标准。其它骨密度测量方法如各种单光子(SPA)、单能X 线(SXA)、定量计算机断层照相术(QCT)等,根据具体条件也可用于骨质疏松症的诊断参考。
2.诊断标准(基于骨密度测定)
可以参照世界卫生组织(WHO)-2.5SD的标准,也可以根据中国人群的实际情况采用中国老年学学会骨质疏松委员会(OCCGS) 建议的-2.0SD或者骨量下降25%作为诊断标准。见表1。
中医学的病因病机
原发性骨质疏松症是一种涉及多脏腑、由多种因素长期、共同导致的慢性全身性疾病。基于中医“肾藏精”“肾主骨”理论,肾精亏虚是本病发生的基本病机,并与中医肝、脾等脏腑功能密切相关,病性有虚有实,然总归于精亏髓减,骨失所养而致。各种原因若导致肾精不足、肾阳亏虚、肝肾阴虚、脾胃虚弱、脾肾阳虚、肾虚血瘀以及血瘀气滞等,则均可导致该病的发生与发展。
肾中精气是骨生长发育的根本。肾中精气分为肾阴和肾阳两个方面,二者相互制约、相互依存、相互为用,使精气充实,维持骨的正常生长发育。人至中老年,天癸渐竭,加之体质虚弱,烦劳过度,耗伤肾精,而致肾精亏虚,精亏髓减,骨失所养;或命门火衰,肾阳虚损,虚寒内生,髓冷骨弱,可见腰膝酸痛或冷痛,骨骼脆弱无力,甚至骨折等症,即导致本病的发生。肾阳虚发展到一定程度时,累及肾阴,即“阳损及阴”,进而造成阴阳俱虚,精气愈亏,则进一步加重病情。
肝肾同源。肝藏血、肾藏精,精能生血,血能养精,母子相眷,精血同源;肝主疏泄,肾主封藏,藏泄互用,相反相成;肝肾阴阳,相互资生,互涵互用。若失血过多、久病血虚;或过劳无度,肝血暗耗;或五志过极,化火伤阴,均可导致肝之阴血亏虚。肝血不足则精失所养,肝肾精亏或阴虚失养,而导致本病的发生。“肝为女子之先天”,女性一生经、孕、产、乳,肝血易亏而难盈。肝血不足则生精乏源,较男子更易出现肝肾阴虚证。
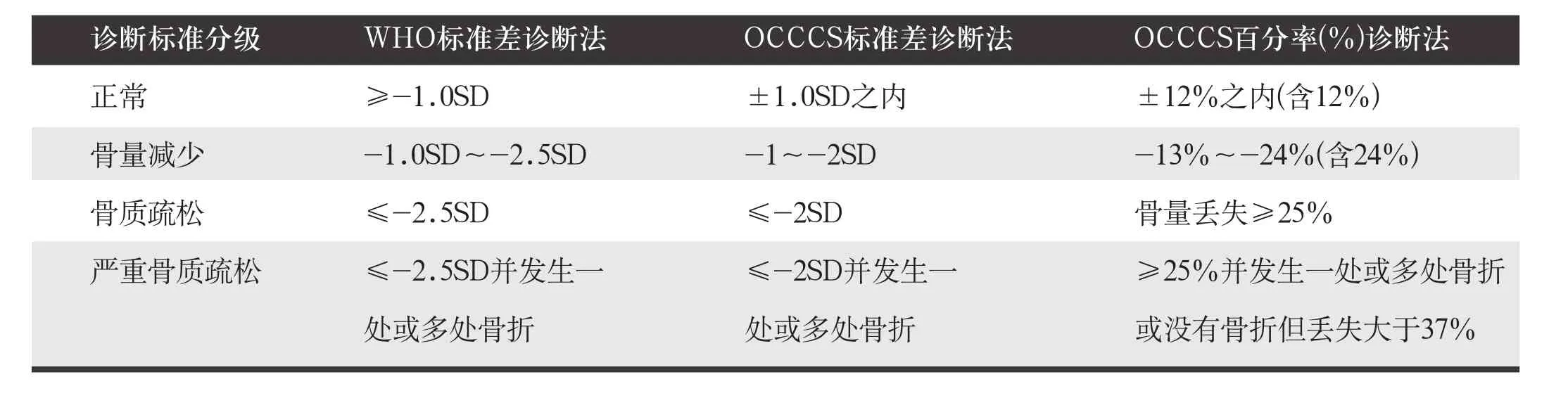
表1 基于骨密度测定的骨质疏松诊断标准
脾胃为后天之本,气血生化之源。“谷入气满,淖泽注于骨,骨属屈伸”( 《灵枢·决气》) 。脾胃运化正常,则肾精得其充养。若禀赋素弱,或长期饮食不节,或病后调养失慎,或劳倦失度,或忧思日久,皆可以导致脾胃虚弱证。脾胃失于运化,则津液不布,久之肾精日涸,渐致髓减骨枯;脾胃又主身之肌肉,若脾胃虚弱,气血乏源,则肌肉失养,日久瘦削无力,甚至痿废不用,骨骼失去肌肉的支撑,愈加骨弱难支。
脾、肾二脏先天、后天相互资生、相互影响。脾主运化,须借助肾阳之温煦,肾藏精气,亦有赖于水谷精微的不断补充。肾阳不足则火不生土,累及脾阳,脾阳不振,精微难布,亦终累及肾阳,若年老虚衰,或久病耗气伤阳,或寒邪直中,或久泻不止,皆可损伤脾肾之阳,导致温煦不足,骨肉失养,渐至骨骼痿弱,四肢无力。
肾为先天之本,肾中精气为一身气化之根。若禀赋素弱,或久病及肾,或年老肾气渐衰,或房劳耗精伤气,皆可使肾中精气亏虚。肾气虚馁则血脉鼓动无力,脉络日久生瘀;五脏六腑之精受藏于肾,瘀血停滞,则经络受阻,肾精更难充养,骨髓不满,骨骼失于濡养。肾虚血瘀互为因果,常相兼为患,日久发为骨质疏松。
气为血之帅,气行则血行,气机不畅则血运受阻,瘀血内生;离经之血亦可影响气的运行,由瘀血导致气滞。该证多由情志不舒,或外伤闪挫,或寒邪侵袭,拘困经脉所致。气血运行不畅,津液输布障碍,骨骼失于濡养而发病。
辨证论治
本共识采用“病证结合”的模式,以中医脏腑和八纲辨证理论为基础,参考各家文献对于原发性骨质疏松症的观点,结合问卷调查结果,综合分析其证候因素和特征,将该病分为6个常见证型:肾阳虚证、肝肾阴虚证、脾肾阳虚证、肾虚血瘀证、脾胃虚弱证及血瘀气滞证。下列常用中成药均有国药准字号,请临床医师参考应用。
肾阳虚证
主症:腰背冷痛,酸软乏力。
次症:驼背弯腰,活动受限,畏寒喜暖,遇冷加重,尤以下肢为甚,小便频多,舌淡苔白,脉弱等。
治法:补肾壮阳,强筋健骨。
推荐方剂:右归丸(《景岳全书》)加减。虚寒证候明显者,可加用仙茅、肉苁蓉、淫羊藿、骨碎补等以温阳散寒。
常用中成药:淫羊藿总黄酮胶囊、右归丸。
肝肾阴虚证
主症:腰膝酸痛,手足心热。
次症:下肢抽筋,驼背弯腰,两目干涩,形体消瘦,眩晕耳鸣,潮热盗汗,失眠多梦,舌红少苔,脉细数等。
治法:滋补肝肾,填精壮骨。
推荐方剂:六味地黄汤(《小儿药证直诀》)加减。阴虚火旺证明显者,可加知母、黄柏;酸痛明显者,可加桑寄生、牛膝等。
常用中成药:芪骨胶囊、六味地黄丸。
脾肾阳虚证
主症:腰膝冷痛,食少便溏。
次症:腰膝酸软,双膝行走无力,弯腰驼背,畏寒喜暖,腹胀,面色 白,舌淡胖,苔白滑,脉沉迟无力等。
治法:补益脾肾,强筋壮骨。
推荐方剂:补中益气汤(《脾胃论》)合金匮肾气丸(《金匮要略》)加减。
常用中成药:补中益气丸合右归丸或济生肾气丸。
肾虚血瘀证
主症:腰脊刺痛,腰膝酸软。
次症:下肢痿弱,步履艰难,耳鸣。舌质淡紫,脉细涩等。
治法:补肾活血化瘀。
推荐方剂:补肾活血方(《伤科大成》)加减。
常用中成药:仙灵骨葆胶囊、骨疏康胶囊(颗粒) 。
脾胃虚弱证
主症:形体瘦弱,肌软无力。
次症:食少纳呆,神疲倦怠,大便溏泄,面色萎黄,舌质淡,苔白,脉细弱等。
治法:益气健脾,补益脾胃。
推荐方剂:参苓白术散(《太平惠民和剂局方》)加减。
常用中成药:参苓白术散。
血瘀气滞证
主症:骨节刺痛,痛有定处。
次症:痛处拒按,筋肉挛缩,骨折,多有骨折史,舌质紫暗,有瘀点或瘀斑,脉涩或弦等。
治法:理气活血,化瘀止痛。
推荐方剂:身痛逐瘀汤(《医林改错》)加减。骨痛以上肢为主者,加桑枝、姜黄;下肢为甚者,加独活、汉防己、鸡血藤以通络止痛;久病关节变形、痛剧者,加全蝎、蜈蚣以通络活血。
常用中成药:活血止痛散。
此外,在临床上亦可见症状较轻、或感受风寒湿邪、或兼夹证者,辨证施治时需灵活应用。
中医药治疗原则和注意事项
治疗原则
中医药防治原发性骨质疏松症的原则是“辨证施治,整体调节,防治结合”,依据原发性骨质疏松症的中医证候遣方用药,达到“改善临床症状,延缓骨量丢失,或增加骨量,降低骨折风险,提高生存质量”的目的。
中药治疗原发性骨质疏松症应根据患者病情和目的选择合适的疗程。若明确以“改善临床症状”为目的,用药1个月后可评估临床症状改善情况,用药3个月后可检测骨转换标志物,监测治疗前后各指标的变化,评估中药治疗原发性骨质疏松症临床疗效;若明确以“延缓骨量丢失或增加骨量”为目的,临床用药时间不宜少于半年,可延长至一年以上,利用双能X线骨密度仪检测患者腰椎及髋部骨密度,评估治疗前后骨密度的变化;若明确以“降低骨折风险,提高生存质量”为目的,可用药1~3年,评估骨折发生率。
注意事项
1.基础治疗
坚持健康的生活方式,摄入富含维生素D、钙、低盐和适量蛋白质的均衡膳食,避免嗜烟、酗酒,慎用影响骨代谢的药物,进行适度的骨骼肌力量和协调性锻炼和康复治疗。
2.中西药联合治疗
中医药防治骨质疏松症时,在根据病人病情和证候特点,选择合理的中药处方治疗的同时,可依据骨质疏松症患者的病理特点,分析患者骨质疏松症类型,联合相应的西药治疗。防治骨质疏松症药物的联合应用较为复杂,要考虑到药物间的相互影响,目前尚需要大样本、长时间的临床研究来明确中西药联合用药的疗效和安全性。
3.关注中药长期使用的安全性
鉴于骨质疏松症发病的特点,决定了防治原发性骨质疏松症需长期服用中药制剂,因此,临床使用中药制剂治疗骨质疏松症时应高度关注药物的安全性问题。首先,应关注一般状况、生命体征(体温、呼吸、心率、血压),血、尿、便常规,肝、肾功能、血钙、血磷和心电图等安全性指标,并定期进行监测。其次,应根据中药制剂处方组成、临床实践经验以及适应症特点、患者全身状况等选择必要的、有针对性的、敏感性高的安全性检测指标,定期进行监测。出现安全性问题后,予以相应的处理措施,如对症处理、停药、随访等。
4.骨质疏松性骨折的处理方法
复位、固定、功能锻炼和抗骨质疏松治疗是治疗骨质疏松性骨折的基本方法,理想的治疗是上述四者的有机结合。骨质疏松性骨折的治疗应强调个体化,可采用非手术或手术治疗。
临床疗效评价与监测
中药治疗骨质疏松症临床疗效评价与监测应围绕以下5方面:①中医证候;②骨转换标志物;③全身骨密度;④骨折发生率;⑤生存质量(SF-36量表)进行综合评价。
主要骨形成标志物:血清碱性磷酸酶(ALP)、骨碱性磷酸酶(BALP)、骨钙素(OC)、I型原胶原C-端前肽(PICP)、I型原胶原N-端前肽(PINP)、骨保护素(OPG)。主要骨吸收标志物:血清抗酒石酸酸性磷酸酶(TRACP)、I型胶原交联C-末端肽(SCTX)、尿吡啶啉(Pyr)、尿脱氧吡啶啉(D-Pyr)、尿I型胶原交联C-末端肽(U-CTX)、尿I型胶原交联N-末端肽(U-NTX)、空腹2小时尿钙/肌酐比值。
在以上诸多指标中,国际骨质疏松基金会(IOF)推荐I型原胶原N-端前肽(PINP) 和血清I型胶原交联C-末端肽(S-CTX)是敏感性相对较好的二个骨转换生化标志物。
中医药预防
骨质疏松症因其发病缓慢、症状不明显,多不能引起人们足够重视。若出现骨折,可严重影响健康,甚至致残、致死。因此,预防是关键所在。“治未病”理论最早在《黄帝内经》诸多篇幅中得以体现,其强调“未病先防、既病防变、瘥后防复”思想在预防骨质疏松症中充分发挥了中医学的特色和优势。
未病先防
骨质疏松症“未病先防”的要点是“健康教育、贯彻终生”。骨骼健康教育,从青少年骨骼生长期开始,妊娠期、哺乳期当特别关注,老年期尤为重要,广泛涉及于衣食住行诸多方面。
1.饮食有节,营养均衡
除保证日常钙质摄入外,还应注意蛋白质、维生素及微量元素的补充,从而达到营养的全面均衡。随着物质生活水平的提高,营养过剩、五味偏嗜的现象也很常见,应适当忌口,防止伤及正气。
2.起居有常,不妄作劳
青壮年人群由于现代生活节奏快,工作压力大,常常忽略日常调护。应养成良好作息习惯,树立健康生活观念,做到劳逸结合。另外,吸烟、过量饮酒等不良生活方式均是骨质疏松的危险因素,应尽早戒除和减少。
3.顺应天时,适时养生
春夏季节气候宜人,应增加户外活动,增加有助于骨健康的体育锻炼;而秋冬气候寒冷,当注意避风寒,宜多晒太阳。五脏与四时关系密切,当根据季节不同注重某一脏腑调理,如春季减酸增甘,冬季减咸增苦等,以达到预防骨质疏松症的目的。
4.精神内守,调畅情志
情志抑郁、焦虑、恐惧等,是容易跌倒的危险因素之一。因而,日常应广泛参加社交活动,多沟通,保持心情舒畅,自我调节,适应环境变化。
既病防变
骨质疏松症“既病防变”的要点是“改善症状、预防骨折”。骨质疏松症所引起骨痛、肌肉萎缩等症状,可影响日常生活质量;不慎跌倒所致骨折则是严重并发症。对已成之病,当尽早采取措施防其逆变,是“治未病”思想更深层次的体现。
1.早期治疗,延缓进展
自35~40岁开始人体骨量水平开始下降,有骨质疏松症危险因素人群,或已有骨量减少者,应早期干预。对于围绝经期妇女、以及年龄大于70岁的男性等高危人群更应重点监测,及时治疗。根据临床不同症状可适当选择中药进行治疗,参见辨证论治部分。
药膳推荐食用黄芪虾皮汤、豆腐猪蹄汤、羊骨羊腰汤、黑豆猪骨汤、怀杞甲鱼汤等,应根据体质酌情选择。保健功法调养,推荐太极拳功法(国家体育总局24式简化太极拳)。中医传统外治法,如中药热敷、超短波加止痛散、中药蜡疗、烫熨治疗、磁震热疗等疗法可有效缓解骨质疏松症患者的周身疼痛,提高行动能力。
2.改善环境,预防跌倒
预防跌倒是避免骨折最直接有效的措施。从人文关怀层面到公共设施建设,再到居家装修,甚至到老年人出行时服装鞋帽的选择,都应科学的加以完善。如公共场所台阶处增加提示、家中浴室安装扶手、出行穿着宽松服饰及携带手杖等。同时,减少老年人相关慢性病(老年性痴呆、白内障等)的发生与发展。
瘥后防复
骨质疏松症“瘥后防复”的要点是“肢体康复、健康生存”。患者一旦发生骨折后,除注重骨骼的解剖学重建外,更应注重患者肢体功能的康复,目的在于恢复自理能力,改善生存质量。
1.功能锻炼,量力而行
骨折肢体的由于长期固定难免发生肌肉萎缩、关节僵硬等并发症,直接影响患肢功能。患者的主动功能锻炼较被动活动在恢复骨密度方面有着明显优势。青壮年人群可从事有一定强度、对抗性的运动。而老年患者则应选取体力消耗小、注重肢体协调性的锻炼,如五禽戏、八段锦、太极拳等,做到量力而行,适可而止。
2.形神合一,心理康健
骨质疏松症主要患者群为老年人,往往存在抑郁、消极、自卑、恐惧等心理。这些不良的情绪对骨质疏松症康复起着消极的作用,也常被医者及家属忽视。耐心交流、积极鼓励,甚至心理治疗的干预,都可有效消除患者心理负担。
3.长期治疗,定期复诊
骨质疏松症是一种长期、进行性疾病,患者应定期复查以了解疾病进展程度,调整治疗方案。某些药物的偏性及副作用可能对脏腑功能有一定影响,不宜长期使用。
10.3969/j.issn.1672-7851.2016.12.007

