肠白塞病的临床特征分析及文献复习
张玲娟, 卫珮如, 周鑫亚, 杨志煜, 李 健
河南大学临床医学院 河南省人民医院 郑州大学附属人民医院消化内科,河南 郑州 450003
白塞病又称贝赫切特病,特征性临床表现是口-眼-生殖器三联征,即复发性口腔溃疡、生殖器溃疡、眼部无菌性葡萄膜炎,临床上常常可同一时期出现多个系统病变,如皮肤、胃肠道、大血管、神经系统等,典型的病理改变为血管炎[1-4]。单单以消化系统为首发表现的白塞病相对较少,但是需引起注意的是白塞病累及胃肠道者常预后不良。近年来有关肠白塞病的报道逐渐增多,且其发病率呈升高趋势[5],回顾性分析2015年1月1日至2021年12月31日于河南省人民医院住院并诊断为肠白塞病的37例患者的临床资料,总结并分析其临床特征和内镜特点,以期增加对肠白塞病的认识,现将结果报道如下。
1 资料与方法
1.1 一般资料收集2015年1月1日至2021年12月31日于河南省人民医院住院诊断为白塞病的患者102例,均按照2014年白塞病国际研究小组制定的诊断/分类标准[6]:包括如口腔溃疡、生殖器溃疡、眼部病变(前葡萄膜炎、后葡萄膜炎或视网膜炎)、神经系统表现、皮肤病变(假性毛囊炎、皮肤溃疡、结节性红斑)和血管表现(动脉血栓、大静脉血栓、静脉炎或浅表静脉炎)共6项。其中口腔、生殖器及眼部病变各给予2分,皮肤病变、神经系统及血管表现各给予1分。≥4分即可诊断为白塞病,针刺试验不是必须,若针刺试验阳性,可给予1分。共筛选出累及消化系统的37例肠白塞病患者,并对其临床资料进行回顾性分析。
1.2 方法回顾性收集肠白塞病患者的临床资料对其进行分析归纳,包括临床资料(消化系统相关症状及其并发症、其他系统受累情况、消化道受累部位);实验室检查(血沉、CRP、补体C3、补体C4、免疫球蛋白A、免疫球蛋白G、免疫球蛋白M),胃肠镜检查、病理及胸腹部CT;同时比较临床表现的性别差异。
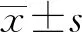
2 结果
2.1 临床特点37例肠白塞病患者中男19例,女18例,年龄(43.3±13.7)岁(15~70岁),病程半个月~20年,中位病程(7.0±6.7)年,37例患者首诊科室为消化科者15例。消化系统受累情况:因腹痛就诊者17例(45.9%),余消化道症状包括腹泻4例(10.8%),腹胀2例(5.4%),胸骨后疼痛5例(13.5%),肛周脓肿2例(5.4%);并发症包括:消化道出血2例(5.4%),肠梗阻2例(5.4%),穿孔1例(2.7%),因“回盲部肿瘤”行回盲部手术1例,术后4年确诊为白塞病。其他系统受累情况依次为口腔溃疡34例(91.9%)、生殖器溃疡19例(51.4%)、眼部病变2例(51.4%)、皮肤病变5例(13.5%)及关节炎5例(13.5%)、发热5例(13.5%)、同时比较临床表现的性别差异,结果显示肠白塞病的关节炎发生率男性高于女性,差异有统计学意义(P<0.05)(见表1)。

表1 37例患者的临床表现
2.2 实验室检查及CT37例肠白塞病患者中,反映机体炎症的指标(血沉、CRP)中升高者均占比>50%,其中完善血沉检查者共34例,52.9%(18/34)血沉升高,完善CRP检查者共36例,52.8%(19/36)CRP升高。完善免疫全套检查者35例,其中22.9%(8/35)补体C3升高、20.0%(7/35)补体C4升高、8.6%(3/35)免疫球蛋白A、免疫球蛋白G及免疫球蛋白M各有1例升高及1例降低2.9%(1/35),完善免疫指标检查者31例,免疫指标检查阳性率为22.6%(7/31),其中19.4%(6/31)ANA阳性,6.5%(2/31)抗SSA抗体阳性,共有12例患者行胸腹部CT检查,91.7%(11/12)CT检查提示受累病变处管壁增厚,部分有局部淋巴结增大及脂肪间隙模糊。
2.3 内镜下改变37例肠白塞病患者中,31例行胃镜检查,其中18例胃镜下可见溃疡形成(包括食管、胃、十二指肠),胃镜下诊断主要有食管溃疡、反流性食管炎、胃炎(除外慢性红斑性胃窦炎)、胃溃疡、十二指肠球部溃疡,食管溃疡多为圆形或椭圆形浅溃疡,溃疡边界清晰,白苔干净,其大小均不超过2 cm(见表2)。28例行结肠镜检查,病变部位以回肠末端最为常见,其次依次为升结肠、回盲部、横结肠、降结肠、乙状结肠、直肠,镜下表现以溃疡最多见,其中53.6%(15/28)为多发溃疡,镜下表现常为圆形或椭圆形、不规则溃疡、多深大,边界清晰,溃疡之间黏膜正常,病变不连续,其他镜下改变包括充血水肿、多发点片状糜烂、息肉等(见表3);胃镜及肠镜均可见溃疡者共5例。

表2 31例患者胃镜下表现[例数(%)]

表3 28例患者肠镜下表现[例数(%)]
2.4 病理结果27例行病理检查,其中15例为上消化道,18例为下消化道,主要表现均为黏膜慢性炎伴急性炎,未见典型血管炎改变。其中溃疡改变7例(25.9%),肉芽组织10例(37.0%),较多嗜酸粒细胞浸润3例(11.1%)。
2.5 治疗及预后肠白塞病患者均以糖皮质激素+沙利度胺为主要治疗药物,部分加用其他类型免疫抑制剂(如环磷酰胺或甲氨蝶呤)和中药类的免疫调节剂(白芍总苷),累及下消化道的同时联用柳氮磺胺吡啶或者美沙拉嗪,累及上消化道者联合抑酸治疗,激素诱导缓解后逐渐减量停用。4例因肠道多发溃疡治疗随访效果欠佳升级加用生物制剂,2例初始治疗即加用生物制剂。生物制剂目前主要应用阿达木单抗(4例)或英夫利息单抗(2例),有2例既往在外院应用重组人Ⅱ型肿瘤坏死因子受体-抗体融合蛋白治疗,在我院住院复查期间使用沙利度胺联合白芍总苷维持治疗。目前,部分患者在我院门诊或住院复查,其症状及肠道溃疡均得到明显改善及愈合,37例患者中有1例女性患者,33岁,病程16年,入院即合并穿孔及腹腔感染,因感染性休克致死。
3 讨论
白塞病于1937年由土耳其医师Behcet首次提出,因在东亚、中东和地中海地区有较高的发病率,故常称为“丝绸之路”病,好发年龄为30~40岁,老年人和儿童少见[7],男性多于女性,在我国发病率约为14/10万,消化道受累发病率为4%~50%[8-9],是个全身性多系统疾病,临床表现复杂,许多病例两个症状间隔时间可长达近10年,早期不好确诊,易漏诊及误诊[10-11]。本研究102例白塞病患者中,31例(30.4%)行胃镜检查,28例(27.5%)行肠镜检查,消化系统受累占36.3%(37/102),提示有>1/3累及消化系统,结合临床实际情况,主管医师水平参差不齐,部分无足够意识行胃肠镜检查进行筛查,仅根据消化道症状去做胃肠镜,这样会导致所统计的发病率较低,因此建议临床医师对疑诊或者已经确诊的白塞病患者行胃肠镜检查,进一步筛查有无胃肠道受累情况。
肠白塞病患者临床表现无明显特异性,主要临床症状包括腹痛、腹泻、腹胀、胸骨后疼痛、吞咽困难或者吞咽疼痛等,肠道病变继续进展可出现出血、穿孔、梗阻、肛周脓肿等并发症,甚至因穿孔或者大出血死亡[12]。近年来有多位学者报道肠白塞病并发阑尾炎疾病,而行外科阑尾切除术[13-14],本研究中1例有阑尾手术病史的患者是因“阑尾肿瘤”在外院行阑尾切除术,术后4年确诊肠白塞病,同时本研究中肠白塞病患者无明确诊断化脓性扁桃体炎或咽炎及累及大血管、神经系统情况,考虑到可能是因样本量小,及回顾性分析资料局限性,需要大样本进一步研究肠白塞病与阑尾疾病及血管、神经系统等其他系统相关性等。
白塞病无特异性实验室指标,仅有炎症指标如CRP及血沉在疾病活动期可有升高,免疫球蛋白及补体与疾病活动无明显相关性[15-17]。肠型白塞病可累及从口腔、咽部、食管、胃、十二指肠、小肠、结肠到肛门,部分早期无明显临床症状,因此疾病早期内镜筛查胃肠道,对明确白塞病的累及范围及严重程度评估是至关重要的,白塞病镜下改变主要是溃疡,边界清楚,病变不连续,有一定特点,食管及回肠末端、回盲部相对更常见[18],但某些疾病如克罗恩病、肠结核、淋巴瘤、缺血性肠病等内镜下表现与本病类似需注意鉴别,在口腔溃疡及生殖器溃疡、皮肤改变出现后易得出诊断,出现前易导致漏诊或者误诊,应注意治疗后随访观察。本研究中回肠末端及食管溃疡最常见、胃炎易常见,但特异性差,胃镜及肠镜均可见溃疡者共5例,未行胶囊内镜或小肠镜检查评估全消化道受累情况,只有1例为查找出血原因行小肠镜检查提示回肠溃疡并出血,胸腹部CT检查易可粗略评估胃肠情况,不耐受胃肠镜检查者可行CT检查,另外白塞病病理学检查可见血管炎性改变,特异性强,但实际工作中胃肠道病理活检结果多为非特异性急慢性炎,很难病理诊断血管炎,有研究建议白塞病患者累及消化道者需多次反复活检或者深挖活检[18],目前白塞病诊断主要是根据临床表现,因其无特异性实验室指标或病理组织学特征[8]。
白塞病的治疗和其他结缔组织病一样,治疗目标是缓解症状,减少疾病复发、延缓病程进展及避免严重合并症的发生。药物方面也是在抑制炎症及免疫方面。目前治疗分为三个方面,首先是一般治疗,其次是局部治疗,最后是全身治疗[11,19]。胃肠道受累即肠白塞病治疗根据其病情的严重程度分类,中重度肠白塞病可应用糖皮质激素加快溃疡愈合;轻中度累及下消化道者可应用氨基水杨酸类药物或柳氮磺吡啶,并可作维持治疗,累及上消化道者建议加用抑酸药物,硫唑嘌呤可作为维持缓解状态并预防手术后复发的治疗药物[8,20]。本研究中统计我院肠白塞病治疗,大部分在风湿免疫科治疗,较少部分在消化内科,多应用激素加沙利度胺联合治疗,激素减量停药后单用沙利度胺维持,个别应用环磷酰胺或者甲氨蝶呤,治疗效果不佳或者初发溃疡范围广、病变严重者应用生物制剂治疗。死亡1例,因出现肠穿孔、腹腔感染。国内一项单中心研究[21]收集了北京协和医院1985年1月至2019年7月共24例白塞病死亡患者资料进行分析,结果提示累及大血管(66.7%)是患者死亡的重要原因,其次累及眼部及消化道者各占33.3%,由此可得出累及消化道的白塞病预后不良,早期应积极治疗。
综上所述,白塞病在临床为少见病,目前累及消化系统的临床症状无特异性,实验室检查无特异性确诊指标,病理活检常无特异性,单依靠胃肠道症状较难诊断,仍需结合其他系统症状尤其是特异性三联征,患者身体条件允许者建议行胃肠镜筛查是否胃肠道累及,消化科医师需提高对该病的认识。

