幽门成形术在微创Mckeown食管癌切除术中的应用疗效分析
孙云浩,黄利荣,应开军,王 尧,季明明,卞 文,陈 岑,陈津津
(1.盐城市第一人民医院(徐州医科大学盐城临床学院)胸外科,江苏 盐城 224001; 2.盐城市第一人民医院(徐州医科大学盐城临床学院)肿瘤科,江苏 盐城 224001)
食管癌是常见的消化系统肿瘤之一,目前对食管癌的治疗主要以手术、放化疗等相结合的综合治疗[1],虽然近年来靶向治疗、免疫治疗取得了一定的进展,但对于中早期食管癌的治疗仍以手术为主[2]。随着微创技术的不断发展,微创食管癌切除术(mininally inva-sive esophageatomy,MIE)因较传统开放手术可减少手术创伤、减轻术后疼痛、缩短住院时间等优势,在临床上得到广泛应用,其中以微创Mckeown术为主流术式[3-4]。然后,食管癌术后仍有较高的并发症[5],如吻合口瘘、胃食管反流、胃排空障碍、肺部感染等,严重影响患者术后生活质量,阻碍了肿瘤综合治疗进程。本研究拟通过微创Mckeown食管癌切除术联合幽门成形术,评价其术后的临床疗效。
1 资料与方法
1.1 一般资料
选取2021年4月—2022年11月在盐城市第一人民医院胸外科行微创Mckeown食管癌切除术患者262例,其中行微创Mckeown术加幽门成形术127例(治疗组),未行幽门成形术者135例(对照组)。纳入标准:(1) 所有患者术前常规胃镜检查确诊为食管癌;(2) 术中均行肿瘤R0切除及淋巴结清扫,无姑息性手术者;(3) 术前行血、生化、肺功能、颈胸腹部增强CT、钡剂造影等检查,PET-CT不作为常规检查,排除远处转移且无手术禁忌证;(4) 所有患者术前均未行新辅助治疗,无重大腹部手术史。剔除标准:(1) 合并严重基础疾病无法耐受手术;(2) 已有远处转移及T4期患者;(3) 家属不配合治疗或术后失访者。两组患者均由同一组术者完成,本组无围手术期死亡病例。
1.2 方法
1.2.1 手术方法 所有患者手术方式均采用微创Mckeown食管癌根治术,全身麻醉后单腔气管插管,取侧俯卧位,建立人工气胸,胸腔镜下完成食管游离,清扫胸部区域淋巴结;改平卧位后,建立人工气腹,腹腔镜下游离胃制成细管状胃,清扫腹腔区域淋巴结;左颈部切口行食管胃侧侧吻合(“T型”吻合),在腹腔制作细管状胃,见图1;治疗组加做幽门成形术,使用电刀纵行切开幽门管,全层长约2.5 cm,间断横行缝合切开缘全层,包埋覆盖,最后确定幽门管通畅,见图2。

图1 细管状胃制作

图2 幽门成形术
1.2.2 围手术期处理 术前对于进食障碍或营养状况差的患者常规给予静脉营养支持或口服肠内营养乳剂,术前6 h常规口服牛奶或橄榄油等以便术中胸导管显露,术后常规留置胃管和十二指肠营养管,术后第1天保持胃管通畅情况下进食清水,同时给予静脉营养及肠内营养支持。术后1周对于无吻合口瘘患者给予流质饮食逐步过渡到半流质饮食。
1.2.3 疗效指标 围手术期指标:手术时间、术后1周体重下降水平、白蛋白下降水平、术后肠道通气时间、术后住院时间、肺部感染等;术后常规碘剂造影,观察有无吻合口瘘、胃排空障碍等。目前胃排空障碍尚无统一诊断标准,结合2017年NAVAS等[6]研究提出的胃排空障碍诊断依据以及秦新裕教授等[7]提出的诊断标准,本研究拟定食管癌Mckeown术后胃排空障碍诊断标准如下。(1) 上消化道造影提示管胃蠕动无力或无蠕动,造影剂残留,且无机械性梗阻;(2) 术后肠功能已恢复,但胃肠减压引流量>500 mL/d,持续1周以上;(3) 饮水或进食后出现恶心呕吐等胃潴留症状;(4) 胃镜检查示管胃内容物潴留、胃扩张,幽门管通畅且无机械性梗阻。
术后观察体重下降水平、白蛋白下降水平、体重指数(body mass index,BMI)、胃食管反流、胃排空障碍等。术后1、3个月随访观察患者有无颈咽部疼痛不适、反酸、刺激性咳嗽、恶心呕吐等症状,根据胃食管反流Visick分级,本研究将术后胃食管反流按其严重程度分为四级:1级,患者生活质量好,无明显上述症状;2级,患者偶有上述症状,经改善生活方式和饮食习惯可改善症状,无需药物治疗;3级,患者经常有上述症状,经改善生活方式和饮食习惯症状改善不明显,需药物治疗;4级,患者明显上述症状或溃疡,需长期使用药物或二次手术,无法正常生活和工作。
欧洲癌症研究与治疗组织EORTC(European Organization for Research and Treatment of Cancer)生活质量测定量表QLQ-C30(Quality of Life Questionnare-Core 30)对两组术前和术后3个月的生活质量差异进行比较。
1.2.4 随访 术后通过门诊复查、电话、微信等方式随访,术后第1、3个月复查随访,内容包括症状、体征、实验室检查、药物治疗等情况;随访截止时间为2023年4月。
1.3 统计学处理

2 结 果
2.1 两组基本资料比较
治疗组和对照组在性别、年龄、美国麻醉医师协会(American Society of Anesthesiology,ASA)分级、TNM分期、胸段食管肿瘤位置、术前FEV1%FVC(%)、BMI、血红蛋白、白蛋白、合并症(糖尿病)、两组术前EORTC QLQ-C30(Quality of life Questionnare-Core 30)评分等方面无明显统计学差异(P>0.05),见表1。
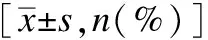
表1 两组基本资料的比较结果
2.2 两组围手术期资料分析
治疗组和对照组围手术期资料比较见表2,治疗组胃排空障碍、吻合口瘘发生率低于对照组,治疗组吻合口瘘愈合时间优于对照组,差异有统计学意义(P<0.05);治疗组手术时间略长于对照组;两组术后住院时间、术后1周体重下降率、术后1周白蛋白水平、术后肠道通气时间、胃管留置时间、肺部感染、心律失常、乳糜胸、喉返神经损伤等并发症发生率无明显差异(P>0.05);治疗组术后无胃瘘、幽门梗阻等幽门成形相关并发症。两组均无围手术期死亡病例,无中转开胸或开腹病例,所有发生吻合口瘘患者均在术后不同时间内愈合。
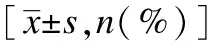
表2 两组围手术期资料比较结果
多因素Logistic回归模型分析影响术后吻合口瘘的因素,结果显示,糖尿病、手术方式、术后低蛋白血症、肺部感染是影响术后吻合口瘘的相关因素。合并糖尿病、术后低蛋白血症、肺部感染是影响术后吻合口瘘的不利因素(P<0.05),而手术方式(治疗组)是影响术后并发症的有利因素(P<0.05),见表3。

表3 影响术后吻合口瘘的多因素Logistic回归分析结果
2.3 两组术后1个月资料比较
治疗组术后1个月白蛋白、体重下降率、胃食管反流数、BMI、胃排空障碍发生例数均低于对照组,差异有统计学意义(P<0.05),见表4。
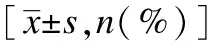
表4 两组术后1个月资料比较结果
2.4 两组术后3个月资料比较
术后3个月治疗组胃食管反流数少于对照组,BMI高于对照组,差异均有统计学意义(P<0.05);治疗组3个月后患者躯体功能评分、社会功能、情绪功能以及整体健康评分均优于对照组,差异有统计学意义(P<0.05),见表5。
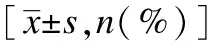
表5 两组术后3个月资料比较
3 讨 论

吻合口瘘仍是食管癌术后主要的并发症之一,主要与吻合口的张力和血供等因素有关[14-15]。为了减少微创Mckeown术后吻合口瘘,学者们采用了较多方法,如制作细管状胃延长管胃长度,降低吻合口张力[14];食管-管胃侧侧吻合时,在无张力的情况尽量采用低位吻合,切除多余血供较差的胃底[14-15];食管裂孔和颈部入口处尽量扩张至两横指,避免这两处狭窄对管胃的压迫[16],尤其当患者咳嗽时,可增加吻合口张力引起吻合口瘘的发生;食管管胃侧侧吻合时采用T型吻合较吻合口器吻合,可降低吻合瘘、吻合口狭窄和食管反流的发生[17];采用大网膜包裹吻合口也可有效的预防术后吻合口瘘的发生[15]。本研究术中行幽门成形术,结果发现治疗组吻合口瘘较前减少、吻合口瘘愈合时间较前缩短,多因素Logistic分析显示糖尿病、术后低蛋白血症、肺部感染是术后吻合口瘘的危险因素,与相关报道一致[18-19]。本研究首次将手术方式纳入多因素分析,结果显示幽门成形术是影响术后吻合口瘘的有利因素。本课题组认为术中行幽门成形术并未减少管胃长度而增加吻合口张力,相反,可加快胃排空降低吻合口张力,且减少胸胃扩张,避免了食管裂孔和颈部入口处对管胃的挤压而引起血运不畅,从而减少了吻合口瘘的发生。同时行幽门成形术可加速胃排空,减少胃酸对吻合口的刺激,利于吻合口瘘的愈合。
食管癌术后胃排空障碍主要由于切断了双侧迷走神经,残胃失去迷走神经的规律性调节,蠕动能力下降,张力降低,加之管胃在胸腔负压的作用下易扩张,导致排空延迟[10];微创Mckeown术因需管胃经右胸至颈部吻合,管胃牵拉经食管裂孔处易成角或幽门嵌顿,导致残胃排空障碍;迷走神经离断导致幽门呈持续痉挛状态,幽门环水肿及残胃排空阻力增加而导致排空障碍[10,13,20]。由于胃排空障碍,且手术破坏了食管下段括约肌、His角、膈脚的联合钳夹作用形成的抗反流作用,从而导致了术后胃食管反流的发生[9-10]。本组结果显示治疗组术后胃排空障碍、胃食管反流均较对照组减少,我们在微创Mckeown术中联合幽门成形术,解除了幽门环的痉挛,解决了残胃出口障碍,有效的改善了胃排空,减少术后食管反流的发生。有研究认为行幽门成形术或可导致胆汁反流,加重反流性食管炎[20],但本课题组观察发现,行幽门成形术后早期胃肠减压引流出胆汁样胃液量多于未行幽门成形组,待肠道通气后,幽门成形组胃液量明显减少,与相关研究结论一致[21],幽门成形术后并未增加胆汁反流。以往的术式多是开放手术,腹腔粘连相对微创手术严重[22],影响肠道蠕动排空,从而导致胆汁反流,而微创手术因术中行细管状胃联合幽门成形,可减少胃酸分泌、降低胃潴留,加快胃排空,且减少了腹腔粘连导致肠道蠕动减慢引起的胆汁反流[23-24],因此,本研究认为联合幽门成形术可有效减少胃食管反流。

综上所述,微创Mckeown食管癌根治术联合幽门成形术可降低围术期吻合口瘘风险,减少术后胃食管反流、胃排空障碍等并发症,且可以改善患者近期营养状态,提高术后生活质量。

