超声风险模型预测胎盘植入性疾病侵袭性
吴 霞,雷 琳
(湖北医药学院附属太和医院超声医学科,湖北 十堰 442000)
胎盘植入性疾病(placenta accreta spectrum disorders, PAS)为胎盘基底板异常附着而无法正常脱离子宫肌壁的一类疾病,可根据绒毛侵入深度由深到浅分为穿透型、植入型及粘连型[1],国际妇产科联盟(International Federation of Gynecology and Obstetrics, FIGO)将前两型合称侵袭性PAS[2]。侵袭性PAS可引发产后大出血,导致子宫切除甚至危及产妇生命;且近年随着剖宫产手术增加,PAS发生率呈上升趋势,使得产前准确诊断侵袭性PAS尤为重要。本研究基于超声征象建立风险模型,观察其预测PAS侵袭性的价值。
1 资料与方法
1.1 研究对象 回顾性收集2019年1月—2023年2月于湖北医药学院附属太和医院分娩且经手术或分娩后病理诊断的133例PAS患者,年龄20~44岁、平均(32.9±4.4)岁,孕次1~9次,剖宫产0~3次;根据PAS有无侵袭性将其分为侵袭组63例(包括24例穿透型及39例植入型)和非侵袭组(均为粘连型)70例。所有纳入患者临床资料及产前超声资料均规范、完整。排除孕龄<14周、多胎妊娠者。本研究通过本院伦理委员会审批[科研快审(2024KS12)号],孕妇均知情同意。
1.2 仪器与方法 采用GE Voluson E10、E8及Samsung WS80A型超声诊断仪,选择腹部探头(频率4.0~6.0 MHz)和经阴道探头(频率6.0~8.0 MHz)。嘱孕妇适度充盈膀胱(200~300 ml)后仰卧,以二维及彩色多普勒超声扫查胎盘附着区,观察胎盘附着位置及其厚度,有无局部隆起及局部外生包块,有无胎盘陷窝及陷窝供应血管,以及胎盘后间隙和膀胱壁的完整性;测量胎盘后方肌层厚度,评估胎盘与子宫之间血流、子宫与膀胱间有无血流增多及桥血管、PAS累及宫颈情况,以及胎盘下缘与宫颈内口的距离(D值)。遇前置胎盘或经腹超声显示不满意时,嘱孕妇排尿后以经阴道探头检查。
1.3 PAS相关超声征象 由2名具有5年产前超声诊断经验的主治医师以盲法审读分娩前末次胎盘声像图,依据FIGO指南[3]标准、参照相关文献[4-5]结果分析12个PAS相关超声征象,包括胎盘后低回声带中断或消失、异常胎盘陷窝、胎盘增厚(≥5 cm)、膀胱壁中断或消失、胎盘隆起、子宫肌层变薄(<1 mm)、外生性包块、子宫膀胱间血管增多、胎盘基底部血流增多、桥血管、胎盘陷窝供应血管及宫颈受累(指胎盘与宫颈分界不清、宫颈内见多发血窦),记录胎盘附着位置及D值。
1.4 分级诊断 PAS标准1级:粘连型,需手动剥除胎盘且伴出血,病理示蜕膜缺失、绒毛直接附着于浅肌层;2级:植入型,术中难以剥离胎盘,子宫浆膜层出现大量新生血管等相关表现,病理示绒毛组织深入肌层但未侵入浆膜层;3级:穿透型,胎盘穿透子宫肌层全层达浆膜层,甚至累及膀胱或其他器官,病理示胎盘绒毛累及浆膜层或宫旁组织[2]。
1.5 统计学分析 采用SPSS 23.0统计分析软件。以例(百分比)表示计数资料,采用χ2检验或Fisher精确概率法进行组间比较。以单因素logistic回归及受试者工作特征(receiver operating characteristic, ROC)曲线选定判断PAS侵袭性超声征象数目的阈值,并建立二分类变量,通过多因素logistic回归分析确定其与D值是否为预测PAS侵袭性的独立影响因素,并由此建立风险预测模型。以P<0.05为差异有统计学意义。
2 结果
2.1 基本资料 组间患者年龄差异无统计学意义(P=0.093);侵袭组孕次及剖宫产次数均多于(P均<0.001)、而分娩孕周小于非侵袭组(P=0.012)。
2.2 PAS相关超声征象 12个相关征象中,胎盘后低回声带中断或消失、子宫肌层变薄、异常胎盘陷窝、胎盘增厚、宫颈受累、膀胱壁中断或消失、胎盘陷窝供应血管、桥血管、胎盘基底部血流增多及子宫膀胱间血管增多在侵袭组中的检出率均高于非侵袭组(P均<0.05),而胎盘隆起和外生性包块组间检出率差异均无统计学意义(P均>0.05)。见表1。

表1 侵袭与非侵袭PAS超声表现[例(%)]
2.3 胎盘附着位置与妊娠结局 侵袭组前壁为主前置胎盘最常见,分娩时33例发生大出血(术中出血量≥1 500 ml[6]),8例接受子宫切除术;非侵袭组胎盘附着位置多正常,分娩时10例发生大出血,无子宫切除病例。见表2。侵袭组前壁为主前置胎盘发生率高于非侵袭组(P<0.05),分娩时大出血发生率及接受子宫切除术者占比均高于非侵袭组(P均<0.05)。前置胎盘合并不同侵袭程度PAS超声表现见图1~3。
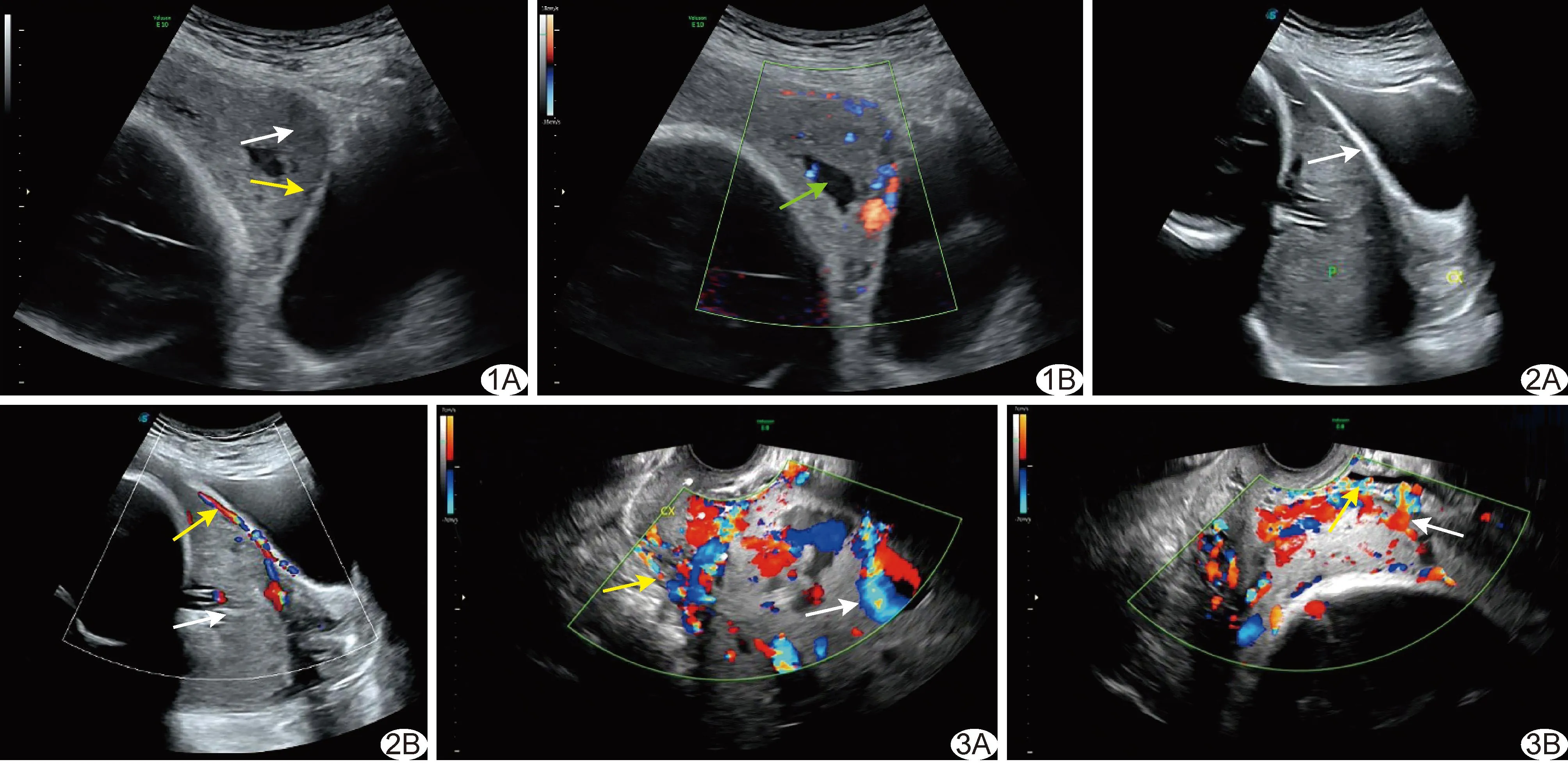
图1 孕妇31岁,孕33周,产前二维声像图(A)及CDFI(B)示前置胎盘合并粘连型PAS(白箭示胎盘隆起,黄箭示肌层变薄,绿箭示胎盘陷窝) 图2 孕妇39岁,孕34周,产前二维声像图(A)及CDFI(B)示前置胎盘合并植入型PAS(白箭示胎盘后低回声带消失,黄箭示胎盘基底部血流增多) 图3 孕妇36岁,孕35周,产前CDFI示前置胎盘合并穿透型PAS A.可见胎盘陷窝及其供应血管(白箭)、宫颈受累(黄箭); B.可见桥血管(白箭)及子宫膀胱间血管增多(黄箭)
2.4 PAS侵袭性风险预测模型 单因素logistic回归结果显示超声征象数目与PAS侵袭性相关(P<0.05),其ROC曲线下面积(area under the curve, AUC)为0.850;阈值为2时,其诊断敏感度为82.54%、特异度为77.14%,故以PAS相关超声征象数目≥2为多超声征象阳性、否则为阴性建立超声征象数目二分类变量。D值亦与PAS侵袭性相关(P<0.05),其AUC为0.876;将其与超声征象数目二分类变量纳入多因素logistic回归,结果显示多超声征象及D值过小是预测PAS侵袭性的独立危险因素(P均<0.05),见表3;由此建立下列预测PAS侵袭性回归模型:logit(P)=-0.717+1.551×多超声征象-0.216×D值,以之预测PAS侵袭性的AUC为0.905。见图4。

图4 多超声征象、D值及二者回归预测模型ROC曲线

表3 PAS侵袭性影响因素的多因素logistic回归分析
3 讨论
侵袭性PAS孕妇分娩过程中一般出血量较大,甚至可危及生命;产前预测PAS侵袭性可有效避免因盲目手术而导致不良妊娠结局。
PAS影像学表现复杂多样。多种产前超声征象均与PAS相关。蒋丰敏等[7]发现以胎盘后低回声带中断或消失诊断PAS的敏感度最高,但可能受胎盘位置等影响出现假阳性;JAUNIAUX等[8]提出膀胱壁中断或消失及外生性包块是绒毛穿透子宫浆膜层累及宫旁的直接表现;薛晶晶等[9]认为子宫膀胱间血管增多是提示PAS侵袭性的独立危险因素之一。此外,胎盘基底部血流增多和异常胎盘陷窝[8]、胎盘增厚[10]及宫颈受累[4]也是预测PAS侵袭性的特征性指标。本研究纳入12个可能与PAS相关的超声征象,结果显示胎盘增厚及宫颈受累仅见于侵袭组,表明其对预测PAS侵袭性具有较高价值;同时,胎盘基底部血流增多、异常胎盘陷窝、胎盘陷窝供应血管、桥血管、子宫胎盘间血管增多及子宫肌层变薄等征象在侵袭组中的检出率亦均高于非侵袭组。非侵袭组1例膀胱壁中断,考虑系子宫与膀胱间大量新生血管所致伪影。
本研究于侵袭组所见PAS相关超声征象数目多于非侵袭性组,而同时出现多个征象与胎盘植入较深相关[11]。胎盘下缘与宫颈内口距离过短为预测PAS侵袭性的独立危险因素[12-13],与分娩时大出血和子宫切除等不良结局相关[14]。本研究侵袭组前置胎盘多以前壁为主,大出血及子宫切除发生率均高于非侵袭组,原因可能是前壁前置胎盘附着于子宫瘢痕处,可能导致绒毛植入瘢痕区域[15],提示遇前壁为主前置胎盘的经剖宫产孕妇时,应高度警惕侵袭性PAS可能。本研究建立的风险模型预测PAS侵袭性的AUC为0.905,具有较好的诊断效能。
综上,本研究所获风险模型预测PAS侵袭性的效能较佳;PAS多超声征象阳性及D值过小均为预测PAS侵袭性的独立危险因素。但本研究为单中心回顾性分析,样本量有限,有待后续开展多中心前瞻性研究加以验证。
利益冲突:全体作者声明无利益冲突。
作者贡献:吴霞查阅文献、研究设计、研究实施、图像分析、统计分析、撰写及修改文章;作者雷林指导、研究设计、图像分析、修改文章、审阅文章。

