前庭电刺激对脑卒中患者侧倾功能障碍的效果
龚翔, 王梦寰, 吴存书, 陈珺雯, 肖悦,2, 杨云,2, 孙婉婷, 鲁俊,2, 许光旭,2
1.南京医科大学康复医学院,江苏南京市 210029;2.南京医科大学第一附属医院康复医学中心,江苏南京市 210029
0 引言
脑卒中已成为中国人残疾和死亡的主要原因,每年有超2 万新发病例[1-2]。脑卒中侧倾是脑卒中患者的一种与重力感知相关的主动躯体姿势定向障碍,主要表现为身体的主动侧向倾斜。脑干后侧受损通常向损伤同侧倾斜,脑干前侧和半球受损通常向对侧倾斜,相关症状严重者具有Pusher 行为[3]。小脑幕上卒中者侧倾行为发生率为41%,小脑幕下卒中者侧倾发生率达83.2%[4]。在时间进程中,脑卒中侧倾的发生率从急性期的52.8%逐渐下降到亚急性期早期的37%和亚急性期晚期的22.8%[4]。侧倾会对患者平衡和步行产生负面影响,通常意味着较差的预后[5],极有可能带来诸如跌倒等安全隐患[6]。脑卒中侧倾的发病机制尚不明确,主观垂直感知障碍可能扮演着重要角色[3,7-8]。临床干预目前多以增加外周感觉刺激、强调躯干控制训练为主[9]。
前庭电刺激(galvanic vestibular stimulation, GVS)是一种非侵入式脑调控方法,将低强度电流(≤ 3 mA)施加到耳后乳突,以改变前庭传入神经的放电速率,调节前庭系统活动,进而对运动感知、平衡和空间定向等功能产生影响[10]。其疗效已在帕金森病[11]和脑卒中[12-14]中得到一定程度验证,能改善姿势对称性。本研究探讨GVS对脑卒中患者侧倾的疗效。
1 资料与方法
1.1 一般资料
选取2023年2月至10月在南京医科大学第一附属医院康复医学中心老年康复科就诊的脑卒中患者30例,均符合脑卒中诊断标准[15],并经CT或MRI确诊。
纳入标准:①年龄18~80 岁;②单侧偏瘫;③侧倾行为评估量表(Scale for Contraversive Pushing, SCP)评分> 0.5 分[3-5,7];④爱丁堡利手问卷[16]确认为右利手;⑤脑卒中病程< 1年。
排除标准:①癫痫病史、肿瘤病史、颅内放置支架等植入物;②脑卒中发病前,存在良性阵发性位置性眩晕、晕动症,前庭功能障碍或前庭神经相关疾病;③失语症,无法沟通、配合完成试验;④视力或矫正视力< 4.6,听力存在明显障碍。
随机数表法将患者分为对照组和试验组,各15例。两组基线资料无显著性差异(P> 0.05)。见表1。
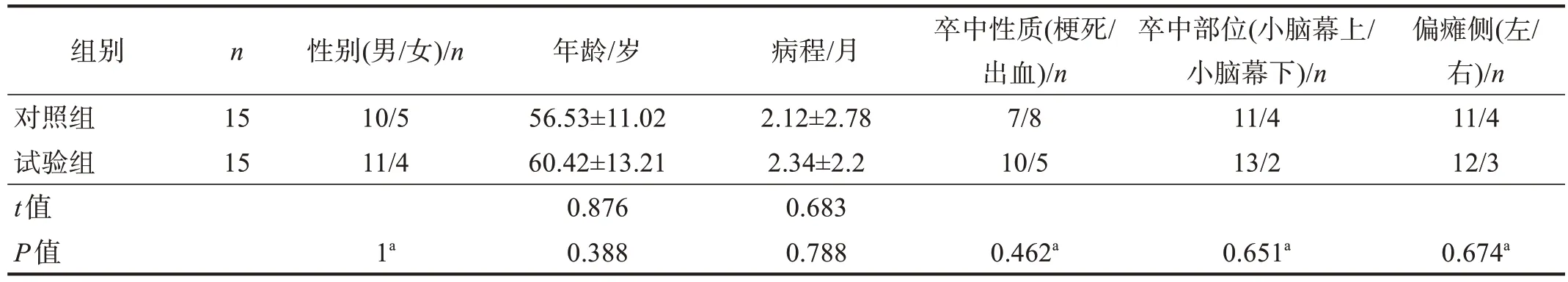
表1 两组基线资料比较Table 1 Comparison of baseline data between two groups
本研究经南京医科大学第一附属医院伦理委员会批准(No.2023-SR-283),所有患者均知情同意。
1.2 干预方法
两组均接受临床常规康复训练,包括坐位、站立位平衡训练,躯干控制训练,上下肢肌力及功能任务训练,镜像疗法。每次40 min,每天2 次,每周5 d,共2周。
试验组采用MBM-IV 经颅直流电刺激仪(江西华恒京兴医疗科技有限公司)。圆形刺激电极片生理盐水充分浸泡,摆放在患者耳后乳突部位。直流电刺激,基础强度1.5 mA,±0.1 mA 调整至患者感觉阈值。每次20 min,每天1次,每周5 d,共2周。
对照组施加伪刺激,电流在15 s 内从0 上升到1.5 mA后,关闭仪器。
1.3 评估方法
1.3.1 视空间认知
参考Pandian 等[17]和Luvizutto 等[18]关于视空间评估方法,以近空间忽略考察为主。患者坐位,以纸笔作答的形式完成评估,眼与纸之间距离50 cm 左右[18],不设置任务完成时间,待评估者与患者确认所有项目均完成后结束评估。包含以下项目。①线段划消测试(Line Cancelation Test, LCT):在A4 纸上,排布7 列线段,左右3列每列有从上而下排列的6条线段;中间1列4 条线段为评估者示范,不计入最后结果。记录遗漏的线段数,计算遗漏百分比。②星型划消测试(Star Cancellation Test, SCT):在A4 纸上,排布52 颗大星星,穿插52 颗小星星、10 个短字和13 个字母;要求患者划掉或圈出所有小星星。记录遗漏的目标数,计算遗漏百分比[19]。
1.3.2 主观视觉垂直感知(subjective visual vertical,SVV)
采用Piscicelli 等[20]标准化方案。考虑测试过程中周围环境的潜在干扰,采用“桶测试”的方法[21]。线段初始位置位于+10°或-10°,受试者使用健侧手控制键盘,将线段调整至主观认为的垂直位置,共6 次,顺时针和逆时针各3 次。测量值与正确位置差值的平均值为SVV 方向性,标准差为SVV 稳定性,两者均用来描述患者的垂直感知能力,前者被认为相对更可靠[20,22]。考虑到幕上卒中与幕下卒中的偏离方向不一致[3],本研究对每次SVV 测量值取绝对值,再进行SVV方向性和稳定性计算。
1.3.3 SCP
在坐位和站立位下进行评估。主要考察主动的姿势倾斜、健侧手支撑以及抵抗姿势矫正3 个维度。其在评估脑卒中患者侧倾行为方面具有良好的信度[23]。
1.3.4 Berg平衡量表(Berg Balance Scale, BBS)
共14 个条目,总分56 分。评分越高,平衡功能越好[24]。
1.3.5 Holden 功能性步行分级(Holden Functional Ambulation Category, FAC)
根据患者社区步行能力分为0~5级[25]。级别越高,步行功能越强。
1.3.6 Bathel指数(Bathel Index, BI)
共10个项目,对脑卒中患者的功能预后有一定预测作用[26]。
1.4 统计学分析
采用SPSS 25.0 进行统计学分析。定量资料均符合正态分布,以(±s)表示,组间比较采用独立样本t检验,组内干预前后比较采用配对样本t检验;计数资料采用Fisher 精确概率法进行比较;等级资料组间比较采用Mann-WhitneyU检验,组内干预前后比较采用Wilcoxon 符号秩和检验。采用Pearson 或Spearman 相关分析对两组资料进行相关分析。显著性水平α= 0.05,均进行双尾检验。
2 结果
试验过程中,未发生不良事件;无脱落。
2.1 视空间认知
干预前,两组LCT 遗漏百分比无显著性差异(P>0.05);干预后,两组遗漏百分比均降低(P< 0.05),试验组遗漏百分比低于对照组(P< 0.05),但干预前后差值无显著性差异(P> 0.05)。见表2。

表2 两组干预前后LCT遗漏百分比比较Table 2 Comparison of LCT missing percent between two groups pre and post treatment 单位:%
干预前,两组SCT 遗漏百分比无显著性差异(P>0.05);干预后,试验组SCT降低(P< 0.05),但两组间无显著性差异(P> 0.05);干预前后差值试验组明显大于对照组(P< 0.01)。见表3。
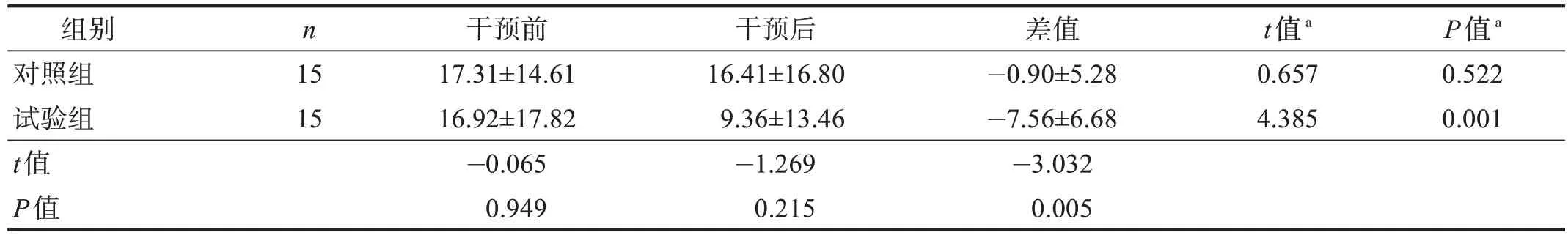
表3 两组干预前后SCT遗漏百分比比较Table 3 Comparison of SCT missing percent between two groups pre and post treatment 单位:%
2.2 SVV
干预前,两组SVV 方向性无显著性差异(P>0.05);干预后,试验组SVV 方向性改善(P< 0.05),但两组间无显著性差异(P> 0.05);干预前后差值试验组明显大于对照组(P< 0.01)。见表4。
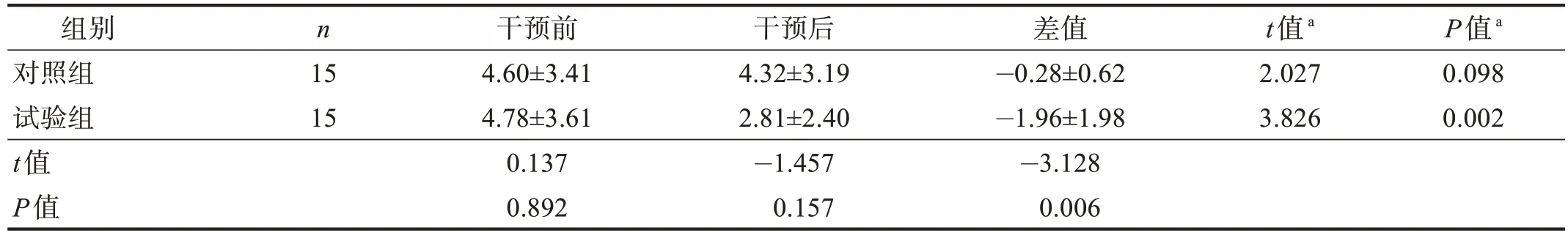
表4 两组干预前后SVV方向性比较Table 4 Comparison of SVV orientation between two groups pre and post treatment 单位:°
干预前,两组SVV 稳定性无显著性差异(P>0.05);干预后,试验组SVV 稳定性改善(P< 0.05),且试验组低于对照组(P< 0.05);干预前后差值试验组大于对照组(P< 0.05)。见表5。
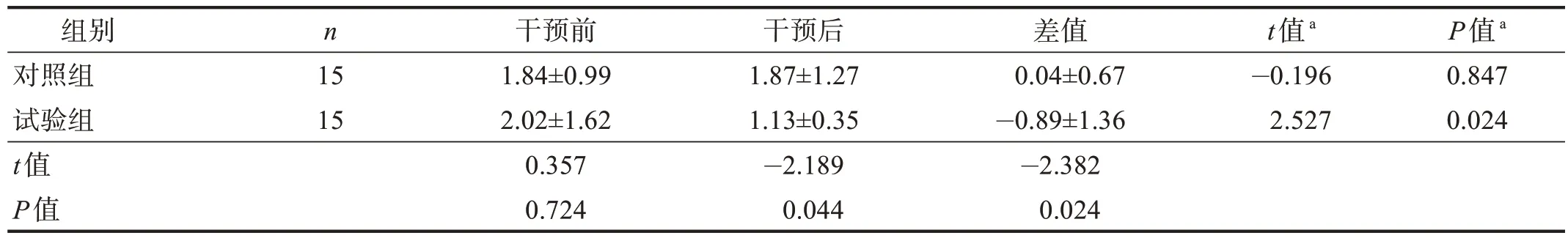
表5 两组干预前后SVV稳定性比较Table 5 Comparison of SVV certainty between two groups pre and post treatment 单位:°
2.3 SCP
干预前,两组SCP 评分无显著性差异(P> 0.05);干预后,两组SCP评分均明显降低(P< 0.01),且试验组明显低于对照组(P< 0.01),干预前后差值试验组显著大于对照组(P< 0.001)。见表6。
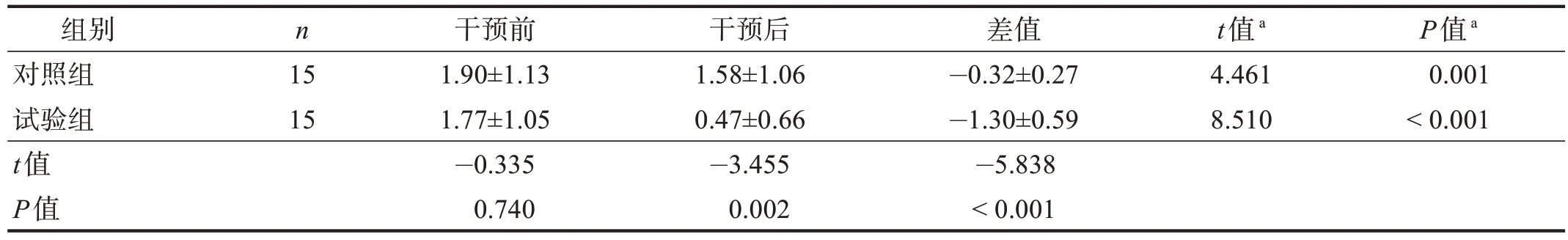
表6 两组干预前后SCP评分比较Table 6 Comparison of SCP score between two groups pre and post treatment
2.4 BBS
干预前,两组BBS 评分无显著性差异(P> 0.05);干预后,两组BBS评分明显提高(P< 0.01),但两组间无显著性差异(P> 0.05);干预前后差值试验组明显大于对照组(P< 0.01)。见表7。

表7 两组干预前后BBS评分比较Table 7 Comparison of BBS score between two groups pre and post treatment
2.5 FAC
干预前,两组FAC无显著性差异(P> 0.05);干预后,两组步行功能均明显提高(P< 0.01),且试验组步行功能明显优于对照组(P< 0.01)。见表8。

表8 两组干预前后FAC比较Table 8 Comparison of FAC between two groups pre and post treatment 单位:n
2.6 BI
干预前,两组BI 评分无显著性差异(P> 0.05);干预后,两组BI 评分均显著提高(P< 0.001),但两组间无显著性差异(P> 0.05);干预前后差值试验组显著大于对照组(P< 0.001)。见表9。
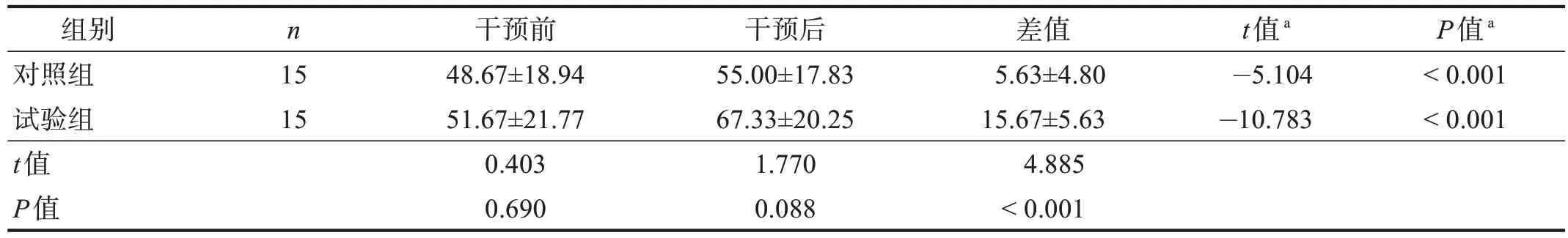
表9 两组干预前后BI评分比较Table 9 Comparison of BI score between two groups pre and post treatment
2.7 相关性分析
SCP 评分与SVV 方向性和稳定性、SCT、BBS、BI及FAC均相关(P< 0.05)。见表10。

表10 SCP与其他功能指标的相关性Table 10 Correlation of SCP to other indexes
3 讨论
脑卒中患者的侧倾行为主要包括身体主动倾斜、侧推行为和抵抗对于姿势的矫正3 种,以身体主动倾斜为主要特征[7]。侧倾会加剧步态和平衡等功能障碍,加大康复难度,延长康复时间[5]。本研究显示,GVS能改善脑卒中患者的侧倾、平衡、步行功能和日常生活活动能力,是一种有潜力的临床神经调控手段。
GVS 通过极化效应作用于整个中枢前庭神经系统[27],进而影响视空间认知。脑功能成像研究显示,直流电GVS可引起多感觉皮质区域网络激活,包括岛叶和岛叶后区、颞顶叶皮质、基底神经节等,涉及空间信息处理[28-30]。本研究显示,GVS 对于视空间认知障碍有效。
SVV 反映个体对重力信息的感知状况,对空间定向、姿势控制能力有重要意义[31]。脑卒中后,部分患者垂直感知脑功能网络受到影响,造成以垂直感知障碍为主的姿势定向功能障碍,这可能是脑卒中患者侧倾行为发生的一个重要因素[3,7,32-33]。SVV 方向性的正常范围为-2.5°~2.5°[3]。在直流电GVS 作用期间,健康人会发生SVV 方向性往阳极侧偏移的现象[34];在其他电流形式GVS下,垂直感知能力和姿势稳定性也会受到影响[35]。脑卒中患者中也观察到类似现象[36]。本研究显示,侧倾行为与垂直感知能力相关,GVS可能通过改善垂直感知障碍,加快脑卒中患者功能恢复。
脑卒中患者姿势控制障碍与前庭功能状况有关[37]。前庭脊髓系统有助于保持直立姿势和头部稳定性[38],功能受损与肢体痉挛程度紧密相关[39-40]。GVS能调整前庭脊髓束兴奋性,对躯干、下肢等姿势控制关键肌肉产生影响[41-43],如阴极刺激对姿势控制的伸肌起易化作用[44]。GVS 在改善帕金森病患者姿势失衡、异常轴向姿势和轴向强直等躯干中轴症状有一定作用[45]。本研究显示,2 周重复GVS 能改善脑卒中患者的平衡功能,进一步提高患者的日常生活活动能力。
本研究在垂直感知评估方面只进行了SVV 评估,缺少主观姿势垂直和主观触觉垂直的证据;样本量较少,观察时间较短,有待进一步改进。本研究采用的是GVS 与常规康复的序贯式治疗策略,“中枢-外周”综合干预的策略正得到更多关注[46],后续研究可进一步探索GVS结合功能性训练任务的疗效。
4 结论
GVS能够改善脑卒中患者的侧倾、平衡、步行功能和日常生活活动能力,可能与GVS对垂直感知为代表的空间认知功能障碍的改善有关。
利益冲突声明:所有作者声明不存在利益冲突。

