药疹75例临床分析
武 欣,侯飞燕,刘汝珍
药疹是药品通过注射、内服、吸入等途径进入人体后引起的一种皮肤黏膜反应[1],是药品不良反应中最常见的表现形式。而同一临床表现可由不同药品引起。病情危重者不仅皮肤损害严重、广泛,往往还伴有内脏受损及全身中毒症状。若不及时治疗,病死率很高。近年来,随着新药的不断研发和上市,引起药疹的药品亦不断增加,致敏药品也发生了变化。为了研究引起药疹的药品种类、临床特点及防治,笔者对我院门诊及住院的药疹患者临床资料进行回顾性分析,对不同药品导致的药疹进行归类并提出药学服务。
1 资料和方法
1.1 临床资料 我院皮肤科2009年1月-2010年12月确诊为药疹的门诊及住院患者共75例,其中非重症74例,重症1例。
1.2 诊断分型标准 根据病史、临床症状和体格检查,按《临床皮肤学》[2]所提出的皮疹分型方法进行分类,按《新编药物学》[3]对致敏药物进行分类。
1.2.1 药疹 主要根据病史、临床症状及体征,发疹前有明确的用药史,骤然发生于治疗过程中,皮疹呈多发型,有瘙痒症状,可有黏膜损害、发热等全身症状及系统损害,停用致敏药物后较快好转或消退,排除感染性疾病及其他皮肤病引起的皮疹。
1.2.2 分型标准 按疹形及疾病严重程度分为非重症药疹和重症药疹,非重症药疹主要包括荨麻疹型药疹、麻疹或猩红热样药疹,固定型药疹及多形红斑型、紫癜型、湿疹样型、光敏皮炎型等药疹,重症药疹包括重症多形红斑型、红皮病、剥脱性皮肤炎型、大疱性表皮坏死松解型等。
1.3 研究方法 统计75例药疹患者的一般情况、致敏药物、临床表现、治疗和转归等资料。
2 结果
2.1 一般情况 75例药疹患者,男30例,女45例,年龄最小2岁,最大73岁,平均年龄28.4岁,各年龄段例数及百分比见表1。

表1 各年龄段例数及百分比
2.2 疹型 各疹型例数见表2。
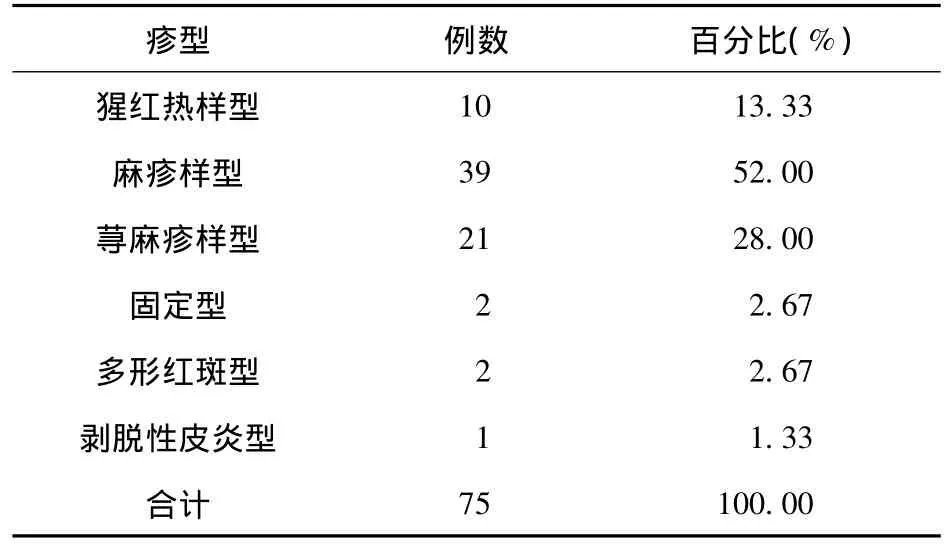
表2 各疹型例数及百分比
2.3 致敏药物的种类 引起药疹的药品包括:抗菌药物、解热镇痛抗炎药、中成药、生物制品、抗痛风药及心血管系统药等。以抗菌药物引起者最多见:头孢菌素类18例,青霉素类12例,喹诺酮类10例,磺胺类5例,大环内酯类4例,克林霉素2例,阿米卡星2例;由解热镇痛抗炎药引起的药疹多为感冒药:复方氨酚烷胺片5例,氨酚伪麻美芬片Ⅱ/氨麻苯美片3例,安乃近片2例,美扑伪麻片1例;中成药包括藿胆丸和小柴胡颗粒;生物制品包括破伤风抗毒素和人血白蛋白;抗痛风药为别嘌醇片;心血管系统药为银杏叶片。致敏药物的种类及百分比见表3。
2.4 治疗及转归 药疹的治疗首先停用可疑药品,多饮水或静脉输液以促进体内药物排泄[4]。轻者可用抗组胺药及10%葡萄糖酸钙注射液10mL,维生素C注射液1~2 g静脉注射,1次/d;略重者加用糖皮质激素,如泼尼松20~40 mg/d,待病情好转则逐渐减量至停药;病情特别严重者给予大剂量糖皮质激素静脉滴注[5]。密切观察大剂量激素可能带来的不良反应,加强支持疗法,常规使用胃黏膜保护剂及制酸药,防止消化道出血,注意水电解质平衡,防止继发感染及交叉过敏发生,病室要求温暖、清洁、消毒。病情稳定后激素按常规逐渐减量直至减完,疗程约1~2个月。

表3 致敏药物的种类及百分比
3 讨论
3.1 随着新药的广泛应用,致敏药物的种类亦增多,目前对药疹尚无可靠的实验诊断方式,故诊断主要依靠病史、皮疹特点和医师的临床经验。典型药疹的诊断并不难,但不典型者常易误诊。如果在治疗过程中突然出现广泛而对称的皮疹(固定型药疹除外)、瘙痒,停药后皮疹逐渐消退,再用药时皮疹又起,且排除其他疾病引起者,应考虑药疹,进一步了解用药种类,进行综合分析。
3.2 本组发生药疹的年龄较集中于青年组(16~30岁),该人群抵抗力较强,患上呼吸道感染时一般不去医院就诊,而在药店自购青霉素类、头孢菌素类药品及解热镇痛抗炎药治疗,患者对药品的不良反应及自身体质不了解,购买药品时常常是混用药且不看说明书,例如服复方氨酚烷胺片同时又服美扑伪麻片,服氨苄西林胶囊同时又服阿莫西林片,吃1种药1~2 h未见症状缓解,又再服或另外加药服,加大了药疹发生的几率。
3.3 最易引发药疹的为β-内酰胺类抗生素(主要是青霉素和头孢菌素类),药疹多在用药后1~7 d发生,尽管多数患者停药可康复,但少数可发展成重症药疹。因此,临床医师在用药时应重视药品不良反应,尽可能减少药疹的发生。在药疹的治疗方面,轻症用抗组胺药口服即可,重症必须早期用足量糖皮质激素,并视病情给予支持治疗,纠正水电解质紊乱,积极控制感染,保护胃黏膜,加强皮肤及口腔护理等综合治疗。
3.4 本组报道3例重症药疹均为中老年(58~65岁)男性患者,因口服别嘌呤醇所致。皮疹始以丘疹、红斑、瘀点、瘀斑、水疱为主,进展为重症多形红斑型2例,表现为全身泛发水肿型红斑,在红斑上起水疱、糜烂、渗出;剥脱性皮炎1例,表现为全身皮肤弥漫性红斑、非凹陷性肿胀,早期有渗出,后期反复大量脱屑。3例均有不同程度的发热、头痛、肌痛,1例合并肺炎,1例肝功能异常。确诊后,立即停用别嘌呤醇,用地塞米松20 mg/d静脉滴注,5 d后病情稳定,减量5 d 1次,每次减原剂量的1/5,减至约5 mg/d时,改为口服强的松片,3次/d,10 mg/次,餐后服用,逐渐减量至停药。同时给予丙种球蛋白400 mg/(kg·d)静脉滴注,连续5 d为1个疗程,并给予抗组织胺药物氯雷他定、护胃药奥美拉唑口服,以及保肝药强力宁注射剂80 mg/d静脉滴注。按烧伤患者的护理,采取局部或全身暴露疗法,纠正水、电解质平衡紊乱,加强营养,治疗肺炎,预防和控制感染等。3例重症患者治疗1~2个月痊愈出院。
3.5 用药建议
3.5.1 临床医师用药之前必须详细询问患者的药物过敏史[6],尤其是儿童用药,应尽可能减少用药品种,一旦出现药疹,立即停用可疑药品,避免严重不良反应的发生[7-10]。
3.5.2 患者应树立自我保护意识,牢记药品过敏史,切忌滥用药品,用药过程一旦出现皮肤瘙痒、皮疹等应立即停药并及时就医。
3.5.3 药店的药品推销员应该是通过药学培养的专业人才,熟悉药品的作用及不良反应。勿滥用抗菌药物及解热镇痛抗炎药,杜绝以经济效益为主的销售观点。
3.5.4 别嘌呤醇药疹具有病程长、病情重、易反复和死亡率高的特点,而抗痛风药物的使用及抗痛风药物引起的药疹近年有上升趋势[11]。因此,建议在选择别嘌呤醇治疗时,应从低剂量开始,密切观察不良反应,一旦出现药物过敏,立即停药,丙种球蛋白联合糖皮质激素治疗重症药疹是目前最佳选择之一[12]。
3.5.5 治疗药疹药品的药学服务 应熟悉治疗药疹的药品性质,严格按照其说明书用药。除熟悉抗过敏药的头昏、嗜睡等一般反应外,还需掌握一些特殊不良反应,如氯苯那敏对癫癎病患应禁用,对<2岁儿童慎用。异丙嗪大剂量应用可发生锥体外系症状,少数患者出现精神兴奋、失眠、燥动不安、心悸、头痛、耳鸣等;对急性哮喘、前列腺肥大、幽门或十二指肠梗阻、闭角型青光眼、高血压患者慎用。药源性疾病的损害性至今尚未被广大医务工作者充分认识,这就需要药学技术人员必须大力普及药源性疾病的知识,收集药品安全信息,加速信息交流,有效地指导临床合理用药[13],使广大医务工作者重视和掌握药源性疾病的诊断与防治,保障患者的安全用药。
[1]姜云梅,董春艳.72例药疹住院病例分析[J].医护论坛,2009,16(21):177.
[2]赵辨.临床皮肤病学[M].第3版.南京:江苏科学技术出版社,2001:620-626.
[3]陈新谦,金有豫,汤光.新编药物学[M].第15版.北京:人民卫生出版社,2003:26.
[4]陈伟萍,王玲红.小儿重症药疹的护理体会[J].实用医学杂志,2010,26(3):507-508.
[5]黄慧嫦.重症药疹26例临床特点及激素治疗研究[J].实用医学杂志,2008,24(10):1793-1794.
[6]赵东花,张剑伟.静脉滴注脑蛋白水解物致急性药疹一例[J].中国医药,2009,4(3):233.
[7]骆志辉.住院药疹患儿110例临床表现和治疗[J].实用医学杂志,2006,22(19):2281-2282.
[8]张建华,唐静,李俊英,等.大蒜素注射液致湿疹样药疹分析(附1例病例)[J].实用药物与临床,2009,12(6):432-433.
[9]陈敏华.药疹患者147例临床分析[J].实用医学杂志,2006,22(15):1770-1771.
[10]张悦,程岩峰.小儿药疹86例临床分析[J].实用药物与临床,2006,9(3):194.
[11]于鲤.我院患者发生药物性皮炎127例临床分析[J].实用药物与临床,2007,10(2):108-109.
[12]杨仙梅.药疹168例临床分析[J]药物不良反应,2010,3(8):64.
[13]钟世敬,王蒙.药物不良反应 321例报告分析[J].中国全科医学,2009,12(78):1302.

