肠结核并发肠瘘的围术期诊治
张伟伟,刘保池
结核病是一种慢性消耗性疾病,肠结核患者术后并发肠瘘的处理很棘手,由于患者体质差、腹腔粘连、肠管水肿,再次手术很容易造成更多肠瘘并加重感染,临床风险极高。我院2010—2012年收治肠结核并发肠瘘患者5例,先给予营养支持和抗结核治疗,一般情况好转后再进行手术,取得良好疗效,现总结报道如下。
1 资料与方法
1.1 一般资料 本组5例患者中男2例,女3例;年龄22~28岁,平均24岁。5例患者均于外院手术后并发肠瘘,肠瘘时间为术后6~10 d,其中4例在外院术后病理确诊为肠结核,1例在我院再次手术后病理确诊为肠结核。5例患者入院时均有明显消瘦,其中3例合并肺部结核,体温37.6~39.0 ℃;2例腹部切口全层裂开,肠管及肠系膜高度水肿。5例患者中肠瘘数量最多者为7处,最少者为1处;4例为小肠瘘,1例为回结肠吻合口瘘。
1.2 治疗方法 5例患者入院后完善相关检查,采用双套管持续中心负压吸引漏出的肠液,控制腹腔或腹壁局部感染,记录24 h引流量;进行持续胃肠减压、禁食并给予静脉全营养(TPN)支持治疗,待腹腔感染或腹壁局部感染控制后,经肠管瘘口插管造影,明确瘘口距回盲部的距离及瘘口数量,给予管饲肠内营养(EN)支持治疗,并将近端瘘口持续负压吸引收集的肠液从最远端的一处肠管瘘口插管回输。治疗过程中注意静脉全营养与肠内营养的结合以维持患者水、电解质、酸碱平衡,逐步过渡到完全肠内营养;加强抗感染、抗结核治疗〔抗结核组合药(HRZE)、左氧氟沙星〕,辅以保肝治疗。患者均待感染控制、一般营养状况改善后行确定性手术,再次开腹分离肠粘连,切除病变的肠管;术后继续抗感染、抗结核治疗,加强营养支持、保肝等治疗。
1.3 观察指标 记录患者的预后和转归,入院时、术前、出院前相关实验室检查指标。
2 结果
2.1 预后和转归 本组5例患者中经保守治疗自愈1例,4例患者再次开腹手术,其中3例行小肠小肠端端吻合,1例切除回盲部行回肠横结肠端端吻合;术后治愈3例,再次肠瘘1例,经保守治疗后逐渐好转。平均住院时间为68.4 d,平均住院费用为10.09万元。
2.2 实验室检查指标 本组5例患者经积极治疗后,术前相关实验室检查指标均有不同程度的改善,出院前基本恢复到正常水平(见表1)。
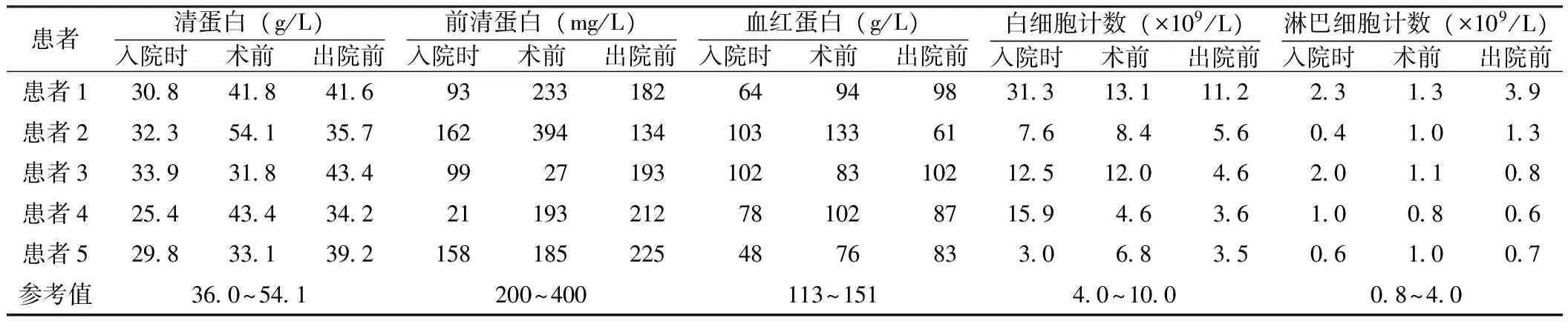
表1 5例患者入院时、术前、出院前相关实验室检查指标变化Table 1 Changes of laboratory parameters of the five patients on admission,before operation and discharge
3 讨论
肠结核是临床上较为常见的肺外结核病,是结核杆菌侵犯肠道而引起的慢性感染,绝大多数继发于肠外结核,特别是开放性肺结核。由于结核耐药菌株的产生,近年肠结核发病率有所上升[1]。肠结核应以内科治疗为主,但40%的患者会发生肠穿孔形成局限脓肿或瘘、肠梗阻、急性游离肠穿孔合并急性腹膜炎等并发症,需进行外科手术治疗[2]。外科手术以切除病变肠段解除梗阻或腹腔引流为原则,但由于结核病患者营养状况差,免疫功能低下,肠瘘是术后最常见也是最严重的并发症,国内报道其病死率为6.2%~17.0%[3]。本组5例患者由于在外院进行手术前并未确诊肠结核,术前准备不充分,导致术后并发肠瘘。肠瘘导致的病理生理改变主要是感染、水电解质紊乱、酸碱平衡紊乱、营养不良、消化液腐蚀等。因此,其治疗应主要围绕这些方面进行。
由于肠结核患者感染的特殊性,普通抗感染与抗结核治疗应并重,早期使用经验性广谱抗生素,再根据细菌培养和药敏结果使用目标抗生素;一线抗结核药物治疗效果不佳者可加用左氧氟沙星[4]、阿米卡星等。
肠瘘继发感染引起的严重的全身炎症反应导致的多器官功能衰竭(MSOF)是患者死亡的主要原因,早期有效引流是控制感染及治疗肠瘘的关键[3]。患者一旦发生肠瘘,单靠腹腔引流是远远不够的,必须行双套管持续负压冲洗引流,这样既可有效吸引肠液,又不至于吸引到软组织;置管时注意负压吸引管需要离开肠管,避免损伤肠管引起新的瘘口。消化液可能腐蚀瘘口或手术切口周围皮肤引起糜烂,造成患者剧烈疼痛,因此,必须持续负压吸引漏出的肠液,维持负压引流管通畅,发现引流管阻塞时应及时更换;辅以红外线灯照射,保持创面清洁干燥,可有效减缓患者手术切口周围皮肤红肿糜烂。
营养支持是肠瘘患者的一个关键治疗措施,应对肠瘘患者的营养状况进行评价和监测,主要实验室检查指标有清蛋白、前清蛋白、血红蛋白、淋巴细胞计数等[5]。发现肠外瘘后,必须立即给予胃肠减压、禁食等治疗,营养支持首选静脉全营养,可使小肠瘘的漏出量减少80%[6],纠正水电解质紊乱,降低患者死亡率。但由于结核感染造成的机体应激状态使分解代谢加快、富含蛋白等物质的消化液丢失,加之感染性渗出、禁食等导致肠瘘患者发生严重营养不良,仅按照常规术后补液进行营养支持是远远不够的,较为合理的补液总量应是在生理需要量基础上加上瘘口消化液丢失量。热量的补给应根据患者的应激状态和能量消耗决定,输入营养过多或过少对患者的恢复均不利,一般情况下,肠瘘患者补充的能量为84~125 kJ·kg-1·d-1,脂肪供能占40%~60%,热氮比为150 kcal∶1 g[7]。
长期静脉全营养治疗不符合肠道生理,并发症较多,经济性差,且与抗结核药物同时应用可加重患者肝脏负担[8],因此肠瘘患者应注意保护肝功能,尽早采用肠内营养。肠内营养首选管饲,连续性经泵滴注。临床实践表明,连续性经泵滴注时,营养素吸收较间歇性输注效果明显,胃肠道不良反应少。胃内喂养应采取坐位、半坐位或床头抬高30°的仰卧位以防反流,输注结束后应维持此体位 30 min。开始输注时速度宜慢,每小时40~60 ml,3 d或4 d后逐渐增加至每小时100~150 ml。肠内营养初期应采用低浓度的肠内营养液,使胃肠道逐步适应肠内营养液[9]。
肠瘘发生后待炎症局限,窦道形成,可尝试各种方法等待其自行闭合[10-11]。有学者主张肠瘘患者早期行确定性手术(肠外瘘发生后14 d以内),并取得满意效果[12],但此方法不适合肠结核并发肠瘘患者。结核病本身是一个严重的消耗性疾病,并发肠瘘及腹腔感染时,患者营养状况极差;伴有消化道并发症时营养摄入障碍,可加重营养不良状况。腹腔内结核导致腹腔内肠管广泛粘连,手术时机选择仍以肠瘘发生后3个月后为宜[13]。本组5例患者在积极静脉全营养结合肠内营养支持治疗下,术前清蛋白、前清蛋白水平明显上升,白细胞计数下降,为手术成功创造了有利条件。
肠瘘患者进行手术时应尽可能地切除病变肠段,修补肠瘘,解除肠梗阻,但肠结核并发肠瘘由于腹腔广泛粘连,进入腹腔非常困难。手术时可延长原手术切口,从粘连较轻的部位分离腹壁与肠管的粘连,逐步将全部小肠粘连分开,理清解剖关系,尽可能地清除腹腔结核病灶;对肠管有明显病变和狭窄的部位进行切除,在进行肠吻合前应检查远端肠管是否还有狭窄。
本组5例患者中1例(患者3)术后再次出现肠瘘,由于该患者术前相关实验室检查指标并无明显改善,伴有长期发热,瘘口近、远端均梗阻,无法恢复肠内营养,只能进行手术治疗,切除病变部位,解决梗阻,术后肠瘘远端通畅,经保守治疗后恢复肠内营养,肠瘘和手术切口逐步愈合。
肠结核并发肠瘘是外科重症救治的一个难题,治疗过程较为复杂,治疗周期长。充分有效的持续负压冲洗引流,普通抗感染和抗结核治疗并重,维持内环境平衡和适当的营养支持是治疗的关键措施,待患者一般条件改善后可再次行确定性手术以彻底治愈肠瘘。
1 吴孟超,吴在德.黄家驷外科学[M].7版.北京:人民卫生出版社,2008:1513-1515.
2 端木宏谨.结核病学[J].中华医学杂志,1998,84(12):895-896.
3 任建安,黎介寿.肠瘘治疗的现状及发展趋势[J].中国实用外科杂志,2002,22(1):32-33.
4 章怡彬,刘明亮,郭慧元.氟喹诺酮:一类重要的抗结核药物[J].国外医药:抗生素分册,2009,30(1):19-24.
5 吴荣强,姜润涵,王家平.52例肠瘘患者血清中营养相关蛋白质的检测及临床意义[J].检验医学,2011,26(1):9-11.
6 Kubiak R,Wilcox DT,Spitz L.Gastrojejunal fistula after insertion of percutaneous endoscopic gastrostomy[J].J Pediatr Surg,1999,34(8):1287-1288.
7 王革非,任建安,姜军,等.肠瘘病人肠内营养需要量的临床研究[J].中国实用外科杂志,2004,24(5):293-296.
8 潘先柱,任建安,张清.小肠瘘并发胆汁淤积及肠内营养的治疗作用[J].西北国防医学杂志,2011,32(2):140-141.
9 黎介寿.围手术营养支持的需要性[J].肠外与肠内营养,2006,13(3):129-131.
10 任建安,黎介寿.重视肠瘘的早期诊断与快速治疗[J].中华胃肠外科杂志,2006,9(4):279-280.
11 黎介寿,任建安,王新波,等.生长抑素与生长激素促进肠外瘘自愈的机理与临床研究[J].中华外科杂志,2000,38(6):447.
12 黎介寿,任建安,王革非.肠外瘘早期确定性手术的可行性[J].解放军医学杂志,2004,29(5):389-391.
13 黎介寿.肠外瘘[M].2版.北京:人民军医出版社,2003:76-126.

