内镜黏膜下剥离术诊治消化道病变的临床研究▲
覃山羽 姜海行 陶 霖 苏思彪 唐国都 黄杰安 李晓敏 柳 娟 刘敏芝
(广西医科大学第一附属医院消化内科,南宁市 530021)
内镜黏膜下剥离术诊治消化道病变的临床研究▲
覃山羽 姜海行*陶 霖 苏思彪 唐国都 黄杰安 李晓敏 柳 娟 刘敏芝
(广西医科大学第一附属医院消化内科,南宁市 530021)
目的探讨内镜黏膜下剥离术(ESD)诊治消化道黏膜及黏膜下病变的疗效和安全性。方法应用内镜黏膜下剥离术诊治消化道病变68例,对病例的大块切除率、病理符合率、并发症发生率、复发率等进行评估。结果68例患者切除病灶共69处,40处(58.0%)完整大块切除,64处(92.8%)在内镜下完全切除。23例术前曾行病理活检,13例(56.5%)术前病理与术后病理吻合,10例(43.5%)切除后大体标本送检明确病变性质。发生术后出血3例(4.4%);术中穿孔1例(1.5%),立即钛夹封闭后接受外科手术治疗。平均随访5.7个月,随访率34.8%(23/66),1例直肠腺瘤在随访的第14个月复发。结论ESD是治疗消化道病变的一项有效的内镜微创技术,可完整大块切除较大的病灶,提高病变确诊率,而术后钛夹夹闭创面未能明显降低术后出血的发生率。
内镜黏膜下剥离术;消化道黏膜病变;消化道黏膜下病变
内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)是在内镜黏膜切除术(endoscopic mucosal resection,EMR)基础上产生的,经过近20年的发展改进,目前ESD是被临床认可的消化道黏膜及黏膜下病变的主要治疗手段之一。ESD的优势在于完整剥离超过2 cm的病灶,同时使肿瘤原位复发的危险大大降低[1,2]。本文就我院行内镜下消化道肿物剥离术的病例进行总结及分析。
1 资料与方法
1.1 临床资料 收集2009年9月至2013年3月在我院内镜诊疗部进行内镜黏膜下剥离术患者68例,男女比例为1 ∶1,中位年龄48(18~82)岁。食管肿物5例,胃肿物39例,结直肠肿物24例。54例术前通过超声内镜(EUS)检查明确病变起源,术后所有病例均留标本送病理组织学检查,并定期门诊内镜随访。
1.2 器械 Olympus GIF-XQ240,Olympus GIF-Q260J,超声小探头UM-2R,频率12MHz,UM-3R,频率为20MHz,环扫型超声内镜UMQ-240频率为7.5MHz,ERBE VIO 200S高频电凝器及APC凝固器,medwork注射针,Olympus透明吸帽,Endo-Flex GmbH圈套器,Cook套扎器,五爪钳,HX-110QR钛夹,Olympus KD-620LR钩型电刀,dual刀及IT刀。
1.3 检查和治疗方法 常规胃镜或结肠镜检查,发现消化道肿物,即对部分病灶进行活检。予超声内镜检查,确定病变深度,再次行内镜下治疗。于内镜前端置透明帽,于距肿物边缘0.5 cm处黏膜标记,黏膜下注射液体垫,切开肿物周围黏膜,根据病灶不同情况选择圈套器直接剥离切除或用电刀剥离切除。剥离后充分处理创面,部分病例用钛夹夹闭创面。术后禁食2~3 d,食管、胃肿物ESD术后常规使用质子泵抑制剂,酌情使用抗生素。待明确切除病灶病理后以制定患者术后随访方案,对早癌病例要增加内镜复查次数及缩短复查时间间隔。
1.4 统计学方法 应用SPSS 17.0统计软件进行统计。计数资料采用χ2检验;计量资料采用描述性统计分析。
2 结 果
2.1 病灶的切除情况 68例患者共剥除69处病灶, 40处(58.0%)完整大块切除,64处(92.8%)病灶均在内镜下完全切除。ESD手术时间(自黏膜下注射至完整剥离病变)20~140 min,平均45 min。切除最小的病灶大小为0.3 cm×0.3 cm,最大的病灶为4.0 cm×3.0 cm。术后住院时间5.2(1~9)d,术后抗生素使用率27.9%(19/68)。镜下表现见图1~图6。

图1 a.胃底、胃体交接处黏膜下隆起:间质瘤;b.超声提示起源于固有肌层,回声均匀

图2 a.剥离肿物后创面;b.切开病变周围黏膜后剥离肿物

图3 a.贲门黏膜下隆起;b.超声提示病灶起源于固有肌层
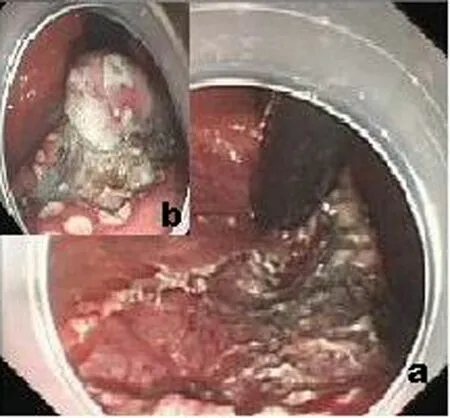
图4 a.剥离后创面;b.切开病变周围黏膜
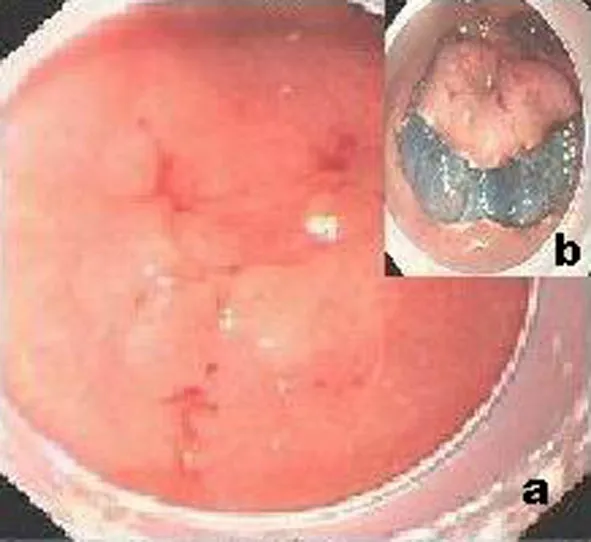
图5 a.胃窦早癌;b. 黏膜下预注射后切开病变周围黏膜

图6 a.剥离后创面;b.术后4个月复查
2.2 病理结果 术后留切除病变标本共69处送病理检查,有23例患者术前曾行病理活检,其中13例术前活检与术后黏膜切除病理符合,符合率56.5%;10例(43.5%)术前术后病理不一致,依靠切除后大体标本送检以明确病变性质。2例异位胰腺术前活检均提示浅表性炎症,无一例术前活检可确诊。2例结直肠肿物ESD术前活检提示为腺瘤,术后病理诊断分别为高分化腺癌及管状腺瘤伴局部低分化腺癌恶变,2例均行外科手术切除肠段,全制片均未见癌灶残留,送检淋巴结均为反应性增生。各病变分布情况详见表1、表2。
2.3 并发症 本组发生术后出血3例(4.4%),2例在1 d内出现呕血、解黑便症状;1例迟发性出血,术后第6天出现呕血,予内镜下止血处理,均成功止血。3例病灶均位于胃窦,其中2例ESD术后予钛夹夹闭创面,1例予APC处理创面(钛夹夹闭创面及术后出血发生率情况见表3。1例(1.5%)胃窦ESD操作时发生穿孔,立即钛夹封闭后转外科手术治疗。
2.4 随访结果 术后23例坚持随访,随访率34.8%(23/66),平均随访5.7(1~23.5)个月,病变黏膜基本愈合正常。1例直肠腺瘤在ESD术后14个月复查肠镜发现病灶原位复发,本组复发率为1.5%(1/68)。

表1 上消化道病灶分布及病理结果 (n)

表2 结直肠病灶分布及病理结果 (n)

表3 钛夹夹闭创面及术后出血发生率情况
3 讨 论
内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)是一种侵入性的内镜下手术操作,操作者须具备专业医学知识及娴熟内镜操作技术。 ESD技术和其应用的切除设备允许大块切除甚至深达固有肌层的组织,相对于息肉切除和EMR等,其优势在于能控制切除肿物的大小及形状,可大块切除较大的及有溃疡形成的病灶[3]。2010年日本胃癌治疗指南提出了两套独立内镜下切除术适应证[4,5]:EMR/ESD绝对适应证和扩大的ESD适应证,内镜专家通常遵循扩大的准则进行ESD操作[4,6]。随着ESD在胃早癌治疗的成功应用,其适应证逐渐扩展到了食管及结直肠病灶。一些消化道类癌和黏膜下肿瘤也可予ESD治疗[3],目前认为小于2 cm起源于固有肌层的上皮下肿瘤也为ESD的适应证[7]。2006年这项技术在我国开始应用,2012年8月在厦门我国专家对ESD治疗达成共识[8],为ESD在国内的推广应用奠定了坚实基础。
本组8例异位胰腺病灶中7例位于胃窦部,术前超声内镜诊断:3例为间质瘤可能性大,2例考虑为平滑肌瘤,1例考虑为息肉,仅有2例(25%)诊断异位胰腺,异位胰腺在本组超声内镜诊断的准确率较低。超声内镜对胃异位胰腺和间质瘤的鉴别有重要价值[9],但其受客观因素影响较大。虽然异位胰腺并非ESD的适应证,由于其浸润较深,术前活检难以确诊,一般来说多靠内镜下表现及超声内镜检查辅助诊断。本组异位胰腺术前活检均未能明确病变性质,而对于一些内镜下表现不典型的异位胰腺,我们认为ESD也可作为明确诊断的检查手段之一。
大多数结直肠癌起源于腺瘤样息肉,癌变的危险性与其组织学类型、大小及最初检查数目等相关[10]。本组结直肠腺瘤癌变率为10.5%(2/19),其中1例为局部癌变,1例腺癌浸润黏膜下层。美国一项研究显示[11],与过去对比,大肠镜筛查时切除腺瘤可使结肠癌发生率降低90%。EMR、ESD等内镜下微创治疗手段是早期诊断大肠癌的有效途径及可靠保证。本组有1例直肠腺瘤术后14个月随访发现病灶原位复发,考虑为ESD操作时病灶切除不充分导致。窄带成像内镜(NBI)和放大内镜结合可以更加清晰的观察消化道黏膜表面的微细结构,有助于明确腺瘤边界,减少术后残留的可能。另外加强与病理科联系,了解切除标本的切缘及基底有无病灶残留,也有助于准确评估手术疗效。
文献报道胃ESD术后出血发生率可以达到5%~7%以上[12,13]。本组术后出血3例,其中2例发生在术后24 h之内,1例在术后第6天出现,均为胃窦肿物切除术后,胃ESD术后出血发生率为7.9%(3/38),消化道ESD术后出血发生率为4.5%(3/67)。Takizawa等[14]报道,对于切除创面裸露血管行预防性止血措施可以降低出血发生率,但预防性止血并不能完全杜绝迟发性出血,因此术后须严密观察并发症出现情况。有些学者认为,ESD术后1 d二次行胃镜检查有助于预防术后出血发生[12]。本组1例术后延迟出血病例为术后第6天开始普食后出现呕血,患者有高血压病史,再次内镜检查发现ESD术后予钳夹创面的3枚钛夹已全部脱落,切除病灶后的人工溃疡处有活动性出血,考虑迟发性出血的原因可能与患者高血压基础病、术后创面处理不充分等原因有关,积极控制基础病如高血压、糖尿病等,有助于术后病灶恢复,建议患者在ESD术后7~10 d的饮食应该以半流质或柔软易消化的食物为主,减少胃酸分泌及胃肠蠕动,促进溃疡愈合,以预防术后出血。
在ESD操作过程中出现血管性出血,最有效且实用的是电凝止血。钛夹技术在内镜治疗中占有很重要的地位,但由于上钛夹后可能影响ESD的后续操作,现在用得很少,转而已由原来单纯止血作用,发展成多用途治疗作用。李访贤等[15]认为黏膜切除后用夹子闭合黏膜缺损部位,可延缓和避免人工溃疡致出血、穿孔的发生。而本组上消化道病灶使用钛夹夹闭创面的病例术后出血率为10.5%,未予钛夹夹闭病灶创面的出血率为5.3%,本组病例中使用钛夹处理创面后出血率无明显下降。
消化道穿孔是ESD的另一常见并发症,其在食管的发生率约4%[16],胃发生率1.2%~4.7%,结直肠ESD为2.2%~5.5%。本组发生胃窦ESD术中穿孔1例,在胃ESD的发生率为2.6%(1/39),与文献相符。此穿孔病例术前曾予病灶多点、深挖活检,病理提示黏膜腺体中-重度不典型增生,ESD术中发现病灶纤维化粘连明显,在剥离过程中出血较多,影响手术视野,是导致并发穿孔的主要原因。因此,对于考虑予内镜下切除病灶的患者应尽量减少术前活检次数及控制取材深度,减少医源性因素造成的病灶纤维化,并且在ESD术中随时维持良好的观察视野,这对于预防术中穿孔也是非常重要的。
ESD适用于较大的黏膜及黏膜下病灶切除,是治疗消化道黏膜及黏膜下病变的一项安全、有效、实用的内镜微创技术,目前多用于消化道早癌及癌前病变的治疗;ESD由于组织切除、取材完整,也可用于小于2 cm的上皮下肿物之诊断和治疗,但较EMR更易合并并发症,且并发症可出现时间较晚,术后1周需严密观察,早期发现并诊断并发症是保守治疗的前提。
近几年来内镜操作设备的创新及技术发展的日新月异,每一种器械的出现都使ESD技术得到了提升及发展,也让我们对其更为广阔的应用前景充满期待。
[1] Kakushima N,Fujishiro M.Endoscopic submucosal dissection for gastrointestinal neoplasms[J].World J Gastroenterol,2008,14(9):2962-2967.
[2] Cao Y,Liao C,Tan A,et al.Meta-analysis of endoscopic submucosal dissection versus endoscopic mucosal resection for tumors of the gastrointestinal tract[J].Endoscopy,2009,41(9):751-757.
[3] Fujishiro M.Perspective on the practical indications of endoscopic submucosal dissection of gastrointestinal neoplasms[J].World J Gastroenterol,2008,14(27):4289-4295.
[4] Japanese Gastric Cancer Association.Japanese gastric cancer treatment guidelines 2010(ver. 3)[J].Gastric Cancer,2011,14(2):113-123.
[5] Park CH,Shin S,Park JC,et al.Long-term outcome of early gastric cancer after endoscopic submucosal dissection:Expanded indication is comparable to absolute indication[J].Dig Liver Dis,2013,45(8):651-656.
[6] Isomoto H,Shikuwa S,Yamaguchi N,et al.Endoscopic submucosal dissection for early gastric cancer: a large-scale feasibility study[J].Gut,2009,58(3):331-336.
[7] Chun SY,Kim KO,Park DS,et al.Endoscopic submucosal dissection as a treatment for gastric subepithelial tumors that originate from the muscularis propria layer:a preliminary analysis of appropriate indications[J].Surg Endosc,2013,27(9):3271-3279.
[8] 周平红,蔡明琰,姚礼庆.消化道黏膜病变内镜黏膜下剥离术治疗专家共识[J].中华胃肠外科杂志,2012,15(10):93-96.
[9] 宋 璇,崔志平,郝洪升,等.超声内镜对胃异位胰腺与间质瘤的鉴别诊断价值[J].中华超声影像学杂志,2012,21(9):775-778.
[10]Atkin WS,Morson BC,Cuzick J.Long-term risk of colorectal cancer after excision of rectosigmoid adenomas[J].N Engl J Med,1992,326(10):658-662.
[11]Winawer SJ,Zauber AG,Ho MN,et al.Prevention of colorectal cancer by colonoscopic polypectomy[J].N Engl J Med,1993,329(10):658-662.
[12]Tsuji Y,Ohata K,Ito T,et al.Risk factors for bleeding after endoscopic submucosal dissection for gastric lesions[J].World J Gastroenterol,2010,16(23):2913-2917.
[13]Park YM,Cho E,Kang HY,et al.The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cancer:a systematic review and metaanalysis[J].Surg Endosc,2011,25(8):2666-2677.
[14]Takizawa K,Oda I,Gotoda T,et al.Routine coagulation of visible vessels may prevent delayed bleeding after endoscopic submucosal dissection-an analysis of risk factors[J].Endoscopy,2008,40(3):179-183.
[15]李访贤,范志宁,文 卫,等.钛夹处理内镜下黏膜切除术后创面62例[J].中国微创外科杂志,2009,9(6):535-537.
[16]Ono S,Fujishiro M,Niimi K,et al.Long-term outcomes of endoscopic submucosal dissection for superficial esophageal squamous cell neoplasms[J].Gastrointest Endosc,2009,70(5):860-866.
Clinicalstudyonendoscopicsubmucosaldissectioninthetreatmentofgastrointestinalmucosalandsubmucosallesions
QINShanyu,JIANGHaixing,TAOLing,SUSibiao,TANGGuodu,HUANGJiean,LIXiaomin,LIUJuan,LIUMinzhi
(DepartmentofGastroenterology,theFirstAffiliatedHospitalofGuangxiMedicalUniversity,Nanning530021,China)
ObjectiveTo evaluate the effectiveness and safety of endoscopic submucosal dissection(ESD) in the diagnosis and therapy of gastrointestinal mucosal and submucosal lesions.MethodsSixty-eight cases of gastrointestinal mucosal and submucosal lesions were diagnosed and treated by ESD. The en block resection rate,complication rate, and recurrence rate of the group were evaluated.ResultsSixty eight patients with 69 lesions underwent ESD successfully, among which, 40(58.0%) lesions were en bloc resection, and 64(92.8%) lesions were removed completely. Twenty-three cases had histological biopsy before the operation, among which, 13 showed consistent diagnosis before and after the procedure (56.5%), and 10 cases (43.5%) had a clear diagnosis relying on larger biopsy after the procedure. There were 3 cases (4.4%) of post-ESD bleeding and one case (1.5%) of perforation during the procedure of ESD, which were performed with tanium clipping and then laparotomy successfully. Median follow-up period was 5.7 (range, 1-23.5) months with a rate of 34.8%(23/66). There was a recurrence case of rectal adenoma in the 14th month of follow-up with a rate of 1.5%.ConclusionsESD is an effective and minimal invasive endoscopic technique in removing gastrointestinal lesions. It allows en-bloc removal of large lesion and is associated with a higher diagnostic rate. Titanium clips of the trauma fail to reduce the post-ESD bleeding rate.
Endoscopic submucosal dissection;Gastrointestinal mucosal lesions; Gastrointestinal submucosal lesions
广西区卫生厅重点科研项目(合同号:20083)
覃山羽(1973~),女,博士,教授,研究方向:超声内镜诊治。
R 573
A
1673-6575(2014)01-0018-04
10.11864/j.issn.1673.2014.01.06
2013-11-15
2014-01-06)
*通讯作者

