维持性腹膜透析剂量与ESRD患者的饮食蛋白摄入总量、残肾功能、血尿素浓度关系探讨
单亦升等

[摘要] 目的 探讨维持性腹膜透析剂量与ESRD患者的饮食蛋白摄入总量、残肾功能、血尿素浓度关系。 方法 回顾性分析我院ESRD患者的临床资料。通过Matlab 6.5软件作饮食蛋白摄入总量、残肾功能、血尿素浓度与维持性腹膜透析剂量的关系曲线。 结果 患者每天通过腹透液和尿液丢失的蛋白质氮平均为(0.94±0.48)g/d,氨基酸氮及其他形式的非尿素氮丢失分别为(0.51±0.12)g/d及(31.4±5.3)mg/(kg·d),与透析剂量的关系曲线显示,饮食蛋白摄入总量越多,残肾功能越差,血尿素浓度越高,则需要的透析剂量越大。 结论 在保证患者不会发生营养不良的前提下,适当控制饮食蛋白和水的摄入,保护残肾功能,维持适当的血尿素浓度,可以有效减少透析剂量,节约透析费用。
[关键词] 维持性腹膜透析;终末期肾病;蛋白摄入总量;残肾功能;血尿素浓度
Investigation on the relation between the dosage of maintenance peritoneum dialysis and the total quantity of dietary protein intake,residual renal function、blood urea level in ESRD Patients
SHAN Yisheng1,2 XU Feifei1 SUN Mei1 LIN Fan1
1.Internal Medicine, the First Affiliated Hospital of Wenzhou Medical University, Wenzhou 325000, China;2.Internal Medicine, Wenzhou Kangning Hospital, Wenzhou 325000, China
[Abstract] Objective To investigate the relation between the dosage of maintenance peritoneum dialysis and the total quantity of dietary protein intake,residual renal function,blood urea level in ESRD Patients. Methods The clinical data of ESRD patients in our department were analyzed retrospectively. The relationship curve between the dosage of maintenance peritoneum dialysis and the total quantity of dietary protein intake, residual renal function, blood urea concentration were established through Matlab 6.5 software. Results Every day protein nitrogen average through the drain fluid loss and urine of patient was(0.94±0.48) g/d, and other forms of amino acid nitrogen of urea nitrogen loss, respectively was(0.51±0.12)g/d,(31.4±5.3)mg/(kg·d). the relationship with dialysis dose curve showed that the more amount of dietary protein intake, the greater the dialysis dose. The poor residual renal function, the greater the dialysis dose. The higher the concentration of blood urea, the greater the dialysis dose. Conclusion On the premise of guarantee patients nutrition, appropriate control the intake of dietary protein and water, protection of residual renal function, maintain proper blood urea concentration, can effectively reduce dialysis dose, cut down the cost of dialysis.
[Key words] Maintenance peritoneum dialysis; End stage renal disease(ESRD); The total quantity of dietary protein intake; Residual renal function; Blood urea level
随着人们生活方式的改变和高血压、糖尿病发病率的升高,终末期肾脏病(End stage renal disease,ESRD)的发病率越来越多。腹膜透析是ESRD患者的有效的治疗方式,而且是透析患者的首选治疗方式。但目前腹膜透析的发展没有达到应有的水平,其原因之一就是透析方案的不合理和透析不充分,使腹膜透析疗效下降,降低了生活质量、生存率[1]。目前,维持性腹膜透析剂量相关研究较少,而且不明确。本研究旨在探讨维持性腹膜透析剂量与终末期肾病患者的饮食蛋白摄入总量、残肾功能、血尿素浓度关系,现报道如下。
1 资料与方法
1.1 一般资料
收集2008年1月~2013年1月在我院肾内科诊治行维持性腹膜透析的ESRD患者,诊断符合ESRD的诊断标准且资料完整者,透析龄大于3个月,试验前后各1个月内未发生腹膜炎,愿意参与该研究,能够提供至少连续2个月的合格的透析记录。
1.2 方法
长期稳定的维持性腹膜透析(CAPD)患者处于氮平衡状态。在机体氮的代谢中,氮摄入主要是通过饮食摄入,排出主要以以下形式分别通过尿液和透析液排出:尿素氮(Nures)、蛋白氮(Npro)、氨基酸氮(Naa)、其他形式的非尿素氮(Nmc)(包括肌酐、尿酸、粪便等所含的氮)。对于稳定的腹膜透析患者,机体氮的代谢应当处于平衡状态,即氮的摄入与其排出量相等。
(IBW·DPI)·0.16=(VD·CDurea+1.44·Kr·CPurea)·0.028+Npro+Naa+Nmc (1)
IBW:标准体重(kg);DPI:每日蛋白摄入(g/kg·d);VD:每日透析液引流量(L);CDurea、CPurea:引流透析液和血液中尿素的浓度(mmol/L);Kr表示残肾功能(mL/min);1.44·Kr·CPurea表示24 h尿液中所含的尿素;0.16和0.028分别是将蛋白质(g)和尿素(mmol)转换为氮(g)。
把透析液引流量用初始灌入量V0(即透析剂量)和超滤量Qv表示,引流透析液中的尿素浓度用血尿素浓度CP和引流液与血液浓度比(D/P)表示,整理方程(1),求出透析剂量:
V0+Qv=(■-1.44·Kr)·1/D/P (2)
其中IBW和DPI可以用总蛋白摄入(TDPI)表示;尿素是小分子物质,其浓度在常规透析时间内多可以达到平衡,所以D/P一般在0.9~1.0,取0.95。
1.3 随访
每半年一次,随访对象提供透析记录本、连续3 d的饮食记录,透析方案,24 h透析液,同时提供血样,进行相关检测;记录所有随访患者的透析方案、血管活性药物的使用、腹膜炎发生情况、残肾功能、原发病、合并症、透析龄等,同时记录一般信息。
1.4 统计学方法
采用SPSS 15.0统计学软件进行数据处理,计量资料以(x±s)表示,因素之间关系曲线用Matlab 6.5软件完成。
2 结果
通过我院腹透中心424例次CAPD患者的24 h透析液和尿液化验,结果显示,患者每天通过腹透液和尿液丢失的蛋白质氮平均为(0.94±0.48)g/d,氨基酸氮及其他形式的非尿素氮丢失分别为(0.51±0.12)g/d及(31.4±5.3)mg/(kg·d)。在蛋白摄入总量、残肾功能、血尿素浓度三个因素中,分别固定其中两个,作第三个与透析剂量的关系曲线,用Matlab 6.5软件完成。
从图1~4中,可以看到达到充分透析的透析剂量与患者的饮食蛋白摄入总量、残肾功能、血尿素浓度有密切关系,饮食蛋白摄入总量越多,残肾功能越差,血尿素浓度越高,则需要的透析剂量越大。这一方面提示应适当控制饮食蛋白摄入,保护残肾功能,维持适当的血尿素浓度,以减少透析剂量,节约透析费用;而这种节约应当不会造成透析疗效的下降。另一方面,提示我们可以根据透析剂量的相关因素通过计算得到其准确的数值,图中所示理想透析剂量与CPurea、Kr呈负相关,与TDPI呈正相关。在固定其他条件的情况下,TDPI每增加5 g/d,Kr(urea)每减少1 mL/min,透析剂量分别需要增加大约1 L,CPurea从20 mmol/L升高到25 mmol/L,透析剂量可以减少大约2 L。结合中国人的生理特点、饮食习惯和本中心的临床经验,假设一个无尿的PD患者,TDPI在50 g左右,超滤量要求1 L左右,CPurea维持在25 mmol/L,则根据方程(2),推算出合适的透析剂量大约为6 L。
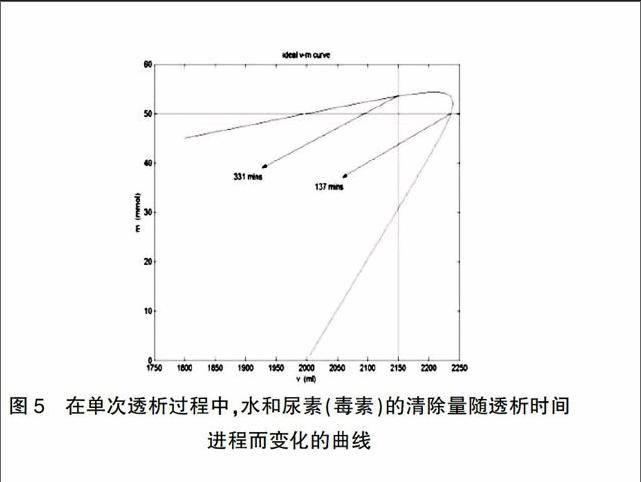
图5说明最佳的透析液存腹时间应该是既能满足溶质清除,又能满足水的清除的一个时间段,过长或者过短都不合适。透析所要达到水和溶质的清除目标值可以根据饮食摄入确定。如果不能同时满足水和溶质的清除,则通过调整透析方案,如提高透析液葡萄糖浓度或者增加透析剂量来满足要求。图5还表明,透析液存腹时间是相对自由的,不同的存腹时间可以达到基本相同的透析效果,完全可以根据生活、工作的需要作适当的调整,以提高生活质量。
3 讨论
合适的透析剂量是透析处方的重要内容,是保证充分透析,提高透析疗效,改善预后的重要因素。透析剂量不足或者过量都会产生不良后果,可导致透析不充分,加重尿毒症症状,降低了透析疗效,不利于病人的生活质量和长期预后[2-4]。透析过量虽然减少了毒素在体内的蓄积,可能在一定程度上会减轻尿毒症症状,但会带来临床和经济两方面的副作用。如由于透析液对腹膜的毒性作用而缩短腹膜的使用寿命[5];由于操作次数增多而增加感染的几率,降低生活质量;更重要的是,由于腹膜透析患者的治疗费用主要用于购买透析液,过多的透析剂量无疑大大增加了治疗费用[6]。所以,与有限的益处相比,增加透析剂量所带来的弊端更为明显,尤其是对于透析治疗受到经济因素制约的患者和国家,造成卫生资源的不合理配置,因此,探讨合适的透析剂量具有重要的临床和社会经济意义。
本文研究表明,合适的透析剂量主要与TDPI、Kr和Cpurea相关。TDPI越多,Kr越差,Cpurea越低,所需要的透析剂量越多。反之亦然。ESRD患者的蛋白摄入一方面补充机体的蛋白分解,另一方面弥补尿液和透析丢失的蛋白质和氨基酸,从而维持良好的营养状态[7-9]。营养状态是影响患者预后的独立因素,蛋白摄入量过少会导致营养不良,不利于患者的预后。但蛋白摄入量越多并不意味着营养状态越好,过多的蛋白摄入会产生大量的代谢废物,即使增加透析剂量,由于腹膜清除能力有限,也很难保证透析充分,很容易出现透析不充分[10-12],尿毒症症状会因此加重,同样不利于预后。因此对ESRD病人来说需要合理控制蛋白摄入量,这对于改善临床疗效和降低透析费用都有好处。
残余肾功能对于ESRD患者具有多方面的、重要的意义,对透析剂量的影响也是很明显的[13-15]。本文研究显示,Kr(urea)每减少1 mL/min,需要相应增加1 L多的透析剂量。如果患者的TDPI大约为(50~55)g/d,Cpurea维持在25 mmol/L,则Kr(urea)在(5~6)mL/min即可维持氮平衡而不需要透析。可见,保护残余肾功能对于减少透析剂量,降低透析成本具有重要的意义。
目标维持的血尿素浓度对透析剂量的影响较少受到关注。对同一个体,腹膜转运功能和透析液存腹时间大致不变,则透析液中尿素的浓度取决于血尿素浓度,如果引流量一定,则尿素的清除量就取决于血尿素浓度。可见,血尿素浓度对透析剂量有较为明显的影响,理论研究表明两者成反比例关系。本文研究显示,在一定的残肾功能、蛋白摄入条件下,在(15~30)mmoL/L的血尿素浓度范围内,每增高5 mmoL/L的血尿素浓度分别需要增加3~1 L的透析剂量,相当于增加了大约1/3~1/4的透析费用。这对于存在经济问题而可能影响治疗的患者来讲有很大意义。当然,也许增高的血尿素浓度会对患者产生不利的影响,但到目前为止,还没有相关研究表明,血尿素浓度20 mmoL/L比25 mmoL/L有更好的生活质量和生存率。习惯上认为25 mmoL/L的血尿素水平是安全的,高于此水平可能会不利于患者预后,但并非血尿素浓度越低越好。从我们的结果中可以看出,低的血尿素水平要使用更大的透析剂量才能维持,一方面从经济上增大了支出,另一方面由于透析操作的增加和透析液对腹膜的毒性作用,可降低患者的生活质量,增加并发症的发生率,这提示我们在透析治疗中不能盲目地追求低的血尿素水平,在一定限度内稍高的血尿素水平也许会对病人更有利。
综上所述,在腹膜透析患者获取相关的个体参数如饮食中水和蛋白的总摄入量、残肾功能、血尿素浓度、腹膜的转运特性等指标,然后可以根据这些参数确定合适的透析剂量和适宜的存腹时间,为透析方案的制定和调整提供量化的依据。在保证患者不会发生营养不良的前提下,适当控制饮食蛋白和水的摄入,保护残肾功能,维持适当的血尿素浓度,可以有效减少透析剂量,节约透析费用。
[参考文献]
[1] 龚广欣. 不同剂量透析对腹膜透析患者营养状态的影响分析[J]. 中国医药指南,2013,(8):91-92.
[2] Yeates K,Zhu N,Vonesh E,et al. Hemodialysis and peritoneal dialysis are associated with similar outcomes for end-stage renal disease treatment in Canada[J]. Nephrology Dialysis Transplantation,2012,27(9):3568-3575.
[3] Mitsnefes MM,Laskin BL,Dahhou M,et al. Mortality risk among children initially treated with dialysis for end-stage kidney disease,1990-2010 children with end-stage kidney disease[J]. JAMA,2013,309(18):1921-1929.
[4] Yang DC,Lee L JH,Hsu CC,et al. Estimation of expected life-years saved from successful prevention of end-stage renal disease in elderly patients with diabetes a nationwide study from Taiwan[J]. Diabetes Care,2012,35(11):2279-2285.
[5] 蒋红樱,黄旭,曹颖,等. 腹膜透析初透剂量对患者残余肾功能的影响[J]. 中华肾脏病杂志,2009,25(12):921-924.
[6] Satomura A,Fujita T,Yanai M,et al. Functional mannose-binding lectin levels in patients with end-stage renal disease on maintenance hemodialysis[J]. Journal of innate immunity,2012,4(3):293-300.
[7] Rippe B,Venturoli D,Simonsen O,et al. Fluid and electrolyte transport across the peritoneal membrane during CAPD according to the three-pore model[J]. Peritoneal Dialysis International 2004,24(1):10-27.
[8] 肖静,赵占正,魏二虎,等. 不同透析剂量对腹膜透析患者廋素水平及营养状态的影响[J]. 郑州大学学报(医学报),2010,45(1):115-118.
[9] 吕晶,薛武军,尹爱萍,等. 低成本腹膜透析治疗方案的探讨[J]. 肾脏病与透析肾移植杂志,2012,28(7):728-72,33
[10] 张志勇,周春华,李明旭,等. 间歇性腹膜透析患者不同透析剂量的长期临床疗效观察[J]. 现代预防医学,2012, 39(20):5465-5468,5470.
[11] Ni J,Cnops Y,Debaix H,et al. Functional and molecular characterization of a peritoneal dialysis model in the C57BL/6J mous[J]. Kidney Int,2005,67(5):2021-2031.
[12] 吴岩,李丹,张静娟,等. 腹膜透析初期不同透析剂量的临床疗效评价[J]. 中国全科医学,2010,13(20):2218-2220.
[13] 吕晶,杨亚莉,靳引红,等. 腹膜透析患者不同透析剂量临床疗效比较[J]. 国际移植与血液净化杂志,2009, 7(5):28-32.
[14] 金秀名. 不同剂量透析对腹膜透析患者营养状态的影响[J]. 中国实用医药,2013,8(27):104-105.
[15] 黄承国. 不同剂量透析对腹膜透析患者营养状态的影响[J]. 中国医药导报,2010,7(25):131,134.

