肺炎合并脓毒症儿童血清细胞因子变化及意义
王 玲,尹春燕,尉灵芝,肖延风
(西安交通大学第二附属医院儿科,陕西 西安 710004)
肺炎合并脓毒症儿童血清细胞因子变化及意义
王玲,尹春燕,尉灵芝,肖延风
(西安交通大学第二附属医院儿科,陕西 西安 710004)
目的检测肺炎合并脓毒症患儿外周血中白介素(IL)-2、IL-6、IL-8及IL-10等炎性因子水平,观察免疫功能紊乱在儿童脓毒症中的作用。方法选取2013年1月至2014年12月西安交通大学第二附属医院收治的52例肺炎合并脓毒症患儿为肺炎合并脓毒症组,同期收治的肺炎患儿50例为肺炎组,对102例患儿进行了详细的病史询问,体格检查,外周血测查;检测C反应蛋白(CRP)、IL-2、IL-6、IL-8及IL-10等细胞因子水平,并对检测结果进行分析。结果肺炎合并脓毒症组患儿外周血白细胞(WBC)计数、中性粒细胞比值以及血涂片杆状粒细胞比例较肺炎组患儿均显著升高,差异均有统计学意义(t值分别为6.89、4.78、2.42,均P<0.05)。肺炎合并脓毒症组患儿外周血CRP较肺炎组患儿显著升高,差异有统计学意义(t=8.76,P<0.01)。肺炎合并脓毒症组患儿外周血IL-2、IL-6、IL-8较肺炎组患儿显著升高(t值分别为9.34、7.45、5.05,均P<0.01);而肺炎合并脓毒症组患儿外周血IL-10与肺炎组患儿相比轻度升高,但差异无统计学意义(P>0.05)。结论IL-2、IL-6、IL-8及IL-10等因子在脓毒症的发生发展中具有重要作用。
脓毒症;肺炎;细胞因子;C反应蛋白
[Abstract]Objective To detect IL-2, IL-6, IL-8 and IL-10 levels in peripheral blood in children with pneumonia and sepsis so as to observe the role of immune dysfunction in child sepsis.Methods Fifty-two children with pneumonia and sepsis visiting the Second Affiliated Hospital of Xi’an Jiaotong University from January 2013 to December 2014 were selected aspneumonia and sepsis group, and 50 children with pneumonia visiting the same period were chosen as pneumonia group. The 102 children were demanded a detailed history, physical examination and peripheral blood examination. The levels of C-reactive protein (CRP), IL-2, IL-6, IL-8 and IL-10 in blood were detected and the results were analyzed.Results The peripheral white blood cell (WBC) count, neutrophil cell ratio and the ratio of rod-likeg ranulocytes in blood smear were significantly higher in children with pneumonia and sepsis than those in the pneumonia group, and the differences had statistical significance (tvalue was 6.89, 4.78, and 2.42, respectively, allP<0.05). The CRP of peripheral blood in the pneumonia and sepsis group was significantly higher than that in the pneumonia group with statistical significance (t=8.76,P<0.01).IL-2, IL-6 and IL-8 of peripheral blood were significantly higher in children with pneumonia and sepsis than those in children in the pneumonia group(tvalue was 9.34, 7.45 and 5.05, respectively,allP<0.01), but IL-10 in children with pneumonia and sepsis was slightly higher than that in the pneumonia group with no statistical significance (P>0.05).Conclusion IL-2, IL-6, IL-8 and IL-10 play an important role in the occurrence and development of sepsis.
[Key words]sepsis; pneumonia; cytokines;C-reactive protein (CRP)
脓毒症是由感染所致的全身炎症反应综合征[1],进一步发展可导致严重脓毒血症、脓毒性休克及多器官功能不全,病情进展迅速、病死率极高,是危重患者死亡的主要原因。近年研究发现,脓毒症患儿的免疫状态在脓毒血症发生、发展过程中处于免疫细胞过度激活和淋巴细胞受抑制的双向异常或紊乱状态。机体发生免疫功能紊乱,有害因子大量释放,巨噬细胞抗原递呈功能受损,难以对入侵微生物发生免疫反应,最终形成多器官功能不全综合征。所以需要对脓毒症患儿免疫功能紊乱进行进一步研究,以明确免疫功能紊乱在脓毒症中的作用,并制定有效的治疗方案,防止病情向休克及多脏器功能障碍方向进展。
1临床资料及方法
1.1一般资料及分组
2013年1月至2014年12月西安交通大学第二附属医院儿科共收治52例诊断为肺炎合并脓毒症的患儿为肺炎合并脓毒症组,男25例,女27例;年龄2~14岁。选择同期收治的肺炎患儿50例作为肺炎组,男26例,女24例;年龄2~13岁。对入院后的102例患儿进行了详细的病史询问,体格测查,外周血检测。
1.2检测方法
所有患儿入院后行血尿粪常规,胸部正位片,所有患儿入院24h内采集静脉血2mL,血清C反应蛋白(CRP)采用免疫透射比浊法测定,使用芬兰OrionDia公司试剂及测定仪,正常值<5mg/L。化学发光分析仪为德国BRAHMS公司产品(Lumat LB 9507);血常规采用全自动免疫化学分析仪(美国Beckman Coulter 公司产品)检测,细胞因子采用酶联免疫法测定,试剂盒为德国BRAHMS Diagostica GmbH 公司产品。
1.3脓毒血症诊断标准
脓毒症纳入标准:存在可疑或已证实的感染,并伴有感染的全身系统表现。以下标准至少达2项,包括体温或白细胞异常。①一般情况:中心温度>38.5℃,或者<36℃;心率>90次/min,或超过正常年龄相关值的2个标准差以上;心动过速;意识障碍;明显的水肿或体液正平衡(>20mL/kg,24h后);无糖尿病情况下的高血糖(>140mg/dL或者7.7mmol/L);②炎症情况:白细胞(WBC)计数增多(>12×109);WBC减少(<4×109);WBC计数正常但有超过10%的幼稚白细胞;血浆CRP水平超过正常值的2个标准差;血浆降钙素原水平超过正常值的2个标准差;③血流动力学情况:低血压,低于正常年龄相关值的2个标准差;④脏器功能障碍情况:低血氧症(PaO2/FiO2<300mmHg);急性少尿(尽管已进行体液复苏,但尿量<0.5mL·kg-1·h-1,持续至少2h),尿素升高>0.5mg/dL或44.2μmol/L;凝血功能异常:国际化标准比值(INR)>1.5;或活化部分凝血活酶时间(APTT)>60s;肠梗阻(肠鸣音消失);血小板减少(<100×109);高胆红素血症(血浆总胆红素>4mg/dL或70μmol/L);⑤组织灌注:高乳酸血症(>1mmol/L),毛细血管充盈时间延长或花斑[2-3]。
1.4统计学方法
采用SPSS 19.0统计学软件对所有数据进行分析,计量资料以均数±标准差表示,两组间比较采用t检验;采用α=0.05为检验水准,均为双侧检验,以P<0.05为差异有统计学意义。
2结果
2.1两组患儿一般资料比较情况
肺炎合并脓毒症组患儿的性别、年龄与肺炎组比较,结果显示差异均无统计学意义(均P>0.05),见表1。
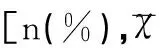
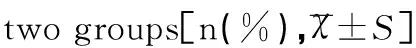

组别例数(n) 性别 男女年龄(岁)肺炎合并脓毒症组5225(48.1)27(51.9)6.3±4.2肺炎组5026(52.0)24(48.0)7.4±3.4t/χ22.271.81P>0.05>0.05
2.2两组患儿外周血象及血涂片杆状粒细胞比例的比较情况
肺炎合并脓毒症组患儿外周血WBC计数、中性粒细胞比值较肺炎组患儿显著升高,差异有统计学意义(均P<0.01);肺炎合并脓毒症组患儿外周血单核细胞比值与肺炎组患儿相比差异无统计学意义(P>0.05);肺炎合并脓毒症组患儿血涂片杆状粒细胞比例较肺炎组患儿显著升高,差异有统计学意义(P<0.01),见表2。

组别WBC(×109)中性粒细胞比值(%)单核细胞比值(%)血涂片杆状粒细胞(%)肺炎合并脓毒症组17.52±9.9573.24±15.617.24±5.6148.32±14.31肺炎组9.58±2.8956.13±8.346.34±3.3021.27±10.94t6.894.782.425.04P0.0000.0010.020.000
2.3两组患儿外周血中炎性因子的比较结果
肺炎合并脓毒症组患儿外周血CRP较肺炎组患儿显著升高,差异有统计学意义(P<0.01);肺炎合并脓毒症组患儿外周血IL-2、IL-6、IL-8较肺炎组患儿均显著升高,差异均有统计学意义(均P<0.01);而肺炎合并脓毒症组患儿外周血IL-10与肺炎组患儿相比轻度升高,但经比较差异无统计学意义(P>0.05)。
表3 两组患儿外周血中炎性因子的比较±S)
3讨论
3.1外周血象及C反应蛋白的变化在脓毒血症中的作用
脓毒症被定义为由感染所致的全身炎症反应综合征,能够诱发脓毒血症休克和多器官功能不全(MODS),其死亡率高,预后差[4]。据研究报道,脓毒症的死亡率高达32.3%~55%,错过合适的治疗时机1h,患者的死亡率将上升5%~10%[5-6]。儿童的免疫力功能发育不全、且容易发生多脏器功能损伤。本研究发现,肺炎合并脓毒症组患儿外周血WBC计数、中性粒细胞比例、血涂片杆状细胞比例及CRP与肺炎组相比显著升高。脓毒症诊断指标WBC计数、中性粒细胞百分比、CRP等可用于对患者疗效的监测,但对其脏器功能的损害则无特异性,不利于监测疾病进展及早期发现器官功能损伤[7]。因此,本研究进一步检测了肺炎合并脓毒症患儿外周血中IL-2、IL-6、IL-8及IL-10炎性因子水平,并与肺炎组进行了比较,观察免疫功能紊乱在儿童脓毒症中的作用。
3.2炎性因子在脓毒血症中的作用
脓毒症患者对感染所作出的系统反应是由巨噬细胞产生的细胞因子介导的,这些细胞因子与器官的受体结合后对组织的损伤及感染作出应答,机体对炎性因子及损伤所作出的炎性应答在不同物种间均高度保守,在外界有害因素的作用下,机体一旦识别出需要产生炎性应答时,组织及器官将会产生可溶性蛋白及前炎性因子而激活细胞防御反应,之后产生抗炎因子来衰减及阻止炎性反应的过度进展[8-9]。因此,脓毒症的病理生理状态可随时间而变化,呈现一种序贯反应,最初表现为明显的炎性反应,产生大量初始炎性因子,如IL-1、IL-2、IL-6、IL-8等,之后产生IL-10、IL-4、IL-13、转化生长因子α等抗炎因子,随着抗炎因子的增多而出现免疫抑制反应[10]。本研究发现肺炎合并脓毒症组患儿外周血IL-2、IL-6及IL-8较肺炎组患儿均显著升高,而肺炎合并脓毒症组患儿外周血IL-10与肺炎组患儿相比轻度升高,但无明显统计学差异。以上结果说明脓毒症患儿处于炎性因子显著升高,而抗炎因子开始升高的免疫抑制阶段,通常体内细胞因子反应是由体内炎性因子及抗炎因子组成的复杂网络共同调控的,机体通过下调炎性因子的表达及产生抗炎因子来降低体内最初产生的炎性反应。因此,脓毒症患儿体内可能会出现炎性因子及抗炎因子同时存在的复杂画面。
脓毒症是建立在炎症反应的基础上,但炎症反应只是脓毒症的一部分。在最初的炎症介质释放之后,机体随之就迅速产生了一批具有拮抗作用的抗炎因子以便制约炎症因子反应,抗炎因子的数量及反应程度并不亚于炎性反应,甚至可能超过炎性因子。机体产生抗炎性因子的目的是下调前炎性因子并调节炎性反应,防止炎性反应过度激活对机体造成严重损伤,使机体达到新的平衡。因此必须重视炎性因子及抗炎因子在脓毒症中的作用,当体内抗炎因子显著降低时,往往提示炎症反应过度,体内炎症反应平衡已被打破,患者预后不良[10]。
[1]Vincent J L, Opal S M, Marshall J C,etal.Sepsis definitions: time for change[J].Lance,2013,381(9868):774-775.
[2]Dellinger R P, Levy M M, Rhodes A,etal.Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012[J].Crit Care Med,2013,41(2):580-637.
[3]Weiss S L, Fitzgerald J C, Balamuth F,etal.Delayed antimicrobial therapy increases mortality and organ dysfunction duration in pediatric sepsis[J].Crit Care Med,2014,42(11):2409-2417.
[4]孟启勇,向镜芬.免疫功能改变对脓毒症患者预后的影响[J].湖南师范大学学报(医学版),2013,10(2):71-74.
[5]Vesteinsdottir E, Karason S, Sigurdsson S E,etal.Severe sepsis and septic shock: a prospective population based study in Icelandic intensive care units[J].Acta Anaesthesiol Scand,2011,55(6):722-731.
[6]Sudhir U, Venkatachalaiah R K, Kumar T A,etal.Singnificance of serum procalcitonin in sepsis[J].Indian J Crit Care Med,2011,15(1):1-5.
[7]张凤.血清降钙素原与高敏C反应蛋白早期诊断新生儿脓毒血症价值[J].中华实用诊断与治疗杂志,2014,28(1): 85-86.
[8]Hutchins N A, Unsinger J, Hotchkiss R S,etal.The new normal:immunomodulatory agents against sepsis immune suppression[J].Trends Mol Med,2014,20(4):224-233.
[9]骆婷婷,陈如昌,何雄平,等.外周血淋巴细胞亚群检测对脓毒血症患者的临床意义[J].检验医学,2013,28(1):90-91.
[10]Boomer J S, To K, Chang K C,etal.Immunosuppression in patients who die of sepsis and multiple organ failure[J].JAMA,2011,306(23):2594-2605.
[专业责任编辑:侯伟]
Changes of serum cytokines and their significance in children with pneumonia and sepsis
WANG Ling, YIN Chun-yan, WEI Ling-zhi, XIAO Yan-feng
(Department ofPediatrics,Second Affiliated Hospital of Xi’an Jiaotong University, Shaanxi Xi’an 710004, China)
2016-03-25
王玲(1965-),女,主管技师,主要从事小儿血液系统疾病的检验工作。
肖延风,主任医师。
10.3969/j.issn.1673-5293.2016.08.017
R725.6
A
1673-5293(2016)08-0956-03

