327例恶性血液病合并侵袭性真菌病患者的临床分析
赵蔚 孙芳
(河北北方学院,张家口 075000)
恶性血液病患者因免疫功能缺陷,且伴随化疗,造血干细胞移植,免疫抑制剂、糖皮质激素及广谱抗菌药物的应用,导致免疫力持续低下,极易诱发侵袭性真菌病 (Invasive fungal disease,IFD)。该病无特殊临床表现,早期诊断较困难,真菌培养阳性率低,病情进展快,最终造成死亡等严重的并发症,且发病率逐年增高,已成为恶性血液病患者死亡的主要原因之一[1]。国内外关于恶性血液病合并侵袭性真菌病感染发生率的危险因素报道较多,而关于疗效影响因素的分析报道较为少见。为掌握恶性血液病合并侵袭性真菌病的临床特点,了解影响疗效的相关因素及对抗真菌药物进行用药合理性评价,从而降低患者死亡率,合理应用医药资源,减轻医疗负担,本研究回顾性分析了2014年1月~2015年12月某三甲医院收治的327例恶性血液病合并侵袭性真菌病患者的临床资料。
1 材料与方法
1.1 临床资料
医院于2014年1月~2015年12月收治327例符合诊断标准的恶性血液病合并侵袭性真菌病患者,男性203例,女性124例,年龄5~89岁,平均年龄 (49.6±20.6)岁。原发血液病包括急性淋巴细胞白血病 (ALL)、急性髓系白血病 (AML)、慢性淋巴细胞白血病 (CLL)、慢性粒-单核细胞白血病 (CMML)、慢性粒细胞白血病 (CML)、多发性骨髓瘤 (MM)、骨髓增生异常综合征 (MDS)、霍奇金淋巴瘤 (HL)、非霍奇金淋巴瘤 (NHL)、淋巴瘤细胞白血病 (LCL)、急性杂合细胞白血病 (HAL)、T淋巴母细胞淋巴瘤/白血病 (T-LBL/ALL)。327例患者中接受造血干细胞移植 (HSCT)71例,其中异基因造血干细胞移植 (allo-HSCT)56例;移植后发生移植物抗宿主病 (GVHD)31例,详见表1。
1.2 侵袭性真菌病诊断标准
依据2013年版《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则 (第四次修订版)》[2]中的诊断标准,进行分层诊断。①确诊IFD:针吸或活检取得组织检获真菌;血液真菌培养阳性,且临床症状及体征符合相关致病菌感染。②临床诊断IFD:具有至少1项宿主因素、1项临床标准及1项微生物学标准。③拟诊IFD:具有1项宿主因素、1项临床标准,而缺乏微生物学标准。④未确定IFD。本研究排除符合未确定IFD标准的病例,得到确诊7例,临床诊断230例,拟诊90例,把符合确诊IFD、临床诊断IFD及拟诊IFD诊断标准的患者诊断为IFD。

表1 恶性血液病患者诊断结果
1.3 调查方法
选取患者性别、年龄、恶性血液病类型、基础疾病、是否使用免疫抑制剂、糖皮质激素、广谱抗菌药物、临床特征、血象、影像学检查、微生物学检查、血清学检查 (仅做G试验)及组织病理学检查等相关信息,对327例患者的感染部位、病原菌、疗效相关的危险因素等进行回顾性统计分析。本研究已通过医院伦理委员会审查。
1.4 抗侵袭性真菌病治疗药物
根据患者病情及组织病理学或微生物培养药敏结果确定抗真菌药物,治疗过程中使用的抗真菌药物有:两性霉素B及其脂质体,氟康唑,伊曲康唑,伏立康唑,卡泊芬净,米卡芬净。
1.5 疗效评判标准
依据《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则 (第四次修订版)》[2]中关于目标治疗及诊断驱动治疗的疗效评判标准:①诊断驱动治疗的评判标准:开始抗真菌治疗至停药7 d后无新发真菌感染或患者存活;治疗期间未因副作用或缺乏疗效停药;开始治疗后患者在中性粒细胞缺乏期间退热。②目标治疗评判标准:有效,分为完全缓解 (患者在观察期内存活,IFD相关症状和体征、影像学异常全部消失,微生物学证据提示真菌清除)与部分缓解 (患者在观察期内存活,IFD相关症状和体征、影像学异常有所改善,微生物学证据提示真菌清除);无效,分为稳定 (患者在观察期内存活,IFD相关症状和体征无改善,且临床、影像学和微生物学综合评估未提示疾病进展)、疾病进展 (临床、影像学和微生物学综合评估提示疾病进展,包括临床症状和体征加重或恶化,影像学出现新发病灶或原病灶加重或扩大,可持续分离出真菌)及死亡 (与IFD直接相关的各种原因导致的死亡)。
1.6 合理性评判标准
根据《血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则 (第四次修订版)》[2]以及抗真菌药物说明书,对327例患者进行抗真菌药物用药合理性评价,包括用药方法、剂量、疗程和药物相互作用等方面。
1.7 统计分析
数据采用SPSS 21.0软件进行统计分析,分析危险因素与疗效的相关性时,采用χ2检验进行单因素分析。为排除混杂因素的影响,将单因素分析中P<0.05的危险因素进行多因素Logistic回归分析。
2 结 果
2.1 病原学及标本来源分布
通过收集患者痰液、肺泡灌洗液、血液、粪便、咽拭子等分泌物培养真菌,327例患者中有237例患者标本检出真菌,感染率为72.5%。共获得菌株410株,其合格标本来源以痰液最多,占82.20%,因同时伴有感染症状,非真菌定植,其中念珠菌属331株 (80.73%),曲霉菌属40株 (9.76%),此外还获得头地霉、胶红酵母、镰刀菌等罕见真菌,详见表2~3。
2.2 真菌感染部位分布
327例患者的真菌感染部位分布在肺部、肠道、血液、口咽部等,共计271处,其中同时感染2个部位的患者21例,感染3个部位的患者4例。肺部感染219例,占80.81%,其次为肠道感染35例,占12.91%,详见表4。
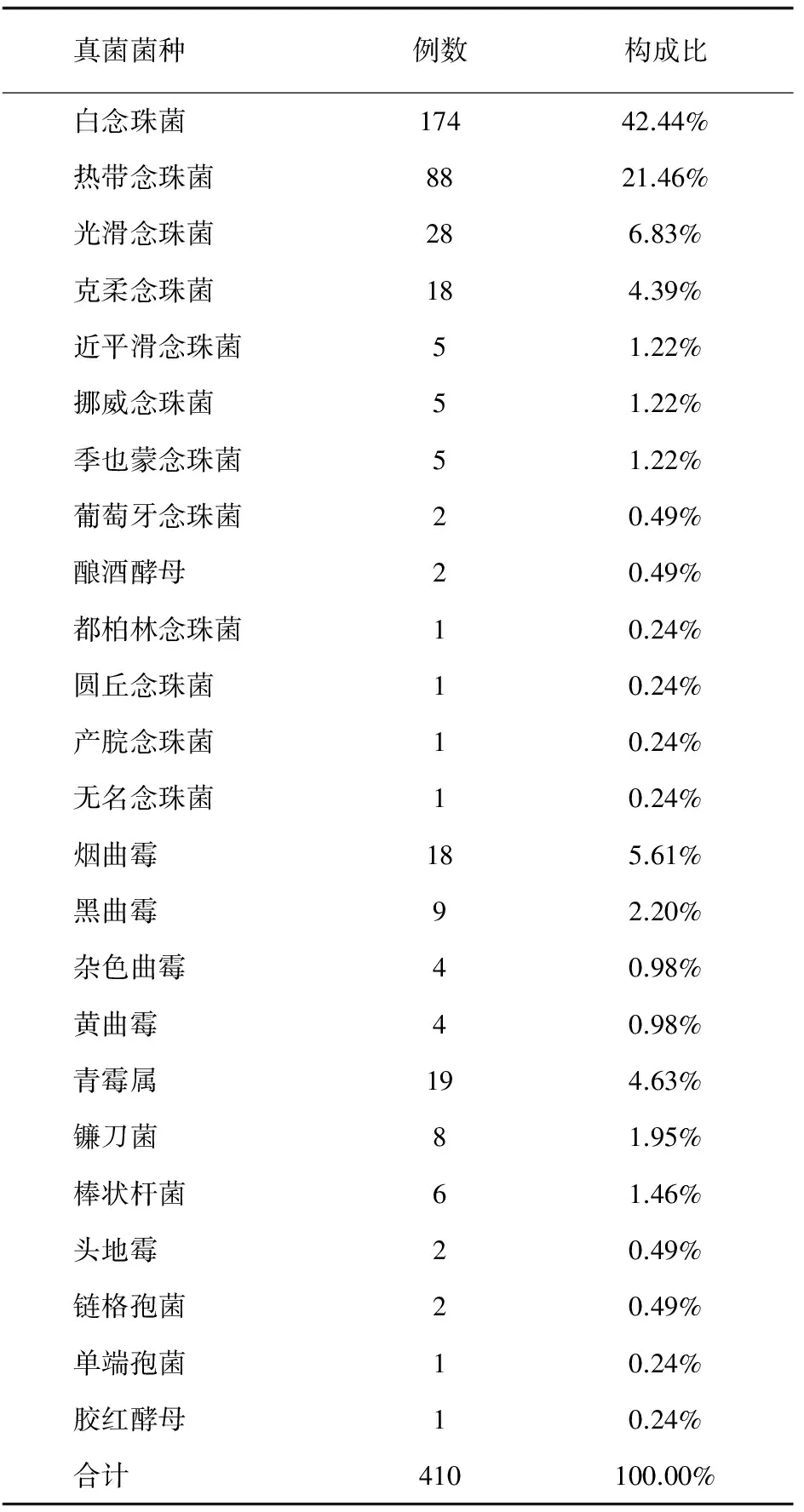
表2 病原学分布

表3 标本来源分布
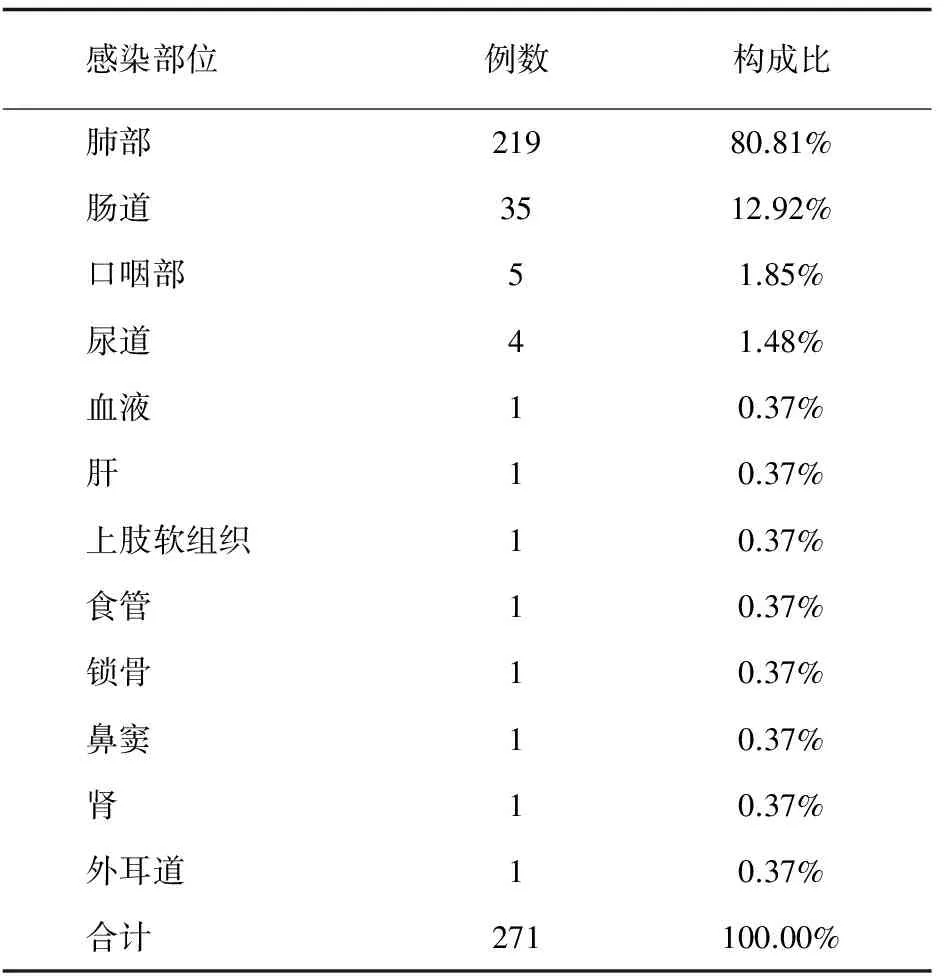
表4 感染部位分布
2.3 抗真菌治疗及疗效
327例患者均接受抗真菌药物治疗,其中单药治疗704例次,联合治疗221例次,多为三唑类、棘白菌素类与多烯类之间的联合使用。治疗有效患者共202例,总有效率为61.77%。确诊和临床诊断患者共237例,采用目标治疗,其中完全缓解29例,部分缓解85例,其余治疗有效患者均为88例采取诊断驱动治疗的拟诊患者。在治疗无效的125例患者中,稳定25例,疾病进展58例,死亡42例,故死亡率为12.84%。
2.4 影响疗效危险因素的单因素分析
分析危险因素与疗效的相关性时,设置的因素包括性别、年龄、是否有糖尿病、是否化疗、是否接受allo-HSCT等与治疗疗效相关的危险因素。通过χ2检验对这些因素的相关数据进行模拟,结果显示性别、中性粒细胞缺乏10 d以上、化疗、中心静脉置管以及移植后出现GVHD对疗效无统计学意义;年龄、糖尿病、胰腺炎、中性粒细胞缺乏、累计使用3种以上广谱抗菌药物及糖皮质激素与疗效具有相关性。因素的描述与统计分析结果具体见表5。
2.5 多因素Logistic回归分析
为排除混杂因素干扰,进一步分析影响疗效的危险因素,将单因素分析中筛选出来与疗效相关的因素作为自变量,疗效作为因变量进行二分类非条件Logistic回归。结果表明治疗效果与年龄负相关,与累计使用3种以上抗菌药物及糖皮质激素呈正相关,因素的具体影响作用见表6。
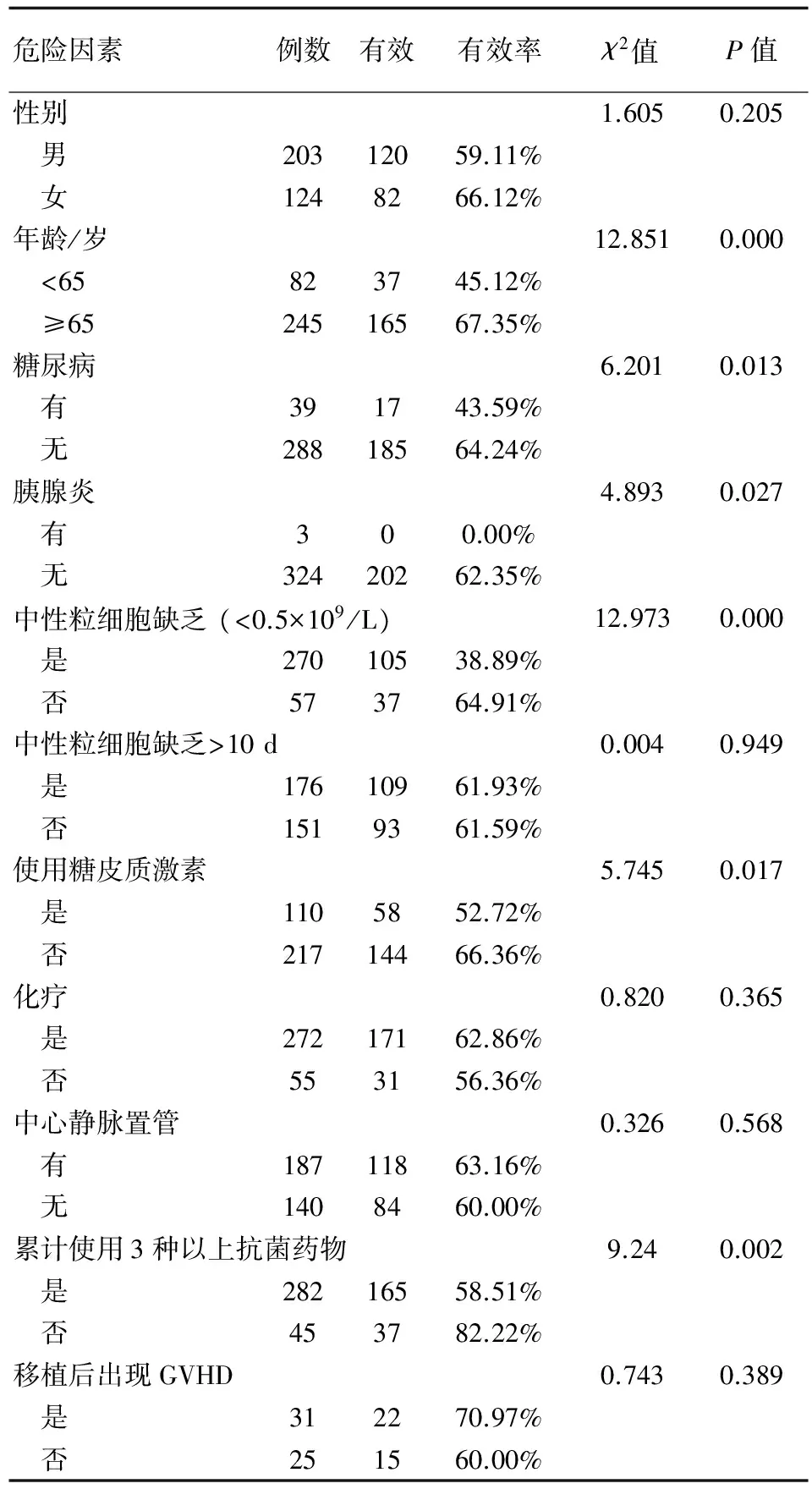
表5 单因素分析结果
2.6 用药合理性分析
不合理用药共计159例次,其中两性霉素B及其脂质体用药不合理现象进行合计,在表格中标注为两性霉素B。具体不合理应用表现形式见表7。
3 讨 论
恶性血液病患者因原发血液病的固有免疫缺陷,并且频繁化疗造成粘膜损伤,中性粒细胞计数减少,同时大量使用糖皮质激素、广谱抗菌药物,或在造血干细胞移植后使用免疫抑制剂,引发免疫力持续低下,使得感染几率增加。侵袭性真菌病是恶性血液病患者在骨髓抑制期最主要的并发症之一,具有很高的死亡率[3]。该病无特殊临床表现及影像学特点,微生物检查培养耗时长,阳性率较低。病原菌培养阳性或病理组织学找到真菌是确诊IFD的“金标准”,但大多数恶性血液病患者往往难以承受有创性操作,这都为IFD的诊断带来较大困难,延误治疗。目前国内外均推荐分层诊断,在没有获得准确的组织病理学和病原学证据前,也可进行诊断,使疾病得到及时治疗。与以往报道不同,本研究中临床诊断IFD例数较多,与医院地处发达城市,医疗设备齐全,能够提供IFD分层诊断中所需影像学与微生物学的各项检查条件,使疾病能够得到及时诊疗。
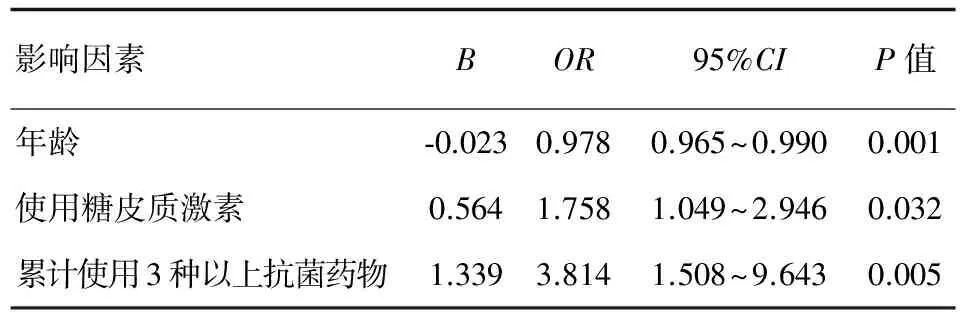
表6 多因素Logistic回归分析结果

表7 抗真菌药物不合理应用表现形式 (例次)
与以往研究相符[4],本研究中病原学检查结果念珠菌属为主,其中白念珠菌最多,占80.73%。近几年白念珠菌在IFD中所占的比例不断下降,非白念珠菌、曲霉菌和其他罕见真菌的比例不断上升,本研究中热带念珠菌占21.46%,曲霉菌属占9.76%。此外还发现多例罕见真菌感染,其中头地霉致菌血症1例,胶红酵母导致肺部感染1例,在国内文献中未见类似报道。另有镰刀菌、棒状杆菌、链格孢菌等,均导致呼吸道及肺部感染。发现大量罕见真菌感染,这与医院所处地区、医院内部环境、IFD感染史及恶性血液病患者免疫力低下有一定联系。
本研究中治疗IFD的药物包括多烯类、三唑类、棘白菌素类。采取单药治疗的病例数较少,多为联合治疗。两性霉素B是治疗IFD的首选药,被誉为“黄金标准”[5],但是不良反应多发,患者多难以耐受。两性霉素B脂质体肾毒性有所减轻,但价格昂贵,临床使用受到限制。氟康唑是治疗全身性真菌感染的首选药物,不良反应小,但在临床上大量使用,耐药菌株不断增加[6],且对光滑念珠菌和克柔念珠菌无效,本次研究中临床使用明显减少。伊曲康唑口服生物利用度较差,多使用静脉注射液。伏立康唑因具有更广泛的抗菌谱,疗效确切,已成为治疗侵袭性曲霉病的标准[7],在使用中应重视血药浓度监测 (TDM)。在恶性血液病合并侵袭性真菌病患者中,卡泊芬净与米卡芬净使用有效率相当[8],但是价格较高,在临床上仍不能完全普及。
本研究中患者治疗有效率为61.77%,分析了年龄、是否患有糖尿病、是否中性粒细胞缺乏等与疗效相关的危险因素,经过单因素分析与多因素Logistic回归分析得出年龄、累计使用3种以上广谱抗菌药物及糖皮质激素是影响疗效的宿主危险因素,也有文献报道[9]恶性血液病是否完全缓解、是否接受HSCT等是影响疗效的危险因素。研究发现多名患者出现了多部位真菌感染,这也与抗菌药物的大量使用有关,所以要严格控制抗菌药物及糖皮质激素的使用,杜绝滥用。老年患者免疫力低下,属于感染的高危人群,基础疾病多发,治疗困难,应重点预防老年患者。
本研究中,治疗时未给与负荷剂量,给药剂量不合理,抗真菌药物与其他药物存在相互作用的现象较为普遍。其中卡泊芬净应于第1日给予负荷剂量70 mg,但部分患者第1天仅给予50 mg,治疗用药应尽快达到稳态血药浓度,未给予负荷剂量往往会延误治疗时机。用药剂量不合理现象主要体现在伊曲康唑的使用上,静脉滴注常规给药200 mg,本研究中伊曲康唑给药剂量全部为250 mg,单次剂量过大。伊曲康唑剂量过大会产生一定的肝毒性或严重不良反应。此外在恶性血液病合并侵袭性真菌病患者用药中,药物相互作用主要体现在伏立康唑常与环孢素或他克莫司合用,会抑制CYP 3A4介导的环孢素或他克莫司的代谢,也可能导致肾毒性,应尽量避免同时使用。
综上所述,了解恶性血液病合并侵袭性真菌病患者的临床特点,不断改进诊断方法,及时进行微生物学培养,并且结合影响疗效的危险因素制定合理的抗菌治疗方案,重点防治老年患者,同时严格监管抗真菌药物合理利用,有助于提高患者的生存质量,改善预后,以便合理利用医药资源,降低住院费用,减轻患者家庭的各项负担。
[1] 熊丹.59例恶性血液病患者合并侵袭性真菌病的临床分析[J].中国医药科学,2016,6(5):18-25.
[2] 中国侵袭性真菌感染工作组.血液病/恶性肿瘤患者侵袭性真菌感染的诊断标准与治疗原则(第四次修订版)[J].中华内科杂志,2013,52(8):704-708.
[3] Freifeld AG,Bow EJ,Sepkowitz KA,et al.Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer:2010 update by the Infectious Diseases Society of America[J].Clin Infect Dis,2011,52(4):e56-93.
[4] 黄琰,吴隼,张媛,等.恶性血液病患者侵袭性肺部真菌感染的临床特点与治疗研究[J].中华医院感染学杂志,2016,26(7):1536-1538.
[5] Klepser M.The value of amphotericin B in the treatment of invasive fungal infections[J].J Crit Care,2011,26(2):225.e1-225.e10.
[6] Josilence CR,Herida RN.Review of fluconazole properties and analytical methods for its determination[J].Crit Rev Anal Chem,2011,4(2):124-132.
[7] 吴笑春,苏丹,周凡等.成年及危重患者肺部真菌感染治疗指南_续二[J].医药导报,2011,30(11):1-7.
[8] Micafungin compared with caspofungin for the treatment of febrile episodes in neutropenic patients with hematological malignancies:A retrospective study[J].Can J Infect Dis Med Microbiol,2014,25(6):299-304.
[9] 张淳嘉.41例恶性血液病患者合并侵袭性真菌感染的临床分析[D].广州:暨南大学,2012.

