右半结肠合并直肠重复癌时的术式选择附四例报告
刘莹 李金秋 张凯 刘铜军
多原发结直肠癌(multiple primary colorectal cancer,MPCRC)又称重复性结直肠癌,是指发生于结、直肠的2个或2个以上部位的原发癌。本文对2016年9月至2017年8月间吉林大学第二医院结直肠外科收治的4例MPCRC患者的临床资料及手术方法进行了回顾性分析,寻找两个部位癌灶同时或异时根治性手术时合适的方式,阐述术前术中了解左半结肠血液供应的意义和注意事项。
一、一般资料
病例1,男,65岁,BMI 22.9 kg/m2。因“大便不成形5天,便血1天”入院,一般状况尚可,无特殊病史。肠镜及病理检查结果:距肛门80 cm处发现一肿物,病理回报为“管状腺瘤伴局部高级别非典型增生”;距肛门10 cm处,另一病灶为中分化腺癌。术式选择:腹腔镜下右半结肠切除术加直肠癌根治术。术中保留了中结肠动脉左支和左结肠动脉。术后病理回报:“回盲部为管状绒毛腺瘤,局部有癌变(中分化腺癌),周围淋巴结(0/16)转移,T2N0Mx;直肠为中分化腺癌,周围淋巴结(2/14)转移,pT4N1bMx”。
病例2,女,84岁,BMI 24.3 kg/m2。因“下腹部胀痛伴脓血便1个月”入院,一般状况尚可,无特殊病史。肠镜及病理检查结果:距肛门100 cm回盲部为中重度不典型增生,部分癌变;距肛门5~15 cm处为直肠中分化腺癌。术式选择:腹腔镜下右半结肠癌根治术加直肠癌根治术。术中保留中结肠动脉左支及左结肠动脉。术后病理回报:“回盲部为高分化腺癌,周围淋巴结(0/16)转移,pT3N0Mx;直肠为中分化腺癌,周围淋巴结(4/12)转移,pT3N2aMx”。
病例3,女,56岁,BMI 25.1 kg/m2。因“大便不成形1个月”入院,肠镜及病理结果:距肛门15 cm处病变为中分化腺癌。1年前因回盲部癌行开腹下扩大右半结肠癌根治术,查阅既往手术资料,术中未保留中结肠动脉左支。术后病理回报:回盲部为中分化腺癌,周围淋巴结(0/23)转移,pT3N0Mx。入院后完善相关检查,结合术中探查情况,行保留左结肠动脉的直肠癌根治术,术后病理回报为中分化腺癌,周围淋巴结(4/12)转移,pT4bN2aMx。
病例4,男,71岁,BMI 23.8 kg/m2。因“排便次数增多1个月,加重2天”入院,糖尿病病史20年,口服药物控制血糖良好。肠镜及病理结果:距肛门65 cm病变为中分化腺癌;距肛门15 cm病变为直肠中分化腺癌。术式选择:腹腔镜下右半结肠切除术加直肠癌根治术。术中保留中结肠动脉左支及左结肠动脉。术后病理回报:直肠为中分化腺癌,周围淋巴结(0/17)转移,pT3N0Mx;结肠为中分化腺癌,周围淋巴结(1/13)转移,pT3N1aMx。
二、MPCRC诊断标准和入组病例
结合Warren和Gate[1]对重复癌的定义,本研究中入选病例的诊断标准主要有:(1)在右半结肠和直肠分别发现原发癌灶;(2)每个肿瘤均经组织病理学证实为恶性,除外侵犯,转移或复发;(3)2个癌灶的病理组织学可以不同;(4)不包括家族性息肉病和溃疡性结肠炎恶变后发生的癌。
MPCRC包括同时性多原发结直肠癌(synchronous colorectal cancer,SCRC)及异时性多原发结直肠癌(metachronous colorectal cancer,MCRC),其中SCRC指同时或在6个月内发现的2个及以上的原发癌灶;MCRC指在6个月以上发现的2个及以上的原发癌灶。上述4例病患者均符合MPCRC诊断标准,其中病例3为MCRC。
三、诊治经过及术后随访
4例患者均通过手术治疗,其中病例1、病例2及病例4为SCRC,同期行腹腔镜右半结肠癌根治术加直肠癌根治术。平均手术时间186.25±19.74分钟、平均术中出血量147.5±27.54毫升、平均住院日20±4.97天。病例1术后辅助切口处感染,经换药痊愈,术后18天出院;病例2及病例4恢复良好,术后12天出院;病例3为MCRC,本次行保留左结肠动脉的直肠癌根治术,术后14天出院。4例患者术后均未发生吻合口漏和腹腔感染,1例出现辅助切口感染,经局部换药愈合;4例患者随访至2017年12月,平均随访时间8.75±4.57个月;目前无死亡病例,未发现转移或复发,详细情况见表1。
四、讨论
自1880年Czerny报道首例多原发癌以来,病例报道及相关研究逐渐增多。目前的研究发现,世界范围内SCRC的发生率为1.1~8.1%,MCRC发生率为2.1~15.8%[2]。何建军等[3]通过对国内63篇相关文献2 025例的荟萃分析发现,我国MPCRC发病为2.9%。右半结肠占30.0%,直肠或乙状结肠占50.7%。外科手术是MPCRC的重要治疗方法,对于右半结肠合并直肠重复癌,多以分段根治性切除术为主。按肿瘤根治性要求,需要对发生肿瘤的肠段、系膜和相应供应血管予以根部离断,因此术中切除的范围及血管结扎水平很大程度上影响了术后吻合口的血液供应,严重血液供应障碍者可出现吻合口漏或因缺血而导致吻合口狭窄等术后并发症。在掌握MPCRC治疗原则的同时,必须熟悉结肠的血液供应解剖,选择最佳的手术方式是预防MPCRC术后发生吻合口漏或狭窄等并发症的主要措施和手段。
(一)结肠的血液供应解剖和变异
结直肠的主要供血血管包括肠系膜上动脉(superior mesenteric artery,SMA) 及 肠 系 膜 下 动 脉(inferior mesenteric artery,IMA)。其中SMA主要供应盲肠、升结肠、结肠肝曲及横结肠右1/2或2/3肠管;IMA主要供应横结肠的左1/2或1/3肠管、结肠脾曲、降结肠、乙状结肠和直肠。SMA在胰腺勾突下方自腹主动脉发出,向右前方进入横结肠系膜内,随后分左右两支。右支与右结肠动脉升支汇合形成侧支循环共同供应结肠的肝曲及右半横结肠;左支与左结肠动脉升支形成边缘动脉弓,供应部分横结肠和降结肠。对于右半结肠合并直肠重复癌,本研究组由于选择了分段进行根治手术,因此结肠脾曲(左半)血供血管的保留成为了手术术式选择的关键。结肠脾曲的血供多数来自于肠系膜下动脉发出的左结肠动脉(89%),少量来自于中结肠动脉的左支(11%)。在极少的解剖变异情况下,中结肠动脉缺如时,结肠脾曲血液供应主要来源于左结肠动脉。左结肠动脉于距IMA起始部2~3 cm处发出,横行至降结肠处分为升、降两支,分别于中结肠动脉左支及乙状结肠动脉的分支吻合。综上,在行分段根治性手术时,应尽可能保留结肠中动脉左支和左结肠动脉,以保证剩余结肠脾曲的血供,避免术后缺血发生吻合口漏和狭窄等并发症。
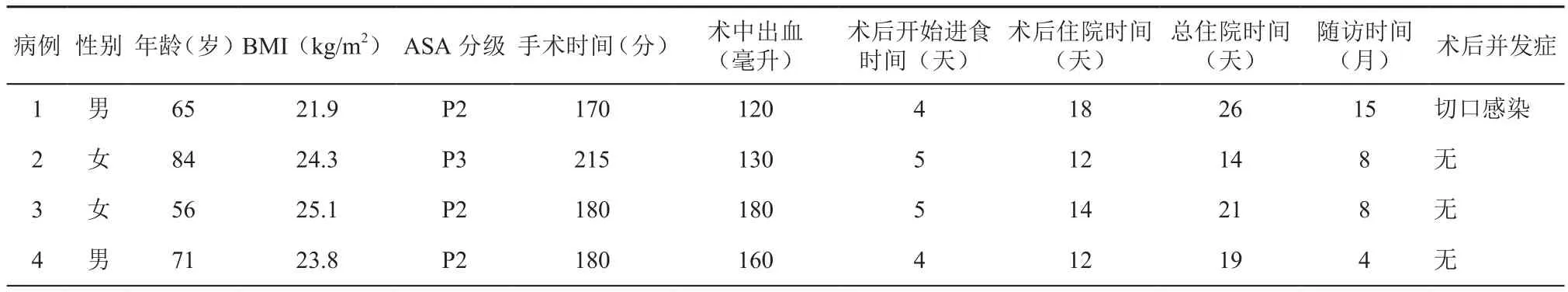
表1 4例患者一般情况及术中和术后资料
(二)右半结肠癌和直肠癌根治术要求
右半结肠癌根治可选择的手术方式包括标准的右半结肠根治性切除术和扩大的右半结肠癌根治性切除术。标准的右半结肠癌根治术切除的范围包括回肠末段10~15 cm,盲肠、升结肠、横结肠右半部分和部分大网膜及胃网膜血管,以及回结肠血管、右结肠血管和中结肠血管及其伴随淋巴结;扩大右半结肠癌根治术切除范围较标准右半结肠癌根治术还包括中结肠动静脉根部离断,胃网膜右动静脉根部离断及周围淋巴结的清扫,以及胃血管弓内切除大网膜。
直肠癌根治性切除可选择的术式包括传统的IMA高位结扎的直肠癌根治术和近年来提出的保留左结肠动脉的直肠癌根治术。传统的直肠癌根治术需要从IMA根部离断,彻底清除系膜根部的淋巴结,以达到D3切除,同时游离结肠脾曲能够有效减少吻合口张力。近年来多个研究表明保留左结肠动脉的直肠癌根治术联合IMA根部第三站淋巴结清扫不仅同样能达到D3切除,同时保留左结肠动脉能显著提高术后吻合口的血液供应[4],降低了术后吻合口漏等风险[5]。此外,尽管有研究表明[6]不进行第三站淋巴结清扫不会对患者预后造成影响,但清扫第三站淋巴结更符合根治性切除的原则,并且能够保证术后准确的病理分期。对于位于腹膜反折以下的肿瘤,保留左结肠动脉的直肠癌根治术可能将为更多的外科医生接受。
(三)MPCRC的术式选择
多年来,MPCRC的术式选择一直没有达成共识,根据癌灶的位置、分布、大小、侵犯程度,以及术前检查的充分与否,均会影响外科医生的决策。部分研究者[7]认为重复癌的患者术后并发症及复发风险较高,为避免二次手术而主张行结肠全切或次全切除术。然而,近年多项的研究[8-9]发现,结直肠多节段切除对术后的并发症发生率没有影响,复发率与行结肠次全切除术的患者相比也没有明显差异。另外,保留正常的结肠肠段,能显著减少患者术后的排便次数,大大提高患者的生活质量。作者对此持相同观点,因此在肿瘤根治的前提下,本研究组对入选的3例SCRC患者均以分段根治性切除术为主,尽量保留正常的结肠肠段。此外,有研究表明[10]:对于重复癌的手术,腹腔镜辅助的同步肠吻合相对于全开放性手术具有手术时间相对较长,但有经验的术者所需时间明显缩短,甚至可超过开放性手术;术中出血较开放性手术也显著减少;另外,由于腹腔镜辅助手术创伤小,术后恢复也明显快于开放性手术。对于本研究中3例患者,术前评估均无明显禁忌,均施以腹腔镜下手术。
对于右半结肠合并直肠重复癌的分段根治术,需要保留结肠脾曲及降结肠在内的左半结肠。如何保留该段结肠的血液供应是术式选择的关键,通常情况下,由于左半结肠的血供主要来自中结肠动脉和左结肠动脉,其中横结肠左半部主要由中结肠动脉左支供应,脾曲及降结肠主要由左结肠动脉升支供应。因此,在行右半结肠癌根治术时,尽可能保留左结肠动脉,不要盲目做扩大右半结肠根治术;在行直肠癌根治术时,尽量在IMA发出左结肠动脉后,结扎乙状结肠动脉和直肠上动脉,并清扫第三站淋巴结,以此保证吻合口及保留肠段的血液供应,避免术后血运障碍的相关并发症。对于MCRC的患者,尽可能保留上述血管,可以在第二次手术时避免被迫行全结肠切除术,因此而造成患者术后生活质量的下降。本研究中3例SCRC在行右半结肠切除术时均保留了结肠中动脉左支,同时保留了左结肠动脉的结、直肠癌根治术。平均手术时间186.25±19.74分钟、平均术中出血量147.5±27.54毫升、平均首次进食时间为术后第4.5±0.58天、平均住院日为20±4.97天。
(四)术前和术中了解结、直肠血液供应的重要性
完善术前的检查,明确肿瘤的位置、浸润深度、病理类型,是保证肿瘤根治性切除的必要条件,同时也能影响外科医生对于手术切除范围的预判。因此术前详尽的病史资料采集、查体和检查都是必要的,由于中结肠动脉和左结肠动脉存在一定的解剖变异,术前行血管造影,有助于充分了解各段结肠的血液供应和血管变异的情况,以避免因解剖变异引起的误判和损伤。术前没有进行血管造影的患者,术中应探查保留肠段的血供情况,以避免术后出现相关的并发症。此外,对于MCRC,还应该查阅原手术资料,结合术前及术中的探查,明确剩余肠段的血液供应,以保证手术的安全。本研究中包括1例MCRC,第一次手术行扩大右半切除术,未保留中结肠动脉的分支,第二次手术前,查阅上一次手术资料,行腹部增强CT,明确左半结肠的血供和左结肠动脉的走形,结合术中探查结果,行保留左结肠动脉的直肠癌根治术,若盲目高位结扎IMA,不保留左结肠动脉,势必术后出现吻合口缺血性狭窄,严重者可出现吻合口漏等并发症。
总之,在右半结肠合并直肠重复癌时的术式选择中,要以肿瘤根治性手术为前提,尽可能在术前通过血管造影了解结肠的正常血管解剖和变异或术中保留中结肠动脉左支及左结肠动脉,以便充分保证结肠脾曲及降结肠(左半结肠)的血供,避免因盲目的血管结扎离断而导致的术中剩余结肠缺血而被迫行全结肠和次全结肠切除术或术后吻合口发生缺血性狭窄和漏。
[ 1 ] Warren S, Gates O. Carcinoma of ceruminous gland [J]. American Journal of Pathology, 1941, 17(6): 821.
[ 2 ] Takahashi R, Sakamoto K, Tomiki Y, et al. Two-stage laparoscopic curative resection for synchronous multiple colorectuml cancers:A case report [J]. Asian Journal of Endoscopic Surgery, 2016, 9(4):300-302.
[ 3 ] 何建军. 中国人2025例多原发结直肠癌荟萃分析 [J]. 中华胃肠外科杂志, 2006, 9(3): 225-229.
[ 4 ] Guo Y, Wang D, He L, et al. Marginal artery stump pressure in left colic artery-preserving rectuml cancer surgery: a clinical trial [J].Anz Journal of Surgery, 2015, 87(7-8): 576-581.
[ 5 ] Cirocchi R, Trastulli S, Farinella E, et al. High tie versus low tie of the inferior mesenteric artery in colorectuml cancer: A RCT is needed [J]. Surgical Oncology, 2012, 21(3): e111.
[ 6 ] Rouffet F, Hay JM, Vacher B, et al. Curative resection for left colonic carcinoma: hemicolectomy vs. segmental colectomy. A prospective, controlled, multicenter trial. French Association for Surgical Research [J]. Diseases of the Colon & Rectum, 1994, 37(7):651.
[ 7 ] Wang HZ. Clinical features, diagnosis, treatment and prognosis of multiple primary colorectuml carcinoma [J]. World Journal of Gastroenterology, 2004, 10(14): 2136-2139.
[ 8 ] Holubar SD, Wolff BG, Poola VP, et al. Multiple synchronous colonic anastomoses: are they safe? [J]. Colorectuml Disease, 2010,12(2): 135-140.
[ 9 ] Lee BC, Chang SY, Kim J, et al. Clinicopathological features and surgical options for synchronous colorectuml cancer [J]. Medicine,2017, 96(9): e6224.
[ 10 ] Li Z, Wang D, Wei Y, et al. Clinical outcomes of laparoscopicassisted synchronous bowel anastomoses for synchronous colorectuml cancer: initial clinical experience [J]. Oncotarget, 2017,8(6): 10741-10747.

