腹腔镜与开腹脾切除术治疗血小板计数偏低的特发性血小板减少性紫癜的对比研究
罗家庆,叶永茂,李 瑞
(浙江大学医学院附属第二医院长兴院区,长兴县人民医院,浙江 湖州,313100)
特发性血小板减少性紫癜(idiopathic thrombocytopenic purpura,ITP)系获得性免疫功能紊乱、血小板加速退化或破坏增多,发病机制是免疫介导的骨髓巨核细胞生产减少[1]。ITP主要表现为患者皮肤、黏膜出血,临床首选糖皮质激素等内科保守治疗,如果保守治疗无效,脾切除术可作为二线治疗方案[2]。易波等[3]指出,脾切除术后约80%的患者症状缓解后无需进一步治疗,而对于血小板计数偏低的患者,术后目标是达到一个相对安全的血小板计数区间,而非达到血小板计数正常水平。近年,随着腹腔镜技术的不断发展与完善,腹腔镜脾切除术(laparoscopic splenectomy,LS)治疗ITP屡见不鲜,但手术安全性、可行性及优越性的报道仍不多见。2011年10月至2014年10月我们手术治疗了80例血小板计数偏低的ITP患者,分别行LS与开放性脾切除术,现对比分析两种术式的临床资料,将结果报道如下。
1 资料与方法
1.1 临床资料 将80例血小板计数偏低的ITP患者按手术方式分为对照组与观察组,每组40例,对照组行开腹脾切除术,观察组行LS。两组患者性别、年龄、体重、病程、血小板计数及合并症等临床资料差异无统计学意义(P>0.05),具有可比性。见表1。纳入标准[4]:(1)符合ITP诊断标准;(2)内科治疗无效或不耐受;(3)有脾切除的手术指征;(4)年龄均超过18岁;(5)血小板计数<50×109/L;(6)能主动积极地配合医护治疗,自愿签署知情同意书。排除标准[5]:(1)身体条件较差,难以耐受手术;(2)合并其他严重并发症,如严重心肺、肝肾功能不全;(3)合并精神障碍;(4)血红蛋白、白细胞异常;(5)各种原因退出治疗。
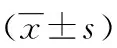

组别 例数(n)性别(n)男女体重指数 (kg/m2)病程(年)年龄(岁)血小板计数(×109/L)合并症(n)高血压糖尿病 乙肝 缺铁性贫血对照组 40132726.5±4.83.6±0.836.6±8.220.2±6.42341观察组40 14 26 26.8±4.33.7±0.937.1±8.519.6±6.83 33 2t/χ2值 0.05590.29440.5252 0.2677 0.4064 0.15270.0191 0.38180.2864P值0.81310.38460.3005 0.3948 0.3428 0.69590.8901 0.53660.5926
1.2 手术方法
1.2.1 对照组 行开腹脾切除术,患者取平卧位,气管全麻,常规消毒铺巾,沿左侧肋缘下取一斜行切口,逐层入腹。探查腹腔,充分暴露脾脏,于胰腺体、尾部上缘分离出脾动脉约1 cm,游离脾动脉并结扎离断,仔细分辨脾与周围组织,结扎并切断脾肾韧带、脾结肠韧带,游离脾蒂并结扎相应血管,分离脾上极,结扎、离断胃短血管,离断脾膈韧带,切除脾脏。确切止血后,术区放置负压引流管一根,逐层关腹[6-7]。
1.2.2 观察组 行LS,患者取右侧卧位,气管插管全麻,常规消毒铺巾,脐下缘穿刺10 mm Trocar,置入腹腔镜,分别于左锁骨中线平脐水平线上、腹正中线剑突下3 cm及左腋前线脾脏下方3 cm(根据需要适当调整)处穿刺Trocar,作为主操作孔、辅助操作孔。其他操作与对照组相似,首先在腹腔镜下探查腹腔(图1),吸出腹腔内积血,牵走胃及结肠,用超声刀离断脾胃韧带、脾结肠韧带(图2),暴露胰腺上缘,进一步游离出脾动脉并阻断脾动脉(图3),充分游离,显露脾蒂,术中根据需要可酌情使用腔内直线型切割闭合器离断脾蒂(图4),摘除脾脏。脾窝放置腹腔引流管,切除的脾脏装入标本袋,粉碎后取出,依次探查腹腔内脏器,关闭切口[8-9]。两组手术均由同一组手术人员完成。
1.3 观察指标 比较两组手术相关情况(手术时间、术中出血量、术后2 d引流量、术后排气时间、住院时间)、术后疗效及术后并发症(切脾热、切口血肿、膈下感染、胰尾损伤、腹腔内出血、血栓或栓塞)。疗效包括显效、好转、无效,显效:血小板计数超过100×109/L,并维持2个月以上;好转:血小板计数在50~100×109/L,并维持2个月以上;无效:血小板计数一过性超过50×109/L,但很快回落并低于50×109/L[10]。总有效率=好转率+显效率。
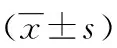
2 结 果
2.1 手术相关情况 观察组手术时间长于对照组,但术中出血量、术后2 d引流量、术后排气时间、住院时间优于对照组,差异有统计学意义(P<0.05),见表2。
2.2 术后基本疗效 术后定期(术后第1天、第7天、1个月、3个月、半年、1年、2年)监测血小板水平,将患者术后治疗效果分为:显效、好转、无效,其中观察组总有效率(95.0%vs. 77.5%)高于对照组,差异有统计学意义(P<0.05),见表2。

图1 腹腔镜下探查腹腔 图2 用超声刀离断脾胃韧带、脾结肠韧带

图3 游离脾动脉并阻断脾动脉 图4 用腔内直线型切割闭合器离断脾蒂
2.3 手术前后炎症细胞因子水平 两组患者术前炎症细胞因子水平差异无统计学意义,术后第3天两组患者炎症细胞因子水平均较术前降低(P<0.05),见表3。
2.4 术后并发症 观察组术后并发症总发生率为7.5%,低于对照组的30.0%,差异有统计学意义(P<0.05),见表4。
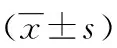

组别手术时间(min)术中出血量(ml)术后2 d引流量(ml)术后排气时间(h)住院时间(d)有效率[n(%)]显效好转无效总有效率对照组98.6±19.7287.6±40.7106.2±42.834.3±13.511.4±2.68(20.0)23(57.5)9(22.5) 31(77.5)观察组124.9±20.2116.5±37.258.4±38.519.2±5.28.1±2.713(32.5)25(62.5)2(5.0)38(95.0)t/χ2值5.895119.6255 5.25146.60135.56815.1647P值0.00000.00000.00000.00000.00000.0231


组别IL-6术前术后第3天IL-7术前术后第3天 TNF-α术前术后第3天对照组35.3±5.224.5±4.933.9±4.227.5±5.662.7±8.857.1±7.7观察组35.5±5.128.7±3.534.1±4.321.5±4.462.9±8.651.8±4.9t值 -0.17 -4.41-0.215.33-0.113.67P值0.430.000.420.000.46 0.00
表4 两组患者术后并发症的比较[n(%)]

组别切口血肿膈下感染胰尾损伤血栓/栓塞腹腔内出血总发生率对照组3(7.5)2(5.0)1(2.5)5(12.5)1(2.5)12(30.0)观察组1(2.5)1(2.5)01(2.5)03(7.5)χ2值6.6462P值0.0099
3 讨 论
ITP是指机体自身产生的抗血小板抗体引起免疫系统破坏血小板,进而导致血小板减少的自身免疫性疾病[11]。临床上患者多表现为皮肤或黏膜散在性出血(包括紫癜、鼻衄、牙龈出血等),严重时可引发颅内出血[12]。ITP的治疗应个体化用药,尽早采取皮质激素等其他免疫抑制剂治疗,对于内科保守治疗无效的ITP患者,脾切除是首选的二线治疗方案[13]。
脾脏是血小板破坏、抗血小板抗体产生的主要场所,也是ITP发病的重要载体,因此采取脾切除既能减少血小板的破坏,还能降低自身抗血小板抗体的生成[14]。周雄等[15]报道,LS与开腹脾切除治疗ITP的远期疗效差异无统计学意义,但LS的术中出血量、术后恢复时间、并发症发生率优于开腹脾切除术。本研究结果显示,观察组手术时间更长,但术中出血量、术后2 d引流量、术后排气时间、住院时间优于对照组,差异有统计学意义(P<0.05);观察组术后并发症总发生率为7.5%,低于对照组(30.0%),差异有统计学意义(P<0.05)。表明LS相较开腹脾切除术具有创伤小、出血少、康复快、并发症少等优点。
目前研究表明,术后1周患者血小板计数水平是较为准确预测脾切除术后疗效的重要指标,绝大多数患者于术后2个月血小板计数趋于稳定,2年内复查血小板计数无明显差异。本研究中术后定期(术后第1天、第7天、1个月、3个月、半年、1年、2年)监测血小板水平,观察组术后总有效率达95.0%,高于对照组的77.5%,差异有统计学意义(P<0.05)。表明LS较开腹脾切除疗效更为可观,可有效改善患者血小板减少的症状。值得注意的是门静脉系统血栓形成重在预防,术后定期监测血小板计数水平,当血小板计数>500×109/L,可嘱其口服阿司匹林或低分子肝素皮下注射,以预防门静脉系统血栓形成,而对于已形成的血栓,应予以抗凝治疗。IL-17是一种较强的促炎因子,既参与机体内各种抗真菌、抗胞内细菌及自身免疫性炎症反应,同时还促使血细胞减少。IL-17通过调节造血与免疫功能影响血细胞变化,刺激B淋巴细胞、嗜酸性粒细胞的产生,进而破坏或吞噬血细胞;还能诱导单核细胞、巨噬细胞或树突状细胞产生B细胞活化因子,刺激B细胞分泌大量自身抗体,如抗血小板抗体,不仅使其结合的血小板被单核-巨噬系统识别、吞噬、破坏,还能抑制巨核细胞成熟,影响血小板的生成。本研究中,观察组IL-17水平低于对照组,表明LS可降低IL-17水平,减轻血小板的破坏,降低血小板生成的干扰。TNF-α属于免疫调节活性三聚体多肽,低水平表达能保护宿主免于各种感染攻击,高水平表达会导致机体损伤效应。IL-6又被称为急性损伤的警戒因子,在组织不同区域均有所表达,机体早期感染初期IL-6由TNF-α诱导产生,IL-6属于TNF-α的反馈抑制因子,发生腹腔感染时具有保护意义。脾脏属于人体重要的免疫器官,参与多种内源性细胞因子的生产,同时对细胞因子的释放具有一定的调控作用。手术切除了脾脏,势必会导致感染应激,各种细胞因子的产生、调控发生紊乱。本研究中,两组患者术后IL-6水平下降,对照组更低。结果表明,TNF-α是脾切除术后导致腹腔感染的主要细胞因子,而IL-6则具有一定的保护作用,脾切除术后IL-6的保护作用会受到不同程度的影响,但LS的影响更轻。
由于ITP患者多伴有严重的出血倾向,相较其他脾大患者,LS效果更好,腔镜下操作术野暴露更为充分,操作更为精细,脾脏与周围组织韧带、脾蒂均能得到更好地离断,止血效果确切,操作安全、可靠,可行性高,对于脾脏体积正常或略大的患者尤为适合[16]。王春荣[17]指出,LS治疗ITP仍存在一定风险,但对于内科治疗无效的ITP患者疗效确切。笔者结合LS的具体操作,发现以下几点对于术后疗效至关重要:(1)穿刺孔的选择。穿刺孔应结合具体情况决定,一般采取四孔法;身高偏低的患者,观察孔、主操作孔位置应偏低,以利术野显露。(2)患者体位。仰卧位的优点是利于脾门的暴露,对于脾门处血管的处理更为方便;而右侧卧位的优点是减少术中对脾脏的牵拉,由于膈肌的悬吊,使脾脏更容易被抬起,利于处理脾脏后方的韧带,减少脾脏损伤的可能[18]。患者术中体位应结合术者经验、手术需要及时调整。(3)脾蒂的处理。这是决定LS成功的关键,目前主要包括一级脾蒂离断法与二级脾蒂离断法。前者适于脾蒂不宽大的患者,充分游离脾蒂后用腔内直线型切割闭合器离断,极少数患者需两把切割闭合器,腔内直线型切割闭合器安全、有效,可快速离断脾蒂,减少术中出血量,缩短手术时间;此法适于经济条件良好、脾蒂不宽的患者。后者适于脾蒂较宽厚、经济条件差的患者,术中需仔细分离脾叶动、静脉,于靠近脾门处逐步离断脾动、静脉二级分支,然后分别夹闭、离断,避免使用切割闭合器,从而有效避免了切割闭合器引起的胰尾损伤,手术安全、有效,可显著降低费用。但由于二级脾蒂的解剖较为多变,对术者要求更为严格,手术难度相对提高,术者需具备娴熟的腹腔镜技术及脾门解剖知识。根据笔者经验,选择何种离断方式,需结合腹腔粘连情况、脾蒂血管解剖走行及脾脏大小共同决定。术中动作应轻柔,操作应谨慎,这也是减少术后并发症的重要保障[19-20]。(4)文献指出,副脾发生率为10%~40%,多位于脾门、脾胃韧带、大网膜、胰腺上缘等部位,单发多见。ITP患者术后遗留副脾会严重影响手术效果,因此术前应先探查腹腔,仔细观察是否存在副脾,如发现应及时切除,术后再次确认,避免发生副脾遗漏[21]。值得注意的是,取出脾脏时应注意避免脾脏组织散落或种植,以免影响手术疗效。(5)常规放置腹腔引流管。术后密切观察引流液的量与性状,对于术后相关并发症的处理应及时、果断。临床上脾切除患者术后一旦发生腹腔感染,容易发展为脓毒血症,极易导致多器官功能不全综合征。
综上所述,相较开腹脾切除术治疗ITP,LS具有创伤小、出血少、并发症少、康复快、住院时间短的优点,疗效确切,安全性、可行性更高,值得临床进一步推广。

