腹腔镜诊治自发性乙状结肠穿孔1例报告
暨南大学附属第一医院
叶伟恒,梁俊杰,董高宏,胡友主
患者男,70岁,已婚,因“双膝关节酸痛3年余,加重6个月”入住我院骨科。既往有“重症肌无力”病史10年,长期服用糖皮质激素药物。入院完善相关检查,诊断为“双膝骨关节炎;重症肌无力”,在气管插管全麻下行“左人工膝关节表面置换术+关节松解术”。术后第6天,患者突发下腹痛,以右下腹为明显,伴有发热,体温最高39℃,无恶心、呕吐、呕血、黑便及肛门停止排气、排便,偶有便秘,无尿频、尿急、尿痛、血尿等不适。查体:生命体征平稳,心肺查体无特殊,腹平,腹肌紧张,右下腹压痛明显,反跳痛(+),左下腹压痛,轻反跳痛。请我科会诊后转入我科。查血常规:白细胞计数12.39×109/L,血小板计数186.9×109/L,血红蛋白112.3 g/L;凝血功能、生化等检查结果未见明显异常。腹部彩超:升结肠、横结肠、降结肠肠壁节段性增厚,蠕动差;右下腹超声所见考虑阑尾炎待排。腹部立卧位片:双侧膈下见线状透亮影;腹腔肠管见少量气体影及较多肠内容物,肠管未见扩张及液气平面,腹部未见明显结石影,双侧腰大肌及腹脂线影清晰(图1)。术前拟诊断急性阑尾炎并穿孔。急诊送入手术室在气管插管全麻下行腹腔镜探查。患者取仰卧位,头低足高,右侧抬高,常规皮肤消毒、铺巾。脐上方约0.5 cm处做1.2 cm纵切口,穿刺气腹针建立CO2气腹,压力维持在12 mmHg,穿刺10 mm Trocar,置入10 mm 30度腹腔镜,探查见盆腔、双侧髂窝、右侧结肠旁沟、肝肾隐窝有大量褐色粪水样积液,乙状结肠冗长、肿胀,乙状结肠近端可见一直径约2.5 cm的肿物,肿物表面浆膜光滑,颜色苍白,质硬,活动度差,乙状结肠远端距离肿物约2 cm处可见穿孔,穿孔直径约1.5 cm,穿孔周围肠壁菲薄,可见粪便由穿孔处溢出(图2)。阑尾位于盲肠内侧位,长约5 cm,直径约0.8 cm,表面充血水肿,与周围有少许粘连(图3)。直视下分别于左下腹、左中腹、右下腹穿刺5 mm Trocar作为主、辅操作孔。吸尽盆腹腔积液及乙状结肠穿孔处粪便,分离松解腹腔粘连。予以间断全层缝合乙状结肠穿孔,并浆肌层包埋。向左侧推开右下腹回肠,弹簧钳提拉阑尾,超声刀凝断阑尾中段系膜,分离阑尾系膜至根部。一次性可吸收线圈套扎阑尾根部两圈牢固,距套扎处0.5 cm处剪开阑尾,未见明显粪石,超声刀完全凝断阑尾并切除,标本置入标本袋取出送检。无菌生理盐水冲洗腹腔,至冲洗液清亮,吸尽盆腹腔液体,留置盆腔引流管1根。撤除腹腔镜器械,经右侧腹直肌脐水平下约2 cm处做2 cm圆形切口,切开此处腹壁各层,作为造瘘口。将距回盲部约15 cm一段回肠自造口处拉出腹腔外,作回肠双腔造瘘,将肠壁浆肌层与皮下、皮肤间断缝合一周,观察造口处肠管血供正常。再次置入腹腔镜,观察回肠无扭转。检查手术创面无活动出血、肠瘘,清点手术器械、辅料无误,缝合切口,并用无菌敷料覆盖,结束手术。手术顺利,手术时间约120 min。术后予以抗感染、抑酸、雾化、营养支持等对症治疗。术后石蜡切片病理提示:(阑尾)慢性阑尾炎,急性浆膜炎。术后第8天全腹增强CT示:右下腹造瘘术后改变,右下腹-盆腔引流管留置,腹腔未见明显积液。术后第10天,拔除盆腔引流管。术后第12天出院。3个月后患者返院复查全腹CT、肠镜等检查结果未见异常,在气管插管全麻下行回肠造瘘还纳术,手术顺利。术后予以抗感染、抑酸、雾化、营养支持等对症治疗,术后7 d出院。
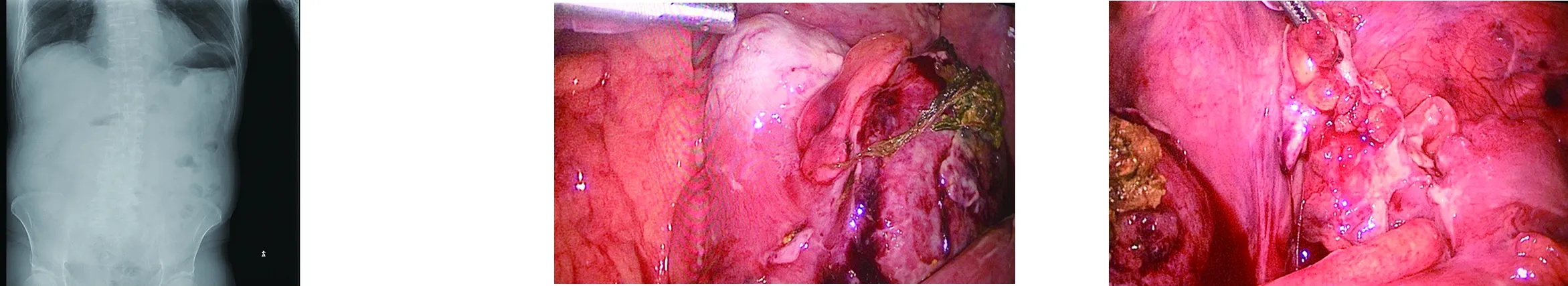
图1 术前腹部立卧位片 图2 术中见乙状结肠肿物及穿孔处粪便溢出 图3 术中提起充血水肿的阑尾
讨 论 急性自发性乙状结肠穿孔为临床治疗中较罕见的疾病,常见于老年人,较难发现其病因,无特异性表现,因此临床诊断确实存在一定难度,术前误诊率高[1]。急性自发性乙状结肠穿孔时,患者腹腔受粪便及消化液严重污染,继而发生急性弥漫性腹膜炎,严重时可发生感染性休克,危及生命[2]。早期诊断、治疗可提高治疗效果、改善预后。自发性乙状结肠穿孔较罕见,原因包括:(1)解剖因素:乙状结肠动脉最下分支与直肠上动脉之间缺少交通支[2-3],即Sudeck点[4]。而且老年人往往合并糖尿病[5]、动脉粥样硬化等慢性病,会导致微小动脉狭窄、供血不足、栓塞,从而使乙状结肠壁尤其结肠系膜对侧肠壁因缺血导致坏疽[3]。各种因素使乙状结肠内部压力瞬间增大,会使结肠缺血处发生穿孔。(2)病理生理因素:某些先天性结肠疾病,如乙状结肠冗长症;部分老年人因胃肠道蠕动差,容易造成长期便秘,干大便容易储留在乙状结肠,形成粪石并长期压迫乙状结肠壁,肠腔逐渐扩张过度,导致肠壁微循环发生障碍,并发生缺血、坏死;某些慢性结肠炎、结肠阿米巴病、结肠溃疡、结肠癌;慢性盆腔脓肿等疾病。这些因素均可使乙状结肠壁正常结构遭到破坏。当各种原因导致腹腔或乙状结肠内压力升高,即可造成乙状结肠最薄弱处穿孔。(3)其他因素:如长期口服非甾体类药物、激素、不当灌肠、结肠内异物、结肠镜检查或治疗等[3,6]。
自发性乙状结肠穿孔起病急骤,病情变化快,应立即手术治疗[3,7]。而对于此类病因不明的急腹症患者,通常首选腹腔镜探查。自腹腔镜技术应用于临床后,外科微创理念及实践逐渐深入医疗工作中,术者有效选择微创治疗方案不但可减少患者痛苦,还可使患者在最短时间内得到恢复[8]。治疗急腹症[9-10]方面,腹腔镜技术更具有独特优势。对于乙状结肠穿孔引起的急腹症,术前较难做到准确的定位、定性,误诊率高[8],利用腹腔镜探查则可做到早期诊断、早期手术,可在理想的手术视野下直接准确地观察病情,迅速定位病灶,与开腹手术相比,具有创伤小、痛苦轻、瘢痕小、探查范围广、术后粘连少,手术时间、术后肠功能恢复时间、住院时间缩短等优势[11-13]。在手术方式上应根据乙状结肠穿孔特点采取个体化原则:(1)如导致结肠穿孔发生的原因未得到明确或由肿瘤引起,可选择Hartmann术,行根治性切除;(2)如腹腔污染轻,穿孔直径小,可采取单纯穿孔修补术[14];(3)如腹腔严重污染,可行穿孔修补关闭加近段结肠造口[3]。本例患者在“左人工膝关节表面置换术+关节松解术”术后第6天突发下腹部痛,伴有发热,查体腹肌紧张、右下腹压痛、反跳痛明显,腹部立位片提示膈下游离气体,彩超提示阑尾炎待排,考虑急性阑尾炎穿孔可能性大,因此行腹腔镜探查。术中见乙状结肠穿孔,阑尾充血水肿,遂行乙状结肠穿孔修补+末端回肠造瘘术+阑尾切除术。另见乙状结肠处有一肿物,尚不能排除粪石或肿瘤,术后复查全腹CT未见乙状结肠明显占位。3个月后患者返院复查全腹CT、肠镜,排除乙状结肠肿物,穿孔处愈合良好,行回肠造瘘还纳术。
综上所述,本例患者为老年男性,有长期服用糖皮质激素病史、近期行关节置换手术的应激因素,加上乙状结肠独特的解剖结构,且患者偶有便秘,粪石储留在乙状结肠压迫薄弱肠壁,并使肠腔扩张过度,肠壁微循环发生障碍,此处肠壁发生缺血、坏死,从而发生自发性乙状结肠穿孔。采用腹腔镜手术治疗,患者创伤小、术后康复快、预后好。

