刘汶教授养血活血方治疗乙肝肝硬化的临床研究
李慧哲刘 汶*王仲霞
(1 首都医科大学附属北京中医医院感染科,北京 100010;2 解放军302医院中西医结合中心,北京 100039)
肝硬化(cirrhosis of liver)是肝脏在一种或多种病因长期、反复作用下产生的慢性、进行性的炎症反应,病理上以肝脏弥漫纤维化、再生结节和假小叶形成为特征,是很多慢性肝脏疾病的晚期阶段。肝硬化患者的肝细胞发生广泛的坏死合并纤维增生导致肝小叶结构及血液供应的破坏,随着肝硬化病程的进展可出现肝功能衰竭、门脉高压、消化道出血、肝性脑病、腹水等严重并发症,与此同时约有70%的肝硬化患者最终发展成为肝癌,对人类健康造成了威胁[1]。
现代大多数中医学者认为慢性乙肝的发病机理初期主要是由于湿热疫毒所致,湿为阴邪,热为阳邪,湿热相搏,缠绵胶着难愈,湿热弥漫三焦,熏蒸肝胆,浸于脾胃,致使气机升降失常、气血运行不畅。病久则正气亏虚,肝阴不足,加之湿热疫毒壅结内伏于肝,血行不利,肝气瘀滞,肝络瘀阻。刘汶主任医师是首都国医名师李乾构、刘景源教授的学术继承人,全国优秀中医临床人才,首都医科大学附属北京中医医院博士研究生导师,从事中医内科医、教、研工作30余年。刘汶教授结合临床治疗乙肝肝硬化经验,从整体观念出发,结合中医辨证思路,重点从养血活血的角度来治疗本病,适当加用滋补肝肾、解毒化湿之药辅助治疗。笔者有幸跟随刘汶老师学习,受益良多,现将导师治疗肝硬化的经验介绍如下。
1 资料与方法
1.1 一般资料 将北京中医院肝病科及解放军302医院中西医结合科2015年12月—2016年12月就诊的符合乙肝肝硬化诊断的患者按照队列研究要求各选取30例,共60例病人。本课题采用前瞻性队列研究设计,将北京中医院患者设为观察组(n=30),其中男15例,女15例;平均年龄(48.32±3.78) 岁。302医院患者设为对照组(n=30),其中男17例,女13例;平均年龄(49.97±4.54) 岁。2组性别及年龄无统计学差异(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 病因诊断依据:HBsAg阳性史超过6个月,且目前HBsAg和(或) HBV DNA仍为阳性者,可诊断为慢性HBV感染,包括慢性乙型肝炎、慢性HBV携带者/慢性非活动性HBsAg携带者、隐匿性慢性乙型肝炎。临床诊断依据(参照 《肝硬化中西医结合诊治方案草案》)[2]:主要指征:(1) 内镜或食管吞钡X线检查可见食管胃底静脉曲张。(2)B超提示肝回声明显增强、不均、光点粗大;或肝表面欠光滑,凹凸不平或呈锯齿状;或门静脉直径≥1.4 cm;或脾脏增大,脾静脉直径≥1.0 cm;(3)腹水,伴腹壁静脉怒张;(4)CT显示肝外缘结节状隆起,肝裂扩大,尾叶/右叶比例>0.05,脾大;(5) 腹腔镜或肝穿刺活组织检查诊为肝硬化。以上除(5) 外,其他任一项结合部分次要指征,可以确诊。次要指征:(1) 化验:一般肝功能异常 (血清白蛋白含量下降,A/G倒置,血清胆红素升高,凝血酶原时间延长等),或血清透明质酸 (HA)、IV型胶原 (IV-C)、Ⅲ型前胶原肽 (PCⅢ)、层粘连蛋白 (LN)增高;(2) 体征:肝病面容 (脸色晦黯无华),可见多个蜘蛛痣,肝掌,黄疽,下肢水肿,肝脏质地偏硬,脾大,男性乳房发育。以上所列化验指标及体征不必悉备。
1.2.2 中医诊断标准 参照国家中医药管理局发布的中华人民共和国中医药行业标准《中药(新药)临床研究指导原则》[3](2002),拟定诊断标准及中医症状量化计分标准。主症:(1) 乏力气短;(2) 肋下刺痛;(3) 肌肤甲错。次症: (1) 腹胀; (2) 口干口苦;(3) 面色萎黄; (4) 肢体麻木; (5) 舌质淡暗,或紫暗,或有瘀斑瘀点,苔薄白、白腻或黄腻;(6)脉沉弦或弦细。辨证要求:具备主症2项,或具备主症1项加次要症状任意2项者即可纳入研究范围。
1.3 纳入标准 符合中西医诊断标准;年龄:18~65岁;签署知情同意书者。
1.4 排除标准 乙肝病毒以外因素所致肝硬化者如:酒精性肝硬化,其他肝炎病毒,血吸虫,脂肪肝,自身免疫性疾病或药物损害导致的肝硬化;合并严重心脑血管、肺、肾、造血系统等严重原发性疾病;患有肝硬化并发症如肝性脑病、肝癌、肝肾综合征等疾病,难以对本次治疗进行疗效判定;依从性差,或患有严重精神疾病患者;妊娠或哺乳期妇女;过敏体质或多种药物过敏者。
1.5 治疗方法
1.5.1 观察组 口服刘汶教授养血活血经验方(桃仁、红花、熟地黄、当归、白芍、川芎、丹参、覆盆子、桑葚、女贞子、枸杞子、穿山甲、王不留行)。随证加减:乏力较重,加生黄芪30 g,太子参30 g,红景天30 g;肝区疼痛加元胡10 g,川楝子10 g;腹胀明显加枳壳10 g,厚朴10 g;食欲不振加鸡内金10 g,焦三仙30 g;口苦加黄芩10 g,龙胆草6 g。水煎服,日1剂,200 mL/次,早晚分服。疗程:6个月。
1.5.2 对照组 服用中成药予复方鳖甲软肝片,1次4片,每日3次。此药由鳖甲、红花、三七、赤芍、连翘、栀子、郁金、黄芪、人参、灵芝、冬虫夏草组成,具有软坚散结,化瘀解毒,益气养血的功效。疗程:6个月。
1.5.3 其他干预措施 观察组24人抗病毒治疗,对照组30人均抗病毒治疗。
1.6 观察指标
1.6.1 中医临床证候观测 利用症状体征量化表记录患者乏力气短、肋下刺痛、肌肤甲错、腹胀、口干口苦、面色萎黄、肢体麻木、舌脉等症状体征。
1.6.2 理化指标检测 肝功能检测:血清谷丙转氨酶(ALT)、血清谷草转氨酶 (AST)、血清谷氨酰转肽酶(GGT)、血清总胆红素 (TBil)、血清白蛋白 (ALB)、肝纤维化血清学指标:透明质酸(HA)、Ⅲ型前胶原肽、IV-C(IV型胶原) 和层粘蛋白(LN)。血常规:血小板PLT。B超:评估肝脏回声,肝脾大小,肝静脉。肝脏弹性测定FibroScan:评估肝脏弹性硬度。
1.6.3 安全性评价指标 血、尿、便常规,心电图及肾功能检查。
1.7 疗效评价标准
1.7.1 证候疗效判定标准 参照《中药新药临床研究指导原则》[3]。(1)临床痊愈:主要症状、体征消失或基本消失,疗效指数≥90%;(2)显效:主要症状、体征明显改善,疗效指数<90%但≥70%;(3) 有效:主要症状、体征明显好转,疗效指数<70%但≥30%;(4)无效:主要症状、体征无明显改善,甚或加重,疗效指数<30%。注:计算公式(尼莫地平法) 为:[(治疗前积分-治疗后积分)÷治疗前积分]×100%
1.7.2 总体疗效判定标准 参照2011年《肝硬化中西医结合诊疗共识》[4]。显效:疗程结束时,主要症状明显改善;肝脏体积不变,脾脏肿大稳定或缩小,无叩痛及压痛,有腹水者腹水消失;肝功能恢复正常。有效:疗程结束时,主要症状明显好转;肝脏体积不变,脾脏肿大稳定或缩小,无明显叩痛及压痛,有腹水者腹水减轻50.0%以上而未完全消失;肝功能指标下降幅度在50.0%以上而未完全正常。无效:未达有效标准或恶化。
1.8 统计学方法 所有数据输入电脑,用SPSS 19.0软件及GraphPad Prism进行统计分析,计数资料用 χ2检验,计量资料以均数±标准差表示,用t检验。多组资料采用方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 2组中医证候积分比较 治疗3个月后,2组积分均较治疗前下降,P<0.01,差异有统计学意义,组间比较无统计学差异,P>0.05;2组治疗6个月后与治疗3个月对比,症状积分得到进一步改善,P<0.05,差异有统计学意义,观察组下降较对照组明显,P<0.05,差异亦有统计学意义;2组治疗6个月后与治疗前对比,症状积分下降,差异有统计学意义,P<0.01,且观察组较对照组改善明显,P<0.05,差异有统计学意义。见表1。
表1 2组治疗前与治疗3个月、6个月证候积分比较 (±s,分)
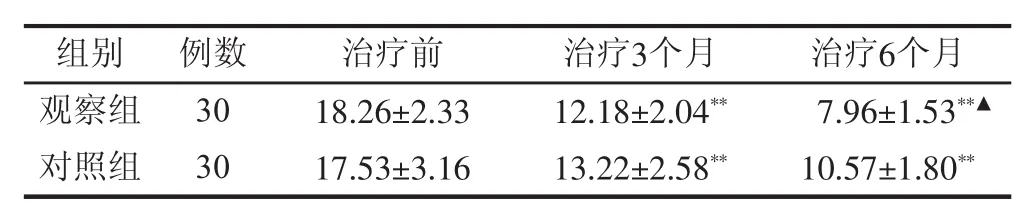
表1 2组治疗前与治疗3个月、6个月证候积分比较 (±s,分)
注:组内比较,**P<0.01,*P<0.05;与对照组比较,▲▲P<0.01,▲P<0.05
组别 例数 治疗前观察组 3 0 1 8.2 6±2.3 3对照组 3 0 1 7.5 3±3.1 6治疗3个月 治疗6个月1 2.1 8±2.0 4** 7.9 6±1.5 3**▲1 3.2 2±2.5 8** 1 0.5 7±1.8 0**
2.2 2组中医证候疗效比较 治疗6个月后,观察组有效率86.7%,高于对照组73.3%,经非参数检验,P<0.05,差异有统计学意义。见表2。

表2 2组中医证候疗效比较 [例(%)]
2.3 2组总体疗效比较 治疗6个月后,观察组有效率80.0%,高于对照组63.3%,经非参数检验,P<0.01,差异有统计学意义。见表3。

表3 2组总体疗效比较 [例(%)]
2.4 2组治疗前后肝功能、肝纤维化四项及血小板比较 治疗6个月后,2组患者肝功能、肝纤维化四项及血小板均较治疗前好转,差异有统计学意义(P<0.05),观察组ALT、AST、GGT、TBIL、ALB、PC-Ⅲ、IV-C、LN水平改善较对照组明显,差异有统计学意义(P<0.05),PLT 2组PLT水平对比无明显差异 (P>0.05)。见表4~5。
表4 2组治疗前后肝功能比较 (±s,月)
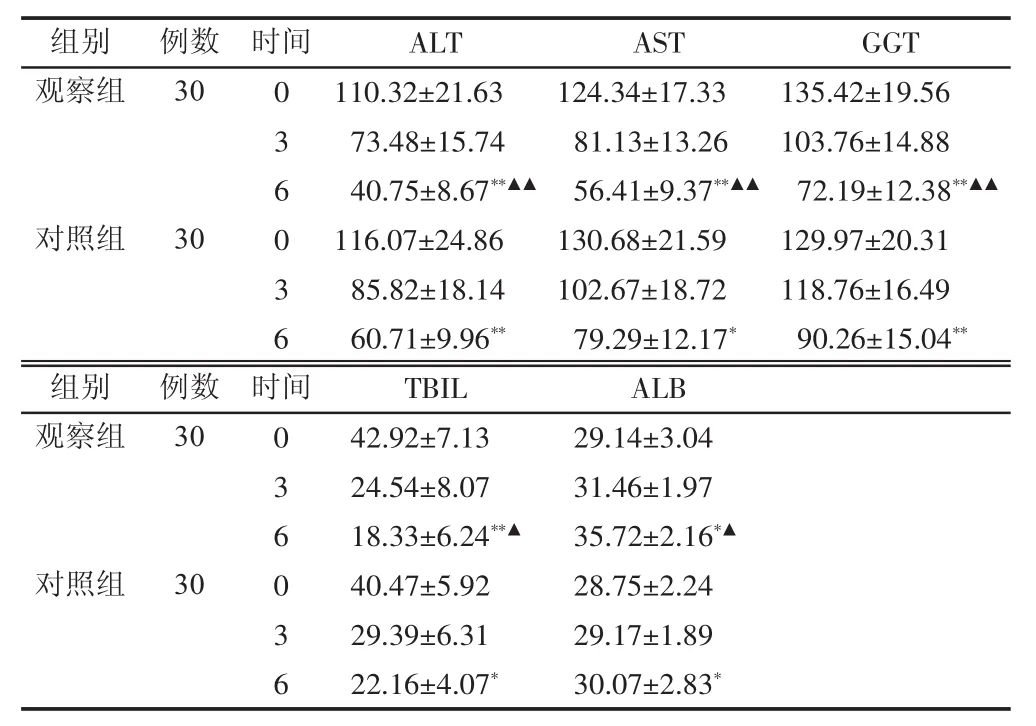
表4 2组治疗前后肝功能比较 (±s,月)
注:组内比较,**P<0.01,*P<0.05;与对照组比较,▲▲P<0.01,▲P<0.05
?
表5 2组治疗前后肝纤维化四项及血小板比较 (±s,月)
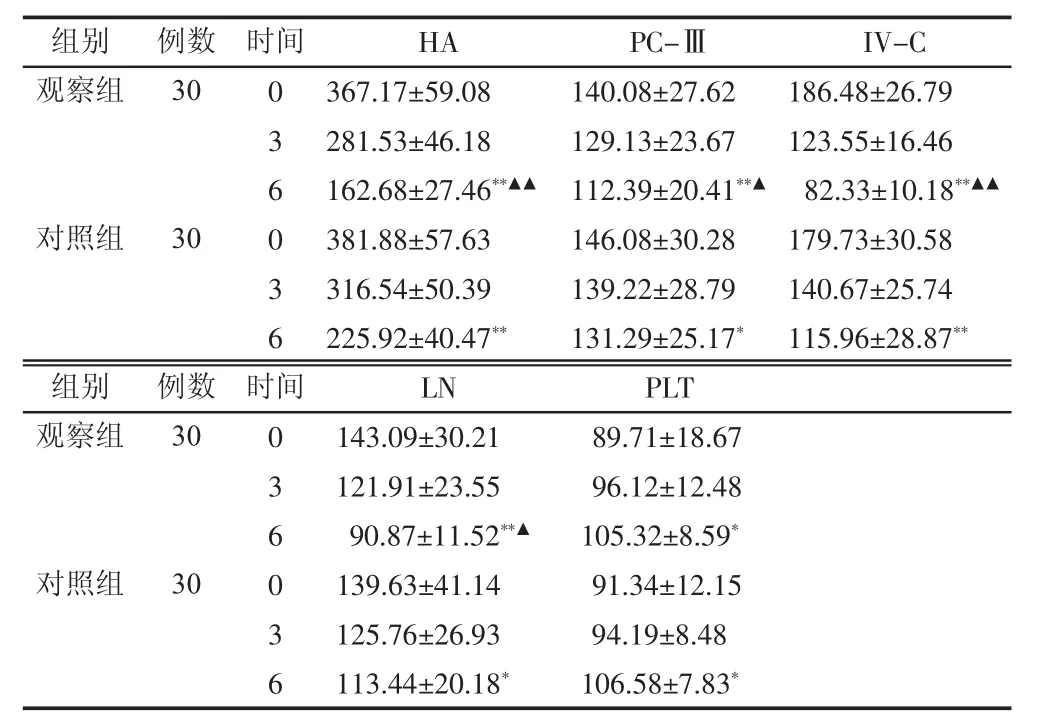
表5 2组治疗前后肝纤维化四项及血小板比较 (±s,月)
注:组内比较,**P<0.01,*P<0.05;与对照组比较,▲▲P<0.01,▲P<0.05
?
2.5 治疗前后肝脏弹性测定(FibroScan)比较 治疗后2组FibroScan值较治疗前均得到改善(P<0.05),差异有统计学意义,组间比较差异无统计学意义(P>0.05)。见图1。

图1 2组治疗前、治疗3个月、6个月FibroScan值比较
2.6 2组治疗前后腹部超声积分比较 治疗后2组腹部超声积分数值较治疗前均得到改善(P<0.05),差异有统计学意义,组间比较差异无统计学意义(P>0.05)。见表6、图2。
表6 2组治疗前与治疗3个月、6个月超声积分比较 (±s,分)

表6 2组治疗前与治疗3个月、6个月超声积分比较 (±s,分)
注:组内比较,**P<0.01,*P<0.05;与对照组比较,▲▲P<0.01,▲P<0.05
?
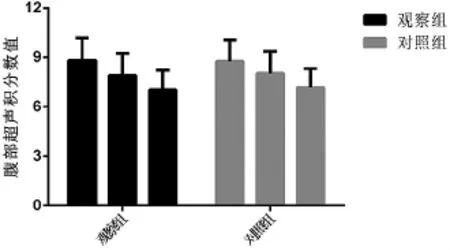
图2 2组治疗前、治疗3个月、6个月腹部超声积分数值比较
2.7 纳入情况及安全性指标检测 本研究一共纳入病人60例,无剔除和脱落病例。2组患者于用药期间未发生明显不良反应,2组患者均完成疗程。治疗后复查心电图、血常规、肾功能等均未发现异常改变。
3 讨论
3.1 组方分析及现代药理学研究
3.1.1 养血活血方组方理论依据 养血活血方为刘汶教授临床治疗乙肝肝硬化经验方。从中医脏象学说来讲,肝的生理功能概括为主疏泄,主藏血。所谓肝主疏泄,是指肝脏疏通、宣泄、条达升发的生理功能。肝主藏血,是指肝脏具有贮藏血液、调节血量的生理功能,故又有肝为血海的说法。所以人体各部位的生理活动,皆与肝有密切关系。如果肝脏有病,藏血功能失常,不仅会出现血液方面的改变,还会影响到机体其它脏腑组织器官的生理功能。《内经》中有“肝肾同源”的理论,指肝肾的结构和功能虽有差异,但其起源相同,生理病理密切相关,可采用“肝肾同治”的治疗法则。在先天,肝肾共同起源于生殖之精;在后天,肝肾共同受肾所藏的先后天综合之精的充养。《灵枢·经脉》曰:“人始生,先成精,精成而脑髓生”,《素问·阴阳应象大论篇》曰:“肾生骨髓,髓生肝”“肝肾同源于精血”,说明肝肾的结构和功能体系通“精血”这一中心环节而密切相关。因此在治疗肝病时要着重于益精养血,滋补肝肾。通过对古代经典与前人大量文献的整理与研究,结合临床治疗与观察发现,刘汶教授认为,乙肝肝硬化病因病机为肝失疏泄,肝血不足,血虚失养,加之湿热疫毒等壅结内伏于肝,血行不利,气滞血瘀,肝络瘀阻。本虚标实是肝硬化的基本病性。因此在治疗方面,当以养血活血为主,适当加用滋补肝肾、解毒化湿之药辅助治疗。
3.1.2 养血活血方组方方义 刘汶养血活血经验方由桃仁、红花、熟地黄、当归、白芍、川芎、丹参、覆盆子、桑葚、女贞子、枸杞子、穿山甲、王不留行组成。本方中以桃红四物汤为基础,能够养血柔肝,行气活血。方中以强劲的破血之品桃仁、红花为主,主活血化瘀之功,入血软坚,且能补养肝血;以甘温之熟地、当归滋阴补肝、养血调经;芍药养血和营,以增补血之力;川芎活血行气、调畅气血,以助活血之功;丹参、穿山甲、王不留行皆为活血化瘀之药;加之覆盆子、桑葚、女贞子、枸杞子助其补肾填精之力,共奏全方养血活血、滋补肝肾之功效。
3.1.3 现代药理学研究 桃仁醇提物中的三油酸甘油酯具有明显抗凝血活性作用,能够有效延长凝血时间,对改善血液流变性有明显效果[5]。红花醇提物则具有明显的抗血小板活化因子诱导,也能够有效起到抗血小板凝聚的作用[6]。熟地黄多糖可增强人体的造血机能、调节免疫与抗衰老的作用[7]。当归多糖可通过直接和(或)间接途径激活造血微环境中的巨噬细胞、淋巴细胞等,也可刺激肌组织,促进其产生造血调控因子,进而促进功能造血干细胞粒细胞巨噬细胞集落成单位(CFU-GM)的增殖分化,刺激骨髓粒单系造血。其萃取物阿魏酸钠和当归多醣对单核-巨噬细胞系统有明显的刺激作用,对免疫功能低下的机体也有免疫调解和恢复作用[8]。川芎嗪既能减少肝细胞的氧化应激,还能抑制肝细胞的凋亡,机制是减少TGF-β的分泌[9-11]。丹参能够抑制活性氧的堆积,并能减少肝星状细胞的损伤,还可抑制肝细胞凋亡,机制是抑制了Jun氨基末端激酶磷酸化、减少p53的表达[12-14]。覆盆子、桑葚、女贞子、枸杞子的药理学研究表明其均有抗炎抗氧化、保肝、抗衰老等作用[15-17]。穿山甲甲片中含有18种微量元素[18],其具有降低血液黏度,延长凝血时间,升高白细胞,消肿排痈等药理作用[19]。王不留行的主要化学成分有三萜皂苷类、环肽类、黄酮苷类,其具有抗氧化活性、舒张血管平滑肌、抑制血管形成、镇痛等作用[20]。因此,本方从中药配伍以及现代医学研究方面,均能说明其对于乙肝肝硬化的疗效。
3.2 疗效结果分析 本研究结果表明,临床症状方面,2组患者乏力气短、肋下刺痛、肌肤甲错、口干口苦、食欲降低等症状较治疗前均改善,且治疗6个月较治疗3个月改善更明显,说明养血活血经验方及复方鳖甲软肝片均可以有效缓解患者的症状,治疗时间越长,效果越好,且养血活血方效果更佳;理化检查方面,除PLT外,患者肝功能情况较治疗前好转,说明两药均有保肝降酶之效,养血活血经验方作用更强;2组患者肝脏弹性值治疗后较治疗前降低,说明两药均能缓解肝硬化进程,效果相当;2组患者腹部超声积分值治疗后较治疗前降低,说明两药均能改善患者肝脏形态及血运情况,效果相当。养血活血方较复方鳖甲软肝片的综合疗效更佳。因此,刘汶教授养血活血法能够有效改善乙肝肝硬化患者的症状及理化指标,并且长期规律地服用中药治疗,可以有效延缓患者肝硬化的进程。
3.3 结论 乙肝肝硬化患者除了自身的健康危害以外,也给家庭、社会造成了一定的负担。肝硬化早期常无特异性症状,随着病情进展,待症状明显时往往已是失代偿期。因此,应加强临床医师以及病人对乙型肝炎的认识,及时规律地治疗,从而延缓疾病进程,提高患者的生存质量。本课题从中医基础理论出发,结合刘汶教授大量的临床经验,本病的主要病机特点是本虚标实,以气血亏虚为本,血瘀互结为标,因此在治疗方面,当以养血活血为主要治疗原则,适当加用滋补肝肾、解毒化湿之药辅助治疗。本课题初步研究结果表明养血活血经验方能有效改善乙肝肝硬化患者的临床症状,并在恢复肝脏功能、延缓肝脏纤维化等方面有明显的作用,经统计学分析,观察组效果明显优于对照组。本方在应用过程中未出现不良反应及毒副作用,说明其具有临床安全性。本研究临床观察时间较短,不能进一步对病人的临床症状体征、理化指标进行随访,无法估计远期疗效;且样本量小,不能充分说明养血活血方在临床的应用效果,因此需要更大样本的临床研究证实。中医药对于乙肝肝硬化的临床治疗取得了良好的疗效,以整体观念、辨证论治为基础,针对患者自身特点进行个体化辨证治疗为核心,提高临床整体疗效、改善患者症状、减少治疗副作用。但是中医药在治疗乙肝肝硬化的过程中仍然存在受到传统辨证论治的局限、缺乏客观化、规范化的临床疗效评价等一系列问题。

