2型糖尿病患者N-MID和β-CTX与骨密度的相关性研究
安娜 纪丽慧 孟海燕 王凌云 黄莹 宗桂芝
北京京煤集团总医院内分泌科,北京 102300
骨质疏松症是影响公众健康的疾病,骨质疏松性骨折也是老年人死亡的主要原因。在2型糖尿病患者中,骨量减少、骨质疏松症的发病率显著升高,其发病机制尚未完全阐明。当2型糖尿病合并骨质疏松症时,常因无明显症状,临床识别较为困难,故早期诊断和预防骨质疏松症对提高老年人的生活质量非常重要。骨质疏松症的发生、发展伴随着相关骨转换生化指标的变化,其变化远远早于骨密度的改变,这就为骨质疏松症的早期诊断提供了线索。骨转换生化指标(bone turnover biochemical marker)能够准确特异地反映骨形成及骨吸收状态[1-3]。目前国际骨质疏松基金会及国际临床生化联合会推荐将I型胶原羧基端肽交联(β-cross-linked C-telopeptide of type 1 collagen,β-CTX)作为敏感的骨吸收指标,用于骨质疏松症的诊断及治疗评估[4-5]。骨钙素(osteocalcin,OC)是成熟成骨细胞分泌的一种骨基质蛋白,是反映骨形成的特异性较强的标志物,其中约1/3为全段骨钙素,1/3为N端中段骨钙素N-MID。由于N-MID灵敏度高,稳定性好,能更好地反映骨形成[6]。本研究收集了233例2型糖尿病患者,测定血清骨转换生化指标(β-CTX、N-MID)以及骨密度(BMD)等指标,探讨2型糖尿病患者中骨转换生化指标与骨密度之间的相关关系。
1 研究对象与方法
1.1 研究对象
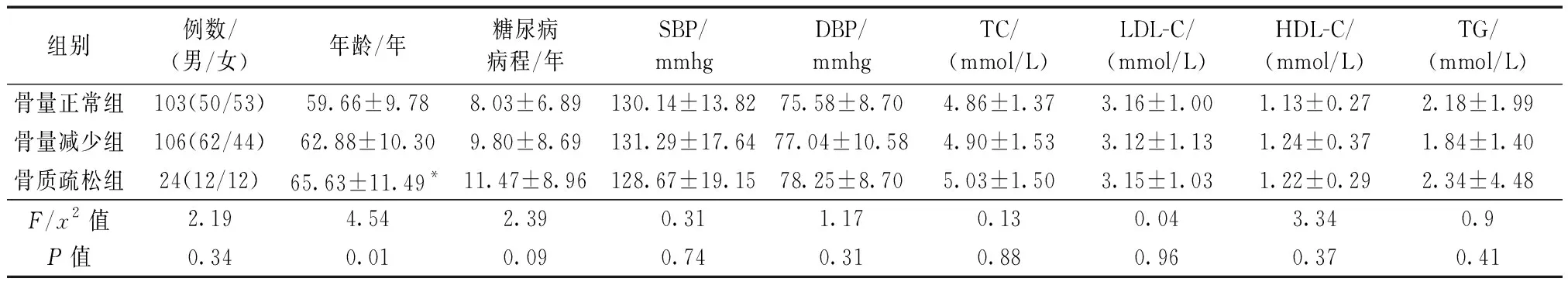
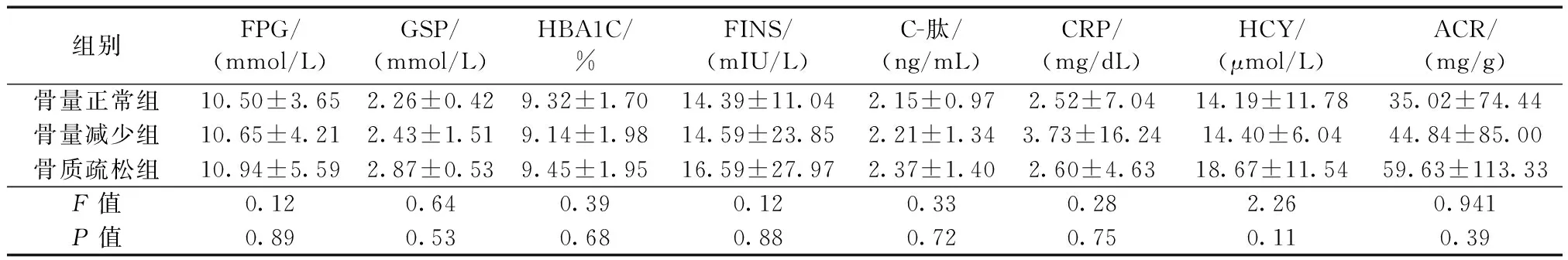
收集2017年1月至2017年6月在我院内分泌科住院的2型糖尿病患者233例,年龄在39~89岁,其中,男性124人,女性109人,女性患者均绝经1年以上。按照骨密度(BMD)的T值将研究对象分为3组:T>-1属于骨量正常组;-2.5 1.2.1诊断标准:骨质疏松症参照2011年《原发性骨质疏松症诊治指南》[7]制定的标准;2型糖尿病参照1999年世界卫生组织(WHO)的诊断标准。 1.2.2实验室检查:京煤集团总医院检验科实验室是北京市临床检验鉴定合格的实验室。检测空腹血糖(FPG)采用已糖激酶法,检测甘油三酯(TG)采用GPO-POD法,检测总胆固醇(TC)采用酶法,检测低密度脂蛋白胆固醇(LDL-C)和高密度脂蛋白胆固醇(HDL-C)采用直接法,均使用beckman AU5800全自动生化分析仪(试剂由beckman公司提供);检测糖化血清蛋白(GSP)采用四氮唑蓝显色法,检测糖化血红蛋白(HBA1C)采用高压液相离子交换法,检测超敏C反应蛋白(CRP)采用免疫透射比浊法,检测同型半胱氨酸(HCY)采用免疫透射比浊法,检测血钙(Ca)采用偶氮砷III法,检测血磷(P)采用磷钼酸紫外法,检测碱性磷酸酶(ALP)采用速率法,均使用beckman AU5800全自动生化分析仪(试剂由beckman公司提供);检测尿微量白蛋白/肌酐比值(ACR)采用干式免疫标记散射定量法(Alere Afinion AS100分析仪,试剂由美艾利尔医疗器械有限公司提供);检测空腹胰岛素(FINS)、空腹C肽(C-肽)、血清25(OH)D3、甲状旁腺激素(PTH)、β-CTX、N-MID均采用电化学发光法(罗氏E602,试剂由罗氏公司提供),25(OH)D3批内差异<4.52%,批间差异<5.15%;PTH批内差异<3.55%,批间差异<4.05%;β-CTX批内差异<4.12%,批间差异<5.64%;N-MID批内差异<3.55%,批间差异<4.64%;骨密度的检测采用美国GE公司的双能X线骨密度测定仪DPX Bravo骨密度仪,每日进行质量控制,偏差-1.03%。 骨量正常组103人,年龄(59.66±9.78)岁,骨量减少组106人,年龄(62.88±10.30)岁,骨质疏松组24人,年龄(65.63±11.49)岁。在骨量正常组、骨量减少组、骨质疏松组中,年龄在三组间比较有统计学差异(P<0.05),男女性别构成比、糖尿病病程、SBP、DBP、TC、LDL-C、HDL-C、TG在三组间比较均无统计学差异(P>0.05)。见表1。 表 1 三组研究对象一般资料的比较Table 1 Comparison of baseline data among the three groups 注:SBP:收缩压;1mmHg=0.133 kPa;DBP:舒张压;TG:甘油三酯;TC:胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇。三组间比较,*P<0.05。 FPG、GSP、HBA1C、FINS、C-肽、CRP、HCY、ACR在骨量正常组、骨量减少组、骨质疏松组三组间比较均无统计学差异(P>0.05)。见表2。 表2 三组研究对象各生化指标的比较Table 2 Comparison of biochemical indicators among the three groups 注:FPG:空腹血糖;GSP:糖化血清蛋白;HBA1C:糖化血红蛋白;FINS:空腹胰岛素;CRP:C反应蛋白;HCY:同型半胱氨酸。三组间比较,*P<0.05。 β-CTX、N-MID、PTH在骨量正常组、骨量减少组、骨质疏松组三组间比较均有统计学意义(P<0.05); Ca、P、ALP、血清25(OH)D3在三组间比较均无统计学意义(P>0.05);将研究对象分成骨量正常组和骨量异常组(骨量减少组和骨质疏松组合并为骨量异常组)进行两组间的比较,骨量正常组25(OH)D3:(11.87±6.06)ng/mL,骨量异常组25(OH)D3:(10.98±5.56)ng/mL,t:1.16,P=0.28,血清25(OH)D3在两组间比较亦无统计学意义(P>0.05)。 表 3 三组研究对象各骨转换生化指标的比较Table 3 Comparison of bone turnover biochemical markers among the three groups 注:三组间比较,*P<0.05。 骨量异常与否与年龄(age)、β-CTX、N-MID成正相关关系(P<0.05);与血清25(OH)D3、PTH均无相关关系(P>0.05)。 表4 BMD与各骨转换生化指标的相关性分析 注:*P<0.05。 血清25(OH)D3与PTH成负相关关系(P<0.05),PTH与β-CTX、N-MID成正相关关系(P<0.05),β-CTX与N-MID成正相关关系(P<0.05)。 表 5 各骨转换生化指标之间的相关性分析Table 5 Analysis of the correlation of each bone turnover biochemical marker 注:*P<0.05。 骨质疏松症严重的并发症是骨折,其发生与骨强度下降有关。双能X线骨密度测定被推荐作为诊断骨质疏松症的金标准[8-9],但骨密度仅反映70%的骨强度。而且,骨密度不能反映骨质量以及短期内骨的改变,这就给骨质疏松症的早期诊断、治疗及预防带来了困难。因此,如何通过测定骨转换生化标志物来判定骨转换类型,如何应用骨转换生化标志物对骨质疏松症进行诊断、鉴别诊断,已成为了目前研究的热点。本研究通过测定N-MID、β-CTX以及骨密度等指标,探讨骨转换生化标志物与骨密度之间的关系,希望能为早期诊断骨质疏松症提供线索。 本研究发现骨量正常组β-CTX(0.48±0.23),骨量减少组(0.49±0.25),骨质疏松组(0.79±0.84),三组间差异有统计学意义(P=0.00)。本研究结论与王顺丽等[10]的研究结果不同,PINP和β-CTX在骨量正常组和骨量异常组均无统计学意义。其研究对象为干部病房住院的老年男性患者,有无糖尿病、高血压等基础疾病未阐明,人群包括汉族和维族。本研究与丁瑞[11]的研究结果相似,与骨量正常组比较,骨量减少组与OP组中的PINP、β-CTX均高于正常组(P<0.05),与骨量减少组相比,OP组中PINP、β-CTX均高于减少组(P<0.05)。该研究也在2型糖尿病患者中进行,但女性是否均为绝经后未阐述,且骨量正常组、骨量减少组、骨质疏松组的性别构成比有统计学意义。而本研究的研究对象均有2型糖尿病,包括绝经1年以上的女性和中老年男性,三组间比较性别、糖尿病病程、血压、血糖、血脂均无统计学意义,同质性好。本研究发现骨吸收性指标β-CTX在骨量正常组<骨量减少组<骨质疏松组,β-CTX与骨量异常与否成正相关关系(P<0.05),该结论与王顺丽[10]研究结论也不同。李梅[12]的研究显示我国健康汉族总人群β-CTX浓度的中位数是0.37 ng/mL [95%置信区间:(0.11~0.90) ng/mL]。可见,在本研究人群中骨质疏松组的β-CTX浓度处于较高水平,提示该组研究对象骨转换水平较高,破骨细胞活性增加,骨吸收占优势。而且,本研究还发现β-CTX与N-MID成正相关关系(P<0.05),提示骨形成与骨吸收有一定偶联关系。机体破骨细胞活性增加,骨转换率增加,使得骨形成和骨吸收间的平衡作用破坏,骨吸收作用显著强于骨形成作用,骨量加速丢失,导致骨密度降低、骨质疏松症的发生[17]。可见,测定β-CTX的浓度可以了解骨代谢的变化,对评估骨量减少、早期诊断骨质疏松症具有重要意义。 N-MID在骨量正常组(12.99±4.71)、在骨量减少组(13.60±7.85)、在骨质疏松组(24.79±19.90),三组间的差异有统计学意义(P=0.00)。本研究结论与郭应龙等[13-15]国内多项研究结果不同。郭应龙研究显示骨质疏松组的骨钙素明显低于正常对照组,其研究人群为老年男性骨质疏松症患者,对照组为正常老年男性。而本研究是在2型糖尿病患者中进行,包括绝经1年以上的女性和中老年男性,且三组研究对象均为血糖控制不佳的2型糖尿病患者(三组间空腹血糖、糖化血清蛋白、糖化血红蛋白均无统计学意义,P>0.05),血糖水平对骨转换生化指标也有影响。糖尿病可能主要通过增加破骨细胞活性影响骨代谢,其机制尚不完全清楚。骨钙素由成骨细胞分泌,在骨组织中含量丰富,大部分沉积于骨基质。在骨吸收及骨溶解时,沉积在骨基质中的OC就会游离出来,释放入血。测定血中OC,一方面能反映成骨细胞的活性,但在更大程度上反映的是骨转换[16]。本研究N-MID在骨量正常组<骨量减少组<骨质疏松组,N-MID与骨量异常与否成正相关关系(P<0.05),N-MID与β-CTX成正相关关系(P<0.05)。再次证实骨形成与骨吸收存在偶联关系,骨质疏松组的研究对象处于高骨转换状态。 PTH在骨量正常组(42.18±16.00)、在骨量减少组(46.16±19.40)、在骨质疏松组(74.34±58.71),三组间的差异有统计学意义(P=0.00),但与BMD无相关关系(P<0.05)。本研究结果与王志国[18]的研究结果有相似之处但也有不同之处,骨质疏松组PTH明显高于骨量减少组,骨量减少组的PTH明显高于骨量正常组,这些与本研究相似;PTH与OP的发病风险正相关,这一点与本研究不同,其原因尚不清楚。2型糖尿病患者常伴有PTH升高,其机理可能是高尿糖引起的渗透性利尿导致钙磷的丢失,从而导致PTH的反馈性增高[19]。本研究还发现PTH与β-CTX、N-MID均成正相关关系(P<0.05)。PTH升高可以刺激骨形成和骨吸收,但通常情况下以刺激骨吸收占主导地位[20],导致骨转换增加而骨密度降低[21]。本研究提示2型糖尿病合并骨质疏松症者,骨转换水平增高,破骨细胞活性增强,PTH刺激等原因导致骨吸收强于骨形成,从而导致骨质疏松症。 本研究显示,2型糖尿病合并骨质疏松症时骨形成与骨吸收均增高,处于高骨转换水平。PTH刺激等原因导致破骨细胞活性增强,骨吸收强于骨形成,从而导致骨量减少、骨质疏松症。测定N-MID、β-CTX的浓度可以了解骨代谢的变化,对评估骨量减少、早期诊断骨质疏松症具有重要意义。但因为本研究为回顾性研究,研究对象数量有限,骨质疏松组仅有24例,且无正常对照组,结论容易出现偏移。因此,还需要多中心大样本的实验进一步研究,为早期诊断骨质疏松症提供线索。1.2 方法
1.3 统计学处理

2 结果
2.1 两组研究对象一般资料的比较情况
2.2 三组研究对象各生化指标的比较情况
2.3 三组研究对象各骨转化生化指标的比较情况

2.4 BMD与各骨转换生化指标的相关性分析

2.5 各骨转化生化指标之间的相关性分析

3 讨论

