椎基底动脉扩张延长症一例并文献复习
牟苇杭,宋毅军
椎基底动脉扩张延长症(vertebrobasilar dolichoectasia,VBD)是一种少见的后循环血管变异性疾病,表现为椎基底动脉的延长、扩张与迂曲。VBD的发病率尚不明确,波动于0.05%~18%之间[1]。VBD主要临床表现为血管性事件,比如缺血性脑卒中、颅内出血、或者压迫邻近组织所致进展性压迫症状等。大多数VBD患者无临床症状,为偶然发现,然而一旦有症状出现必须重视,因VBD治疗多为对症治疗。
1 病例报告
患者 男,53岁。主因头晕伴左肢麻木1 d,于2018年5月19日入院。患者入院前1 d于一般活动状态下无明显诱因出现头晕伴恶心呕吐,呕吐物为胃内容物,伴左肢麻木,行走不稳,四肢肌力尚可,伴饮水呛咳,无视物旋转、复视,无肢体抽搐、意识障碍、二便失禁。既往高血压、2型糖尿病、冠心病、陈旧性脑梗死(2017年11月右侧小脑梗死,见图1a)、肾功能不全、贫血病史,血压、血糖平素控制尚可。患者既往因头晕于2018年4月19日入院治疗,当时未见明显梗死灶,输液治疗后好转出院。否认吸烟史,偶有饮酒。入院查体:神志清,言语含糊,高级神经功能粗测可,双侧瞳孔左∶右=3∶3 mm,光反应(+),眼动可,未及眼震及复视,双侧鼻唇沟对称,伸舌示齿不偏,咽反射(-),四肢肌力V级,左侧偏身浅感觉减退,共济可,双侧巴氏征(+),脑膜刺激征(-)。入院当天晚上患者出现左侧中枢性面瘫,右侧不完全霍纳综合征(右侧颜面部无汗、右侧眼裂较对侧变小),余症状同前,考虑患者脑梗死加重。辅助检查:三酰甘油2.87 mmol/L,高密度脂蛋白胆固醇0.58 mmol/L,空腹血糖7.0 mmol/L,颈部血管彩超示:双侧颈动脉内膜增厚伴斑块,右侧椎动脉血流速度减慢。经颅多普勒超声(TCD)示:双侧大脑后动脉狭窄不除外,双侧大脑中动脉、颈内动脉末端血流速度增快,左侧大脑前动脉血流速度增快,右侧椎动脉狭窄不除外。头部磁共振血管成像(MRA)检查(2018-04-21)示(图2a):左侧椎动脉优势并横跨对侧直接延伸为基底动脉,全程走形迂曲;双侧大脑后动脉多发中重度狭窄;右侧大脑中动脉纤细,远端分支减少;基底动脉、右侧椎动脉硬膜内段多发轻度狭窄。头MRI(2018-05-18)示:延髓偏右侧点状梗死灶(图1b);右侧小脑半球、左侧基底节区软化灶;右侧额叶陈旧性出血灶并软化灶;T2WI可由流空效应见迂曲左侧优势椎动脉、增粗基底动脉(图2b~d)。头MRI(2018-05-29)示:延髓偏右侧梗死灶,面积较前扩大(图1c)。患者头MRA,TOF像示基底动脉最宽处达6.85 mm(图3a);基底动脉长度达33.1 mm(图3b);基底动脉横向偏离超过起始点到分叉之间垂直连线19.3 mm(图3c)。入院予抗凝、抗血小板聚集、调脂稳斑、控制血压、血糖等对症支持治疗,治疗14 d后,患者头晕、饮水呛咳较前好转,左侧偏身仍感麻木出院。
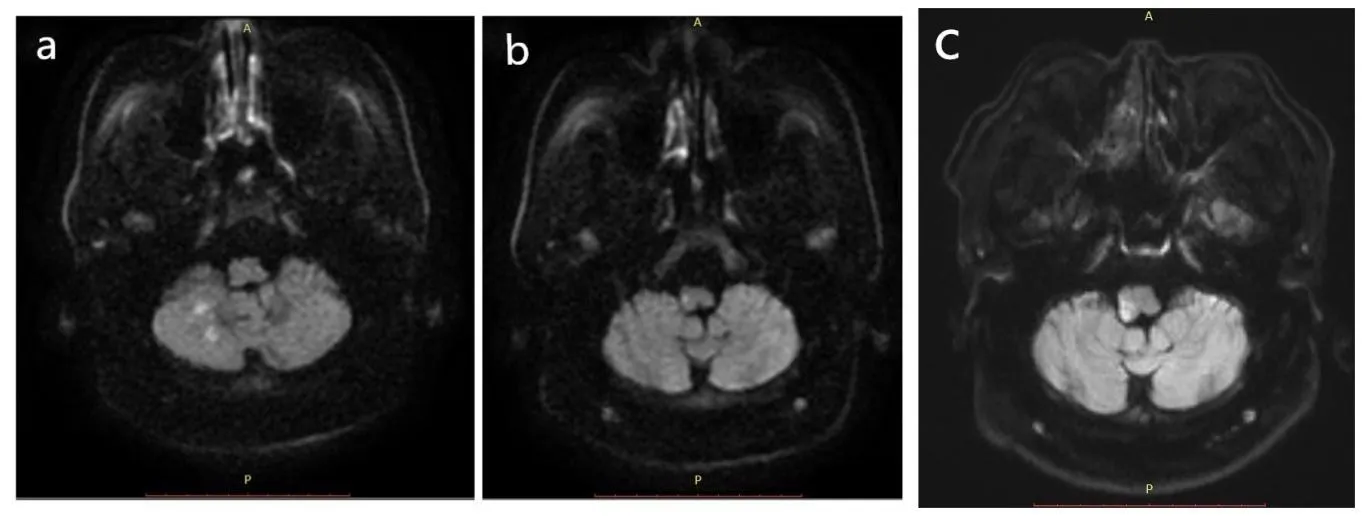
Fig.1 Three diffusion-weighted imaging of brain in two years图12年内3次头MRI的DWI序列

Fig.2 Magnetic resonance angiography and T2weight imaging of brain after admission图2 入院后头MRA和头MRI的T2序列

Fig.3 Magnetic resonance angiography of brain after admission图3 入院后头MRA图像
2 讨论
2.1 病因及危险因素 VBD病因尚不明确,多数学者认为先天发育、后天获得性因素或两者共同作用均可致病。VBD可能是全身血管系统性扩张疾病的一种表现,常合并有胸主动脉、冠状动脉的延长扩张;且Ubogu等[2]证实儿童VBD患者存在基因异常,这均可证明VBD与先天发育有关。先天性因素多与导致血管内弹力层和(或)平滑肌层缺损关系密切,如马凡综合征、常染色体遗传多囊性肾病、Fabry病等遗传疾病。后天获得性因素常与引起动脉粥样硬化和椎基底动脉舒缩功能异常有关,如男性、吸烟、高血压、糖尿病、高脂血症[3]等。Hong等[4]研究认为椎动脉优势是基底动脉迂曲的独立因素,椎动脉优势引起血流动力学改变致基底动脉向非优势一侧弯曲、延长。VBD的主要病理生理机制是血流增加或血压升高后,异常血管重塑和结缔组织中的基质金属蛋白酶和抗蛋白酶活动之间的不平衡导致的动脉壁结缔组织异常[1]。本例患者为中年男性,既往有高血压、糖尿病、高脂血症病史,MRA显示左椎动脉优势,考虑与后天获得性因素的相关性较大。
2.2 临床表现 VBD临床表现具有多样性,主要分为:(1)缺血性脑卒中。为最常见的临床表现及致死原因[5]。VBD致后循环梗死可能有多方面原因,如血流动力学异常,表现为血流缓慢或前向血流减少致微血栓形成,造成血管狭窄或闭塞;血管迂曲变形致分支动脉减少。Ubogu等[2]认为VBD为缺血性脑卒中的独立危险因素。(2)临近脑神经或脑干受压。三叉神经、面神经多受累,表现为三叉神经痛或偏侧面肌痉挛。(3)出血性脑卒中。可能与血管扩张延长、内膜受损而导致管壁损害、穿孔相关。在治疗缺血性脑卒中期间,应用抗血小板聚集、抗凝药物会增加出血风险[5]。(4)脑积水。较少见,多为功能性[6],解剖关系多通畅,主要是由于基底动脉在第三脑室水平引起的“水锤效应”,抵消或干扰了脑脊液从第三脑室泵出的压力,从而缓慢进展并引起第三脑室和侧脑室正常压力性脑积水。(5)听力下降。考虑可能与迷路供血不足有关。该患者临床表现以后循环缺血性卒中为主要表现,近2年频发头晕,2017年11月右侧小脑梗死,此次入院,2018-05-18、2018-05-29两次MRI检查显示延髓梗死,均支持后循环缺血。
2.3 影像学特点 VBD的影像学诊断主要依靠CT、CT血管造影(CTA)、MRI、MRA。CT诊断VBD的准确性较高,可显示血管壁的钙化,但对血管内血栓的显示较差;MRI可明确基底动脉及临近结构的解剖关系,并且可较好显示血管内血栓情况;数字减影血管造影(DSA)是诊断血管性疾病的金标准,但其无法将血管结构和周围组织的关系准确显示。所以临床中,若头CT平扫发现管壁钙化明显的增粗椎动脉或基底动脉,应考虑VBD可能,应进一步行头MRI、头MRA或头CTA检查明确诊断。
Ubogu等[2]制定MRA诊断标准:(1)扩张。基底动脉直径≥4.5 mm。(2)延长。基底动脉分叉部及上段超过鞍上池或床突平面6 mm以上,或基底动脉长度>29.5 mm,椎动脉颅内段长度>23.5 mm。(3)迂曲。基底动脉横向偏离超过起始点到分叉之间垂直连线10 mm或位置在鞍背或斜坡的旁正中至边缘以外,而椎动脉任意一支偏离超过椎动脉颅内入口到基底动脉起始点之间连线10 mm为异常。基底动脉迂曲分为C型、反C型、S型等[7]。本例患者入院后未行头颅CT检查,缺少对血管钙化的评估,头MRA(图3)符合上述诊断标准。
2.4 治疗与预后 目前,VBD尚未形成统一的治疗原则。对于缺血性脑卒中,应当根据国际脑血管病防治指南,予以抗血小板聚集、抗凝、控制血糖、调控血压、调脂稳斑等治疗,同时应视椎基底动脉迂曲扩张的程度,调整抗血小板聚集、抗凝药物剂量,警惕脑梗死-出血转化风险。VBD是否可行血管内介入治疗,如支架植入管腔重建术,尚在探索阶段。对于临近脑神经及脑干的压迫症状,可行外科微血管减压术等治疗,但出现并发症的可能性较大。本例患者为缺血性脑卒中,治疗上积极予以控制危险因素、抗血小板聚集等治疗,14 d后患者头晕、饮水呛咳较前好转,左侧偏身仍感麻木。

