微血管减压与感觉根部分切断治疗三叉神经痛效果评价
崔艳魁 程 鹏 刘玉川 齐卫涛 邵明辰 王庆旭
(河南省焦作市第二人民医院神经外科,焦作454003)
三叉神经痛(trigeminal neuralgia, TN)是一种常见的颅神经疾病,多发于中老年人群,其中女性多于男性。其临床症状多表现为单侧面部三叉神经支配区间断阵发性剧烈疼痛,且具有反复发作的特点,极易对病人日常生活和工作构成极大的不良影响。由相关研究可知,国内三叉神经痛发病率高达52.2/10万。随着人们生活和工作压力的不断增加,以及我国人口老龄化程度的日益加深,致使TN的发生率逐年增长。当前,临床治疗三叉神经痛的方法多种多样,比如药物治疗,但疗效并不显著,且极易复发。因此需要采取效果好、安全性高的治疗方法,以此改善病人三叉神经疼痛症状,避免疾病反复发作。而微血管减压术和部分切断术是近年来临床上治疗三叉神经痛常用的两种手术[1]。本研究选取90例三叉神经痛病人,回顾性分析微血管减压术和部分切断术治疗的效果,总结报告如下。
方 法
1.一般资料
本课题选取的90例三叉神经痛病人均来自于本院,收治时间为2017年1月至2018年12月,按数字随机表法分组,实验组45例采取三叉神经感觉根部分切断术治疗:病程范围7个月至6年,平均病程(3.24±1.07)年;其中20例男病人、25例女病人;年龄最小43岁、最大74岁,年龄均值(57.32±8.05)岁;疼痛位置:右侧28例、左侧17例,并排除三叉神经第一支疼痛者。
对照组45例采取三叉神经微血管减压治疗:病程范围11个月至8年,平均病程(5.03±1.41)年;年龄区间38~71岁,年龄均值(55.68±7.95)岁;其中19例男病人、26例女病人;疼痛位置:右侧30例、左侧15例。
纳入标准:经临床检查符合三叉神经痛诊断标准者;本院伦理委员会批准者;病人、家属知晓手术方案,且自愿签署手术同意书;均为原发性三叉神经痛者;通过术前MRA或三叉神经水成像结果显示无血管压迫三叉神经痛者。排除术中存在责任血管者;心肝脾肺肾功能障碍者;血液系统、神经系统、免疫系统和精神系统功能异常者;存在手术禁忌证者;存在药物过敏反应者。两组病人在疼痛位置、病程、年龄、性别等临床资料方面不具有统计学差异(P> 0.05)。病人、家属知晓手术治疗方法,且自愿签署手术同意书者;经临床影像学检查、疼痛评分均符合三叉神经痛诊断标准者;不存在药物过敏反应者;无手术禁忌症者;通过本院伦理委员会批准者;心肝脾肺肾等器官功能正常者[2]。
排除标准:颅脑组织存在器质性病变者;由其他原因引发的神经性病理疼痛者;认知功能障碍者;精神系统功能异常者;血液系统存在严重疾病者;需要哺乳或妊娠者;近1周进行过其他手术治疗者;颅脑存在恶性肿瘤疾病者;颅脑存在其他严重疾病者[3]。
2.方法
实验组病人采取部分切断治疗,具体步骤:待病人全身麻醉后,需要帮助其调整至侧卧姿势,将乳突作为最高点,然后在患侧耳后做手术切口(长度为3~4 cm),骨窗大小控制在3 cm×2.5 cm,将横窦作为骨窗上限,将乙状窦作为骨窗外限,之后逐层瓣状切开病人硬脑膜,直至颅后窝外上部充分暴露,三叉神经根全部显露,再仔细检查病人三叉神经痛原因,确定未发现三叉神经根存在明确的血管压迫状况,清晰显露出前下动脉、小脑上动脉、基底动脉后,则在距离桥脑0.5~1.0 cm位置,剪断感觉根后外2/3的感觉神经,并采用低能量双极电凝对断端进行灼烧。对照组病人采取微血管减压术治疗,主要手术过程:待病人全身麻醉后,需要帮助其调整至侧卧姿势,将乳突作为最高点,然后在患侧耳后做手术切口(长度为3~4 cm),骨窗大小控制在3 cm×2.5 cm,将横窦作为骨窗上限,将乙状窦作为骨窗外限,之后逐层瓣状切开病人硬脑膜,直至颅后窝外上部充分暴露,三叉神经根全部显露后,需要将小脑半球牵移至下内方,若观察到有脑脊液放出后,则需要剥离岩静脉,并将贴附在神经根位置的蛛网膜逐渐剪开,把神经根分离到脑桥处,针对动脉压迫神经根或血管异常走形情况,需要使用显微剥离子游离动脉、神经根,同时采用Teflon片隔开游离动脉与神经根,针对静脉压迫情况,需要在游离后应用双极电凝切断,之后对硬脑膜进行缝合,逐层关闭颅腔。
3.评价标准
仔细观察、记录两组病人手术指标,其中主要有手术时间、住院时间、术中出血量等,且需要统计两组病人术后并发症发生率,包括听力降低、面部麻木、面瘫、脑脊液漏、颅内血肿、发热等;同时应用视觉模拟评分量表(visual analogue scale,VAS)对两组病人手术治疗前及治疗后1周的疼痛感进行评估,疼痛最高分为10分,最低分为0分(无痛),量表评分越高表示病人疼痛感越剧烈,应用VAS量表将病人的疼痛分为I级、II级、III级、IV级[4];两组病人手术效果评价标准:治疗后,病人疼痛感消除,且不需要用药辅助治疗,即优;治疗后,病人存在轻微疼痛感,需要间断口服卡马西平辅助治疗,疼痛发作次数明显减少,即良;治疗后,病人存在中度疼痛感,需要大量口服卡马西平辅助治疗(每天口服量> 600 mg),疼痛发作次数有所减少,即可;治疗后,病人存在重度疼痛感,口服卡马西平也难以缓解,疼痛反复发作,即差。治疗优良率=优概率+良概率[5];另外,需要对术后病人进行为期1年的随访工作,统计两组病人6个月、12个月的复发率[6];两组病人治疗前后生活质量需要采用生活质量量表(SF-36)进行评估,其中包括生理职能、精神健康、社会功能、情感功能、躯体疼痛、生命活力、总体健康、生活功能等内容,每项内容总分均100分,量表得分越高说明病人生活质量越高[7]。
4.统计学方法
结 果
1.两组病人手术指标对比
实验组病人手术时间、住院时间均明显比对照组短,而术中出血量明显比对照组少,两组手术指标对比差异有统计学意义(P< 0.05,见表1)。
2.两组病人手术治疗效果对比
实验组病人手术治疗优良率为93.33%,其中优26例、良16例、可2例、差1例,对照组病人手术治疗优良率为77.78%,其中优15例、良21例、可7例、差3例,故实验组病人手术治疗效果明显优于对照组(P< 0.05,见表2)。
3.两组病人术后并发症发生率对比
实验组病人术后并发症发生率为8.89%,对照组病人术后并发症发生率为4.44%,故实验组病人术后并发症发生率高于对照组,但无统计学意义(P>0.05,见表3)。
4.两组病人手术治疗前后疼痛程度对比
手术治疗前,实验组和对照组病人VAS评分比较无统计学意义(P> 0.05);手术治疗后,两组病人VAS有所降低,且明显低于手术治疗前;而实验组病人手术治疗后的VAS也明显低于对照组(P<0.05,见表4)。
表1 两组病人手术指标对比(n = 45,±SD)Table 1 Comparison of surgical indicators between the two groups (n = 45,±SD)

表1 两组病人手术指标对比(n = 45,±SD)Table 1 Comparison of surgical indicators between the two groups (n = 45,±SD)
分组Group手术时间(min)Operatione time (min)住院时间(d)Length of inpatient (d)术中出血量(ml)Intraoperative bleeding volume (ml)实验组Experiment group 165.53±8.19 14.31±1.28 82.29±4.52对照组Control group 193.64±10.75 18.47±1.56 101.45±8.17 t 13.953 13.829 13.766 P 0 0 0

表2 两组病人手术治疗效果对比(n = 45, %)Table 2 Comparison of surgical effects between the two groups (n = 45, %)
5.两组病人复发情况对比
根据1年随访结果可知,实验组病人6个月复发率为0%、12个月复发率为2.22%,对照组病人6个月复发率为8.89%、12个月复发率为15.56%,故实验组病人6个月、12个月的复发率均明显低于对照组(P< 0.05,见表5)。
6.两组病人手术前后生活质量对比
术前,所有病人生理功能、精神健康、社会功能、情感功能、躯体疼痛、生命活力、总体健康、生活功能等评分对比无差异(P> 0.05);术后,上述指标的评分在两组病人均有所提高,并且实验组病人的评分明显高于对照组病人(P< 0.05,见表6)。
讨 论
三叉神经痛是临床常见的一种脑神经疾病,其临床症状多表现为一侧面部三叉神经分布区域内阵发性剧烈疼痛,且具有反复发作、发病率高的特点。有研究显示,三叉神经痛在国内的发病率高达52.2/10万,其中女性多于男性,且随着年龄增长,发病率会不断提高。发病后病人刷牙、洗脸、说话、风吹、走路时均会出现阵发性剧烈疼痛。病情严重时,病人经常会疼痛难忍,进而产生悲观、恐慌、不安等负性情绪以及巨大的精神心理压力,最终对病人身心健康构成许多不利影响[8]。
近年来,随着人们生活和工作压力不断增加,高血压、高血脂、糖尿病等疾病发病率快速提高,我国人口老龄化程度日益加深,三叉神经痛的发生率呈现逐年增长现象。现阶段,三叉神经痛的发病原因和机制尚无明确定论,但多数学者和专家认为三叉神经痛与血管压迫有关。主要是由于年龄增长,血管壁弹性会逐渐减退,动脉血管会逐渐形成粥样硬化,导致血管和周围蛛网膜产生粘连,且逐渐靠近神经根,最终对神经根形成持续机械压迫,引发神经纤维脱髓鞘、短路,从而表现出一过性的剧烈疼痛。随着血管压迫时间不断延长,病人神经功能通常会出现一定的损伤,进而极易对病人正常神经冲动传导产生不利影响。同时血管对神经的压迫是一种可逆的神经病理状态,压迫后,病人轴突会兴奋,但不会干扰到病人轴突传导[9]。
为了及时改善病人的三叉神经痛症状,避免血管长期压迫神经,需要为病人提供安全性高、疗效好的治疗方法。药物治疗和手术治疗是近几年临床治疗三叉神经痛常用的两种手段。卡马西平是药物治疗中常用的药物,虽然该药能快速镇痛,缓解三叉神经痛症状,但药物使用后极易产生多种不良反应,且长时间服用药物,病人极易对药物产生依赖性,远期疗效并不显著,极易反复发作[10];甘油注射术、球囊压迫术、射频热凝术、三叉神经感觉根部分切断术、三叉神经剥落手术、微血管减压术是手术治疗三叉神经痛常用的几种手段,其中微血管减压术是当前外科手术的首选方法,该手术不仅可以为病人提供全程、轴性减压,同时术中可以探查病人神经远离脑干部分、脑干端到桥小脑角出口整个三叉神经段,能避免责任血管遗漏,帮助主治医生判断神经状况,以便于后续神经检验处理。通过微血管减压术治疗后,可及时缓解神经压迫症状,有助于保留病人三叉神经生理功能。该手术具有切口小、骨窗面积小、并发症少、预后恢复快、适用范围广等特点;病人术后复发率较低。另外术中可根据病人三叉神经状况、压迫类型,选择合适的垫片实行减压[11]。但术中需要注意以下几点:①三叉神经根周围粘连的蛛网膜剪断时,需要使用锐性分离[12];②探查三叉神经期间,需要充分显露颅内三叉神经,且需要密切观察病人颅内是否存在隐性肿瘤、蛛网膜囊肿等情况,以此明确是否存在血管压迫神经根区域[13];③术中根据病人责任血管、三叉神经根探查结果,合理选择垫片,垫片置入后需要注意动脉情况,防止动脉扭曲成角影响血流;④手术过程中,需要对岩静脉进行充分游离,尽可能保留所有粗大引流静脉,有效防止严重回流障碍;⑤椭圆形微骨孔骨窗面积小,硬膜破坏少,使用充足的骨蜡可及时防止术后脑脊液鼻漏;⑥待缝合硬膜后,需要应用人工硬脑膜修补覆盖,同时对周围间隙使用生物胶进行密封,以此避免脑脊液漏出;⑦术中,每层肌肉和皮肤均需严密缝合,以此预防脑脊液渗出[14]。
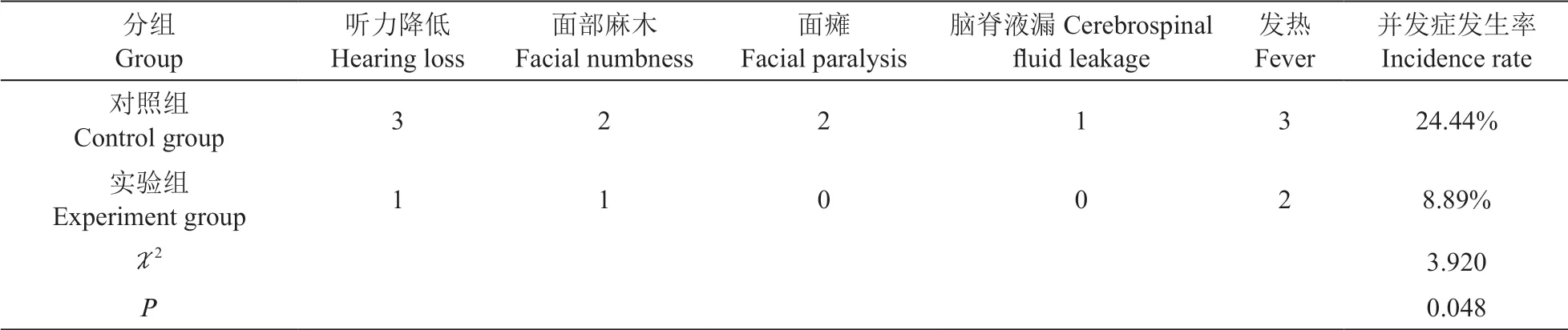
表3 两组病人术后并发症发生率对比(n = 45, %)Table 3 Comparisons of postoperative complications between the two groups (n = 45, %)
表4 两组病人手术治疗前后疼痛程度对比(n = 45,±SD, 分)Table 4 Comparison of pain degree between the two groups before and after surgery (n = 45,±SD, Score)

表4 两组病人手术治疗前后疼痛程度对比(n = 45,±SD, 分)Table 4 Comparison of pain degree between the two groups before and after surgery (n = 45,±SD, Score)
*P < 0.05,与术前相比,compared with before surgery;#P < 0.05,与对照组相比,compared with control group A.
术后Postoperative对照组Control group 7.19±1.10 3.97±0.87*实验组Experiment group 7.24±1.04 2.15±0.62*#分组Group术前Preoperative

表5 两组病人复发情况对比(n = 45, %)Table 5 Comparison of recurrence between the two groups (n = 45, %)
表6 两组病人术前后生活质量对比 (n = 45,±SD, 分)Table 6 Comparison of life quality between the two groups before and after surgery (n = 45,±SD, Score)

表6 两组病人术前后生活质量对比 (n = 45,±SD, 分)Table 6 Comparison of life quality between the two groups before and after surgery (n = 45,±SD, Score)
*P < 0.05,与术前相比,compared with before surgery;#P < 0.05,与对照组相比,compared with control group A.
对照组Control group生理职能Physiological function 术前Preoperative 60.86±2.43 60.91±2.40术后Postoperative 77.12±3.35*# 70.02±3.28精神健康Mental health 术前Preoperative 64.97±3.20 65.03±3.10术后Postoperative 80.82±5.13*# 73.24±3.29*社会功能Social function 术前Preoperative 62.45±3.37 62.50±3.30术后Postoperative 81.56±3.64*# 73.87±3.60情感功能Emotional function 术前Preoperative 61.57±2.53 61.64±2.47术后Postoperative 78.34±4.36*# 70.39±4.13躯体疼痛Somatic pain 术前Preoperative 62.36±3.31 62.43±3.25术后Postoperative 80.02±3.56*# 71.86±3.42生命活力Vitality 术前Preoperative 62.05±3.38 62.14±3.30术后Postoperative 80.31±3.07*# 71.52±3.20总体健康General health 术前Preoperative 61.72±3.45 61.81±3.36术后Postoperative 80.69±4.50*# 71.97±4.73生活功能Life function 术前Preoperative 63.79±3.10 63.84±3.08术后Postoperative 80.04±6.61*# 70.31±4.20分组Group实验组Experiment group
面肌痉挛、三叉神经痛均是面神经疾病,两者存在许多相似之处。其中面肌痉挛存在延迟恢复情况,而三叉神经痛极少出现延迟恢复情况。故针对少数术后仍然存在剧烈疼痛者,需要在7 d内进行感觉根切断手术,这时病人切口未愈合,更加容易进行手术操作。若1年后再次进行手术治疗,则由于术后粘连,病人再次手术的风险和难度会大大增加。若采用射频治疗,则病人治疗后极易出现触觉丧失情况,且痛性麻木发生率和复发率会大大提高。因此,当病人微血管减压术后仍然存在剧烈疼痛,且无明显延迟恢复情况,需要在1周内进行三叉神经感觉根部分切除治疗,以此尽可能保留病人三叉神经根功能,避免严重并发症[15]。
由实验结果可知,术前所有病人生理功能、精神健康、社会功能、情感功能、躯体疼痛、生命活力、总体健康、生活功能等评分以及VAS评分对比无差异(P> 0.05)。术后,上述所有检查指标在两组病人均有所改善,且实验组病人的评分明显高于对照组。此外,实验组病人的VAS、6个月复发率、12个月复发率、术后并发症发生率均明显低于对照组;手术时间、住院时间比常规组明显缩短,术中出血量也比常规组少,治疗优良率明显高于对照组病人(P< 0.05)。
综上所述,感觉根部分切断治疗三叉神经痛的效果比微血管减压治疗效果更加显著。这种手术不仅具有切口小、骨窗面积小、并发症少、预后恢复快、适用范围广、术中出血量少、手术时间短等特点,还可以降低病人术后并发症的发生率和复发率,可有效减轻病人疼痛感,对病人三叉神经根功能和生活质量的提高具有积极促进作用,在三叉神经痛的治疗中具有较高的推广和应用价值。

