CAPZA 1在非小细胞肺癌中的表达及临床价值
陈小华,李伟
宜宾市第二人民医院病理科,四川宜宾644000
目前,肺癌是全球肿瘤致死的首要原因,发病率和病死率均较高,是威胁人类健康的重要疾病,已成为全球的公共健康问题。肺癌的种类繁多,包括小细胞肺癌、肺腺癌、肺鳞癌等多种病理类型,其中,非小细胞肺癌(non-small cell lung cancer,NSCLC)的发病率约占肺癌发病总数的80%,是肺癌的主要病理类型[1]。随着医学技术的飞速发展,虽然以手术为主的综合治疗取得了很好的疗效,但是,NSCLC患者的5年生存率仍不足20%,处于较低水平[2]。因此,如何有效地预测NSCLC患者的生存情况一直是临床工作关注的重点之一。CAPZ是一种肌动蛋白结合蛋白,可结合于肌动蛋白丝的正极,与肌动蛋白丝的动态装配和细胞运动状态有关。CAPZ由α和β两个亚基组成,CAPZA1是CAPZ的α1亚基[3]。有研究显示,CAPZA1在肝癌、胃癌、食管癌等多种类型肿瘤的发生、发展过程中发挥着重要的作用,且肿瘤病理分级与患者的预后密切相关[3-5],但是,目前仍缺乏关于CAPZA1在NSCLC中的预测作用的相关研究。因此,本研究探讨了CAPZA1在NSCLC的表达情况及其对NSCLC患者预后的预测作用,旨在为临床治疗NSCLC提供参考,现报道如下。
1 对象与方法
1.1 研究对象
选取2013年1月至2014年1月于宜宾市第二人民医院接受手术治疗的NSCLC患者。纳入标准:①经细胞学或组织病理学确诊为NSCLC[6-7];②有可供检测的肿瘤组织标本;③临床资料完整。排除标准:①既往接受过放疗、化疗和生物细胞免疫治疗;②存在意识或精神障碍;③合并心、肝、肾等器官功能不全;④合并血液系统、免疫系统等其他系统疾病。根据纳入和排除标准,本研究共纳入52例NSCLC患者,其中,男37例,女15例;年龄46~75岁,平均年龄(63.1±11.4)岁;肿瘤直径(0.8~11.8)cm,平均肿瘤直径(6.3±2.9)cm;TNM分期:Ⅰ期8例,Ⅱ期14例,Ⅲ期18例,Ⅳ期12例;发生淋巴结转移34例,未发生淋巴结转移18例;发生脉管侵犯21例,未发生脉管侵犯31例。收集52例NSCLC患者的NSCLC组织标本及其癌旁正常组织(距离肿瘤组织2 cm以上)标本41例。
1.2 免疫组织化学染色方法
所有病理标本均于术中取材,标本获得后立即置于4%中性甲醛液中固定,经石蜡包埋,蜡块切片后,筛选出肿瘤细胞成分>80%的切片进行检测。环保脱蜡液(购于中国博士得生物科技有限公司)脱蜡,高温修复抗原,3%H2O2处理10 min,10%山羊血清室温封闭1 h;Ki-67抗体(购于美国Proteintech公司)、兔CAPZA1多克隆抗体(购于美国Proteintech公司)4℃孵育过夜。采用抗鼠/兔通用型免疫组织化学检测试剂盒(购于美国Proteintech公司)检测Ki-67、CAPZA1抗体的结合情况并显色,苏木素复染2 min后进行脱水处理,中性树脂封片。Ki-67染色结果由两位病理科医师根据NSCLC阳性细胞所占百分比进行判定:<50%判定为Ki-67指数低,≥50%判定为Ki-67指数高;Ki-67指数越高代表肿瘤细胞增殖越活跃。CAPZA1染色结果由两位病理科医师根据NSCLC阳性细胞所占百分比进行判定:1%~24%为弱阳性(+),25%~49%为阳性(++),50%~74%为中等阳性(+++),75%~100%为强阳性(+++++);将“+”的免疫组织化学结果定义为CAPZA1低表达,将“++~+++++”的免疫组织化学结果定义为CAPZA1高表达。
1.3 观察指标及随访
观察CAPZA1在NSCLC组织和癌旁正常组织中的表达情况,分析CAPZA1表达情况与NSCLC患者临床特征的关系。术后均对患者进行了随访,随访方式为门诊配合电话随访,随访时间为1~48个月,以死亡、肿瘤复发为随访终点。
1.4 统计学方法
采用SPSS 17.0软件对数据进行统计分析。计数资料以例数和率(%)表示,组间比较采用χ2检验或秩和检验。采用Kaplan-Meier法绘制CAPZA1高、低表达患者的生存曲线,采用Log-rank法比较CAPZA1高、低表达患者的生存情况。以P<0.05为差异有统计学意义。
2 结果
2.1 不同组织中CAPZA 1表达情况的比较
52例NSCLC患者的NSCLC组织中,CAPZA1高表达者20例(38.5%),低表达者32例(61.5%);41例癌旁正常组织中,CAPZA1高表达者27例(65.9%),低表达者14例(34.1%)。在NSCLC组织中,CAPZA1低表达的比例明显高于癌旁正常组织,差异有统计学意义(χ2=6.881,P<0.01)。
2.2 不同临床特征NSCLC患者CAPZA 1表达情况的比较
不同年龄、性别、吸烟史、肿瘤直径、病理类型NSCLC患者NSCLC组织中CAPZA1表达情况比较,差异均无统计学意义(P>0.05)。不同TNM分期、分化程度、淋巴结转移情况、脉管侵犯情况、Ki-67指数的NSCLC患者NSCLC组织中CAPZA1的表达情况比较,差异均有统计学意义(P<0.05)。(表1)
2.3 CAPZA 1表达情况与NSCLC患者预后的关系
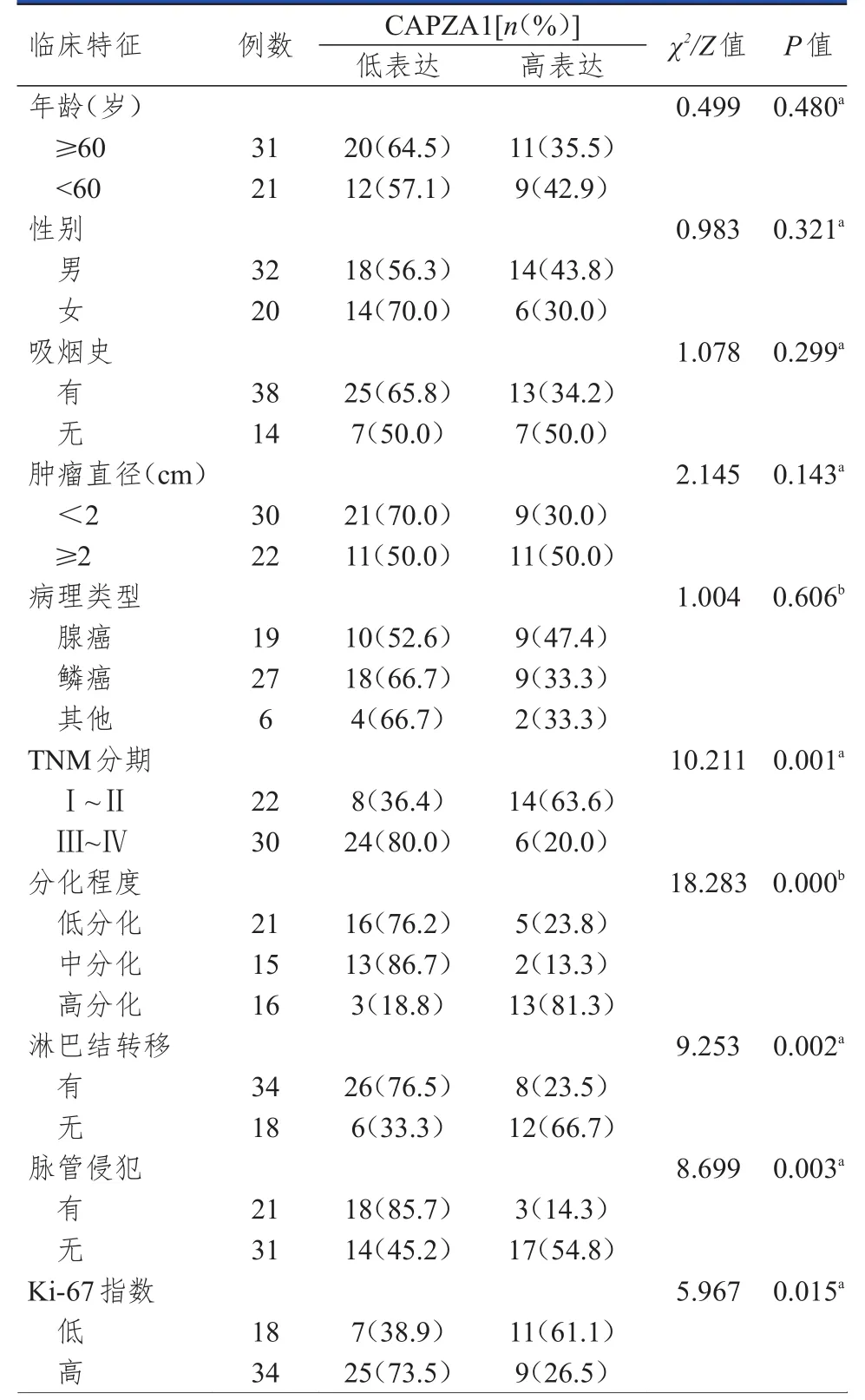
表1 不同临床特征NSCLC患者NSCLC组织中CAPZA 1的表达情况
CAPZA1低表达患者的中位生存时间为22个月(95%CI:10.183~33.817),CAPZA1高表达患者的中位生存时间为31个月(95%CI:22.806~39.194)。Log-rank检验结果显示,CAPZA1高表达NSCLC患者的生存情况优于CAPZA1低表达NSCLC患者,差异有统计学意义(χ2=3.978,P<0.05)。(图1)
3 讨论
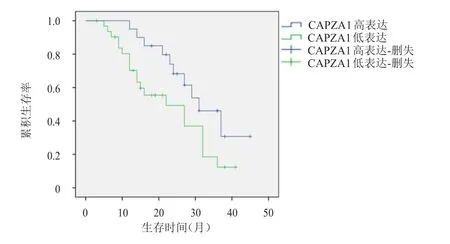
图1 CAPZA 1高表达(n=20)和低表达(n=32)NSCLC患者的生存曲线
近年来,与NSCLC细胞的侵袭和转移有关的蛋白逐渐被发现,其对预测预后和评估肿瘤病理分级的重要意义逐渐被认可,因此,与NSCLC病理分级和预后预测有关的蛋白是近年来NSCLC研究领域的热点[1-2]。研究表明,CAPZ是肌动蛋白结合蛋白,由α和β两个亚基组成,最初是从棘阿米巴虫和牛脑组织中分离得到。既往对CAPZ的研究主要集中在肌动蛋白丝与心肌肥厚的关系方面,认为CAPZ与心肌肥厚有关[3]。近年来,CAPZ在肿瘤中的作用逐渐受到学者的重视。研究表明,CAPZ可作为肝细胞癌和食管鳞癌的诊断标志物[4-5]。本研究结果显示,在NSCLC组织中,CAPZA1低表达的比例明显高于癌旁正常组织(P<0.01),表明在NSCLC组织中,CAPZA1的表达水平较低。
NSCLC的TNM分期和分化程度与其恶性程度和疾病的进展密切相关,对于预测NSCLC的预后具有重要的价值,同时能够为治疗方案的选择提供参考[6-7]。本研究表明,不同TNM分期、肿瘤分化程度NSCLC患者NSCLC组织中CAPZA1的表达情况比较,差异均有统计学意义(P<0.05),提示CAPZA1可能与NSCLC的恶性程度及相关生物学行为有关。本研究证实,CAPZA1低表达的NSCLC患者更有可能发生淋巴结转移与脉管侵犯,推测其原因可能是CAPZA1参与了NSCLC的恶性转化和侵袭过程。另外,在Ki-67指数高的NSCLC患者中,CAPZA1低表达的比例大于Ki-67指数低的NSCLC患者(P<0.05),提示CAPZA1可能对NSCLC细胞的增殖具有影响。但是,不同肿瘤直径NSCLC患者的CAPZA1表达情况比较,差异无统计学意义(P>0.05),这可能是由于影响肿瘤直径的因素较多,而不是仅仅与肿瘤细胞的增殖能力有关。因此,CAPZA1对NSCLC细胞增殖的影响仍有待进一步探讨。由此可以推测,CAPZA1表达水平可能对判断NSCLC的分化程度、TNM分期、淋巴结转移、脉管侵犯、Ki-67指数等具有一定的参考价值。但是,目前CAPZA1参与影响NSCLC病理特征的具体机制尚不明确。既往在关于肝癌的研究中发现,CAPZA1可通过调控细胞骨架蛋白的表达调控肝癌细胞的上皮-间充质转化(epithelial-mesenchymal transition,EMT),进而影响肝癌细胞的增殖、迁移和侵袭[3,8]。但是,CAPZA1在NSCLC中的作用的相关研究仍较缺乏,CAPZA1是否通过相同的机制调控NSCLC的发生、发展仍有待进一步深入探讨。另外,本研究发现,CAPZA1高表达NSCLC患者的生存情况优于CAPZA1低表达NSCLC患者,差异有统计学意义(P<0.05),表明CAPZA1的表达与患者的预后有关。其可能的机制是CAPZA1参与调控NSCLC细胞的分化程度、淋巴结转移、脉管侵犯和Ki-67指数,这亦提示,CAPZA1可以作为临床预测NSCLC患者预后的重要指标。
综上所述,在NSCLC组织中,CAPZA1的表达水平较低,且其表达可能与NSCLC的分化程度、TNM分期、淋巴结转移、脉管侵犯和Ki-67指数有关,参与NSCLC的发生、发展,并通过生存曲线推测其对NSCLC诊治及预后评估具有一定的参考价值。

