非小细胞肺癌中免疫检查点表达与临床特征及预后的关系分析
黄维,张庆娟,刘柯,徐茜,周美英
宜宾市第一人民医院肿瘤科,四川宜宾644000
肺癌作为临床最常见的恶性肿瘤,近年来发病率及病死率持续上升,均居恶性肿瘤第1位,严重威胁人类的健康和生命[1]。非小细胞肺癌(nonsmall cell lung cancer,NSCLC)是最常见的肺癌类型,约占肺癌的80%以上,大多数患者确诊为NSCLC时已处于晚期,采取化疗、放疗等传统治疗方法效果均不理想[2]。近年来,程序性死亡受体1(programmed cell death 1,PDCD1,也称 PD-1),程序性死亡受体配体1(programmed cell death 1 ligand 1,PDCD1LG1,也称PD-L1),B、T淋巴细胞衰减因子(B-and T-lymphocyte attenuator,BTLA)、淋巴细胞活化基因3(lymphocyte activating 3,LAG3)及细胞毒性T淋巴细胞相关抗原4(cytotoxic T lymphocyte-associated antigen-4,CTLA-4)等免疫检查点的研究逐渐成为NSCLC治疗研究的热点[3]。研究证实免疫检查点能够抑制T细胞等的免疫功能,介导肿瘤细胞免疫逃逸[4],因此,通过免疫检查点阻断剂对其表达进行干涉,成为治疗NSCLC的一种新型、有效的治疗方式。目前临床关于免疫检查点与NSCLC患者临床特征及预后关系的报道较少。基于此,本研究选取了144例NSCLC患者的肿瘤组织标本,探讨其免疫检查点表达情况与临床特征及预后的关系,以期为NSCLC免疫治疗提供新的理论依据。
1 资料与方法
1.1 一般资料
选取2011年4月至2014年4月于宜宾市第一人民医院接受手术治疗的NSCLC患者的肿瘤组织标本。纳入标准:①符合NSCLC诊断标准并经组织学检查确诊为NSCLC[5];②患者术前未接受放疗、化疗或其他抗肿瘤治疗。排除标准:①合并其他肿瘤;②患者有或疑似有自身免疫性疾病;③患者接受过类固醇治疗。根据纳入、排除标准,共纳入144例NSCLC患者的肿瘤组织标本。144例患者中,男95例,女49例;年龄为37~78岁,平均年龄为(55.35±16.14)岁;TNM分期[6]:Ⅰ期52例,Ⅱ期29例,Ⅲ期63例;吸烟65例,不吸烟79例;病理类型:腺癌86例,鳞癌32例,其他26例;有淋巴结转移69例,无淋巴结转移75例。
1.2 检测方法
选取纳入研究的肿瘤组织标本,采用免疫组织化学法对肿瘤组织的PD-L1、PD-1、BTLA、CTLA-4和LAG3的表达情况进行检测:3µm连续切片,粘贴于载玻片上,滤纸吸干水分,置于60℃烤箱中烘烤2 h后取出,置于二甲苯中脱蜡,每次3 min,连续3次,依次经100%、80%、60%无水乙醇浸泡2 min,自来水洗净。经乙二胺四乙酸(ethylenediaminetetraacetic acid,EDTA)抗原修复液修复后,将切片浸泡在配置好的H2O2溶液中,培养10 min后,磷酸盐缓冲液(phosphate buffered solution,PBS)冲洗 3次,每次3 min。PBS清除后,先后向切片上滴加配置好的一抗、二抗,分别培养1 h、10 min、30 min,并用PBS冲洗。清除PBS后,滴加二氨基联苯胺(diaminobenzidine,DAB)显色剂,待切片显色后,用自来水冲洗,置于苏木素溶液中复染30 s后,用自来水冲洗,吹风机吹干,封片。
1.3 观察指标及评价方法
评价肿瘤组织标本中PD-L1、PD-1、BTLA、CTLA-4、LAG3的表达情况。PD-1、PD-L1表达情况判定:阳性细胞比例<5%为阴性,阳性细胞比例≥5%为阳性。采用免疫组织化学半定量评分系统,得出LAG3的平均值为87分,以此为截点,≤87分为阳性,>87分为阴性;BTLA的平均值为179分,以此为截点,≤179分为阳性,>179分为阴性;CTLA-4的平均值为125分,以此为截点,≤125分为阳性,>125分为阴性。
1.4 随访
随访3年,随访方式为门诊及电话随访。
1.5 统计学方法
采用SPSS 18.0统计软件分析数据。计数资料以例数和率(%)表示,采用χ2检验;NSCLC患者预后的单因素分析采用χ2检验;将单因素分析后差异有统计学意义的因素引入Cox风险比例模型进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 不同临床特征NSCLC患者肿瘤组织的免疫检查点阳性表达率比较
144例患者中,有淋巴结转移的患者肿瘤组织的PD-L1的阳性表达率明显高于无淋巴结转移的患者,差异有统计学意义(χ2=0.619,P=0.006);不同病理类型患者肿瘤组织中的PD-L1的阳性表达率比较,差异有统计学意义(χ2=1.259,P=0.013);吸烟的患者肿瘤组织中的PD-1阳性表达率高于不吸烟的患者,差异有统计学意义(χ2=2.031,P=0.018);女性、吸烟、有淋巴结转移的患者肿瘤组织中的BTLA阳性表达率均高于男性、不吸烟、无淋巴结转移的患者,差异均有统计学意义(χ2=0.896、2.047、1.632,P=0.047、0.034、0.030);不同TNM分期患者肿瘤组织中的LAG3阳性表达率比较,差异有统计学意义(χ2=0.951,P=0.035)。(表1)

表1 不同临床特征NSCLC患者肿瘤组织的免疫检查点阳性表达情况[ n=144, n(%)]
2.2 NSCLC患者预后的单因素分析
PD-L1、PD-1阴性表达及LAG3阳性表达患者的中位无疾病生存(disease-free survival,DFS)时间分别为23.5、22.0、35.5个月,均长于 PD-L1、PD-1阳性表达及LAG3阴性表达患者的17.0、16.0、14.5个月,差异均有统计学意义(χ2=6.856、4.611、4.169,P<0.05);PD-L1阴性表达及BTLA、LAG3阳性表达患者的3年DFS率分别为38.5%、35.0%、48.5%,均高于PD-L1阳性表达及BTLA、LAG3阴性表达患者的23.2%、27.1%、19.1%,差异均有统计学意义(χ2=5.387、5.359、3.117,P<0.05);BTLA、CTLA-4阳性表达与阴性表达患者的中位DFS时间比较,差异均无统计学意义(P>0.05);PD-1、CTLA-4阳性表达与阴性表达患者的3年DFS率比较,差异均无统计学意义(P>0.05)。(表2)
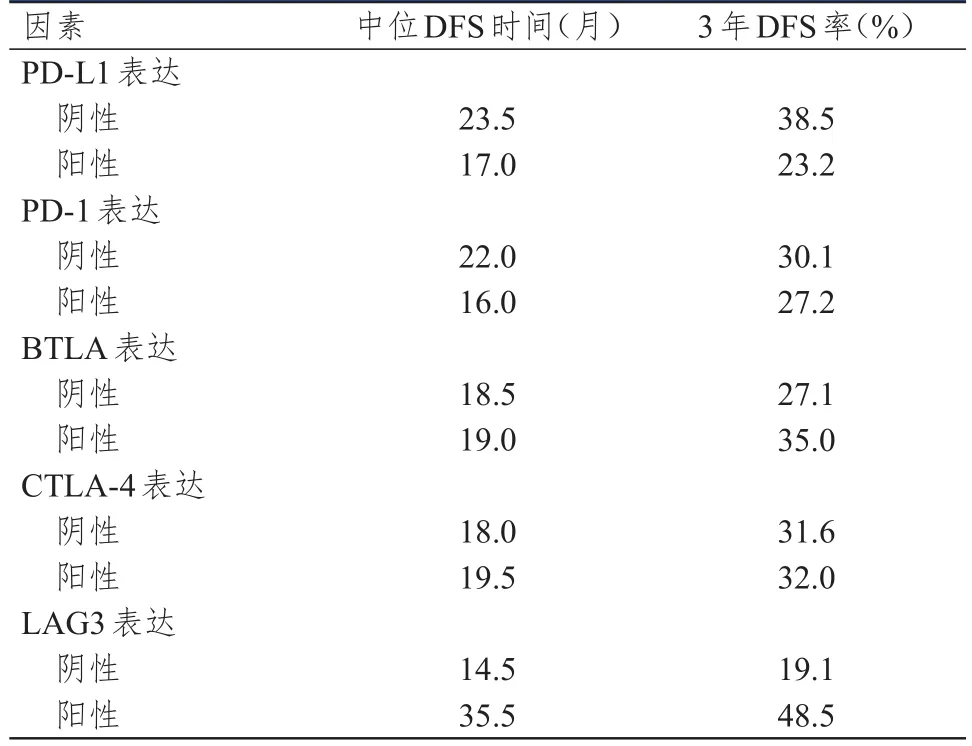
表2 免疫检查点阳性表达与阴性表达患者的中位DFS时间及DFS率情况
2.3 NSCLC患者预后的多因素分析
采用Cox回归模型进行NSCLC患者预后的多因素分析,结果显示PD-L1、LAG3是NSCLC患者预后的影响因素(P<0.01)。(表3)

表3 Cox回归模型分析
3 讨论
NSCLC是肺癌的主要类型,传统的治疗方法对该病的治疗效果不甚理想,5年病死率达85%以上[7]。因此,探索新的治疗方法成为NSCLC研究的热点。近年来的研究发现,免疫检查点具有抑制T细胞功能及阻断免疫信号通路的作用,在肿瘤的发生发展过程中起重要的作用[8]。其中,PD-1是主要表达在活化T细胞表面的抑制性受体,PD-L1是PD-1的配体,两者结合,可抑制T细胞的活化,减弱T细胞对肿瘤细胞的抑制,并诱发肿瘤细胞免疫逃逸。BTLA是表达在B、T细胞的抑制性受体,在机体抗肿瘤免疫应答中发挥负性调节作用。LAG3在多种肿瘤微环境中表达,与其配体主要组织相容性复合体Ⅱ(major histocompatibility complex-Ⅱ,MHC-Ⅱ)结合后,调节T细胞功能,参与肿瘤细胞免疫逃逸[9-10]。研究显示免疫检查点表达与恶性肿瘤患者临床特征及预后相关,但有关免疫检查点表达与NSCLC的临床特征及预后关系的报道较少[11]。因此,本研究对此作进一步研究,试图为NSCLC的细胞免疫治疗提供更多的临床参考依据。
PD-1最早发现于凋亡T细胞杂交瘤中,PD-L1作为其主要配体之一,在机体内起负性调控免疫作用,PD-L1/PD-1信号通路在机体免疫调控中发挥主导作用,利用这一特点,异常刺激PD-L1/PD-1信号通路,可使T细胞活化和增殖受到抑制,诱导T细胞凋亡,实现肿瘤细胞免疫逃逸[12]。研究表明,PD-L1和PD-1在NSCLC肿瘤组织中阳性表达率升高,且PD-L1阳性表达率越高,患者预后越差[13]。本研究显示,PD-L1表达与NSCLC患者预后相关,是患者预后不良的影响因素,与以上研究结果一致。研究显示,BTLA、CTLA-4高表达与胃癌患者预后不良紧密相关[14]。BTLA是一种新被发现的抑制性受体,通过与疱疹病毒侵入介质相结合,起到调节T细胞活化、增殖和凋亡的作用,从而发挥其负性调节作用。CTLA-4主要表达在CD4+T细胞表面,表达在抗原呈递细胞的CD80/CD86是其配体,T细胞激活后,两者结合可抑制T细胞活化和增殖。本研究显示,BTLA表达与患者的性别、是否吸烟及有无淋巴结转移有关,而CTLA-4与NSCLC患者的性别、年龄、是否吸烟、TNM分期、有无淋巴结转移、病理类型均无关,与以上研究结果不同,可能是肿瘤类型不同,或者是本研究样本量较少,导致结果存在差异。研究显示,在结直肠癌、乳腺癌、黑色素瘤等恶性肿瘤中发现LAG3阳性表达率升高,且其表达与肿瘤的发生发展存在一定的关联[15]。本研究显示,不同TNM分期患者肿瘤组织中的LAG3阳性表达率比较,差异有统计学意义(P<0.05);Cox回归模型分析显示LAG3是NSCLC患者预后的影响因素。LAG3是一种负性免疫刺激因子,在多种肿瘤微环境中异常表达,和MHC-Ⅱ结合后能够起到负性调控T细胞的作用,从而导致肿瘤免疫逃逸。综上,PD-1与LAG3在肿瘤组织中存在共表达现象。但也有研究显示,当同时阻断PD-1与LAG3的信号通路时,T细胞能够恢复正常的分泌肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、干扰素-γ(interferon-γ,IFN-γ)的功能,但只阻断LAG3信号通路时,这一分泌功能则不会恢复,说明肿瘤细胞逃逸机制十分复杂,免疫检查点存在不同的共表达现象,在肿瘤细胞逃逸机制中发挥协同或排斥作用,从而影响肿瘤的发生和发展。
综上所述,NSCLC患者肿瘤组织中免疫检查点PD-1、PD-L1、BTLA、LAG3的表达与患者的临床特征有一定的关系,PD-L1、LAG3是NSCLC患者预后的影响因素,对预测患者预后及指导细胞免疫治疗有重要的意义。

