鼻胃管置管深度改变对肠内营养危重患者误吸的影响分析
覃靖彬

【摘 要】 目的:探讨和分析在危重症患者的肠内营养支持中鼻胃管置管深度对误吸产生的影响。方法:选取2017年5月至2018年5月在本院医治的危重症患者(100例)做研究,随机分为乙组(50例)、甲组(50例)。患者均予以肠内营养支持,乙组鼻胃管的置管深度是45~55cm,甲组鼻胃管的置管深度是60~70cm,总结胃管留置时间、误吸、呛咳、反流等情况。结果:两组患者的胃管留置时间差异不显著(P>0.05),甲组患者的误吸率、呛咳率、反流率均显著低于乙组患者(P<0.05)。结论:在危重症患者的肠内营养支持中,延长鼻胃管的置管深度,可保证胃管末端到达胃幽门部,避免从胃管末端侧孔流出营养液后反流,在促进营养液的消化同时,降低反流、误吸、呛咳等发生的风险。
【关键词】 危重症患者;肠内营养支持;鼻胃管;置管深度;误吸
临床中,肠内营养是通过口服或者管饲等经胃肠道为患者提供代谢需要的能量和营养基质的一种营养支持方式[1]。肠内营养是危重患者比较常见的一种营养方式,但是危重患者大都存在不同的程度胃动力紊乱,易出现腹胀、腹泻、呕吐等情况[2]。经鼻胃管实施肠内营养支持易出现反流、误吸、呛咳等并发症,所以应通过有效的方式降低并发症发生的风险。本研究旨在探讨和分析在危重症患者的肠内营养支持中鼻胃管置管深度对误吸产生的影响,具体研究见下文。
1 资料与方法
1.1 一般资料
选取2017年5月至2018年5月在本院医治的危重症患者(100例)做研究,随机分为乙组(50例)、甲组(50例)。甲组中男性35例,女性15例;年龄为18~90岁,平均为(50.12±3.36)岁;13例患者是脑出血、15例患者是肺炎、15例患者是呼吸衰竭、4例患者是心力衰竭、3例患者是术后消化道出血;乙组中男性36例,女性14例;年龄为18~89岁,平均为(50.20±3.42)岁;12例患者是脑出血、16例患者是肺炎、15例患者是呼吸衰竭、3例患者是心力衰竭、4例患者是术后消化道出血。两组一般资料比较差异不明显(P>0.05),可做对比。
1.2 方法
所有患者均予以肠内营养支持,在入住ICU 1天内实施肠内营养支持。选复尔凯螺旋型鼻胃管,可保留1个月,防止胃管反复更换带给患者的不适。经鼻插胃管法,乙组鼻胃管的置管深度是45~55cm(鼻尖-耳垂-剑突-长度),甲组鼻胃管的置管深度是60~70cm(鼻尖-耳垂-剑突-长度+15cm),插入胃内后进行固定。鼻饲方法:营养液是瑞素液,间歇鼻饲方案,鼻饲泵泵注,鼻饲起始速度是20~25mL/h,如果患者没有腹胀、腹痛等,每小时增加营养液50~75mL,但最大速度不超过200mL/h,按营养液量每天4~5次间歇给予,每次2~3h后停止鼻饲使胃肠道得到休息,尽量把鼻饲的时间安排在7点、12点、17点以及22点,同生理进食时间保持一致。鼻饲前回抽对胃潴留情况进行评估,如果潴留量超过150mL,则每次减少营养液50~75mL。在鼻饲时把床头抬高30°~40°,在鼻饲完毕后患者保持该体位超过半小时。
1.3 观察指标
记录两组患者的胃管留置时间以及误吸、呛咳、反流等发生情况。
1.4 评价标准
误吸:患者突然呼吸困难、呛咳或咳出类似营养液样的痰;呛咳:在鼻饲过程中出現连续2次及以上的咳嗽,并伴喘憋;反流:在鼻饲中或者鼻饲后患者的胃内物经贲门和食管从口腔流出[3]。
1.5 统计学分析
采用SPSS 20.0软件分析数据,用(%)表示误吸、呛咳、反流,行χ2检验,P<0.05表示差异存在统计学意义。
2 结果
2.1 比较胃管留置时间
甲组患者的胃管留置时间短于乙组患者,但差异不显著(P>0.05)。详见表1。
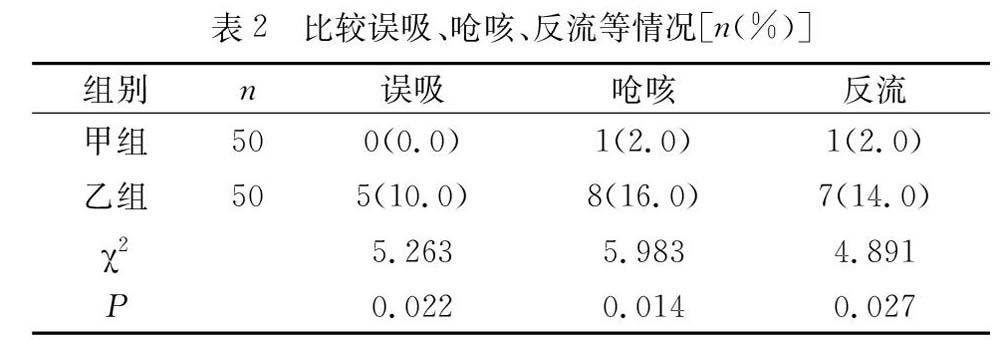
2.2 比较误吸、呛咳、反流等情况
甲组患者的误吸率、呛咳率、反流率均显著低于乙组患者(P<0.05)。详见表2。
3 讨论
从解剖学来讲,人体的食管长度在25~30cm之间,鼻部8cm左右,咽部12cm左右,其总长度在45~55cm之间。而胃主要是由贲门、胃体以及胃幽门等组成,胃部高度在15~25cm之间。当胃管插入50cm左右时,胃管末端在胃贲门的附近,再加上胃管除底部的开孔外,距末端10cm处有2~3个侧孔。有研究认为,胃管的置入全长应在55~60cm之间,保证胃管的全部侧孔是在胃内,当胃管侧孔无法全部进入到胃体的中下部,营养液会从胃管侧孔流出而致使反流、误吸等发生[4]。故要想保证胃管末端到达幽门部,且末端侧孔处于胃内,就需把鼻胃管置入长度从原来的45~55cm延长15cm,即为60~70cm。从生理学角度来讲,鼻胃管的末端到达幽门部,除了保证食物对胃幽门部产生化学性以及机械性刺激,促进幽门部的黏膜G细胞大量释放胃泌素,胃泌素随着血液循环到达胃底、胃体胃腺后,促进酸性胃液分泌,还可加强胃运动,促进胃内食物的消化[5]。肠内营养液的反流同胃内容物潴留过多以及胃排空时间延缓等有很大关系,在反流发生后出现的误吸也属于肠内营养比较严重的一种并发症。营养液反流除了对营养供给产生影响之外,还可导致吸入性肺炎、窒息等的发生。因此要保证鼻胃管的最末端可达到幽门部,就要延长其置入深度。本研究结果显示,两组患者的胃管留置时间差异不显著,甲组患者的误吸率、呛咳率、反流率均显著低于乙组患者。
综上所述,在危重症患者的肠内营养支持中,延长鼻胃管的置管深度,可保证胃管末端到达胃幽门部,避免从胃管末端侧孔流出营养液后反流,在促进营养液的消化同时,降低反流、误吸、呛咳等发生的风险。
参考文献:
[1] 黎伟健,邱敏珊.鼻肠管及鼻胃管对预防脑血管意外患者肠内营养并发症的对比分析[J].首都食品与医药,2016,23(18):36.
[2] 张晨露.NICU肠内营养患者误吸与胃残余的相关性研究[D].山西医科大学,2017.
[3] 段颖杰.鼻胃管行肠内营养对机械通气患儿误吸的影响分析[J].护理管理杂志,2016,16(11):771-773.
[4] 王翠娥,陈祥荣,朱蓉蓉,等.鼻肠管与鼻胃管肠内营养对重型颅脑损伤患者预后和并发症、炎症反应和肠黏膜屏障功能的影响[J].中华神经医学杂志,2017,16(06):599-603.
[5] 陈飞翔,徐超,张存海.重型颅脑损伤机械通气患者留置鼻肠管进行肠内营养的效果分析[J].中华危重病急救医学,2018,30(01):57-60.

