直接前入路与后外侧入路全髋关节置换术后隐性失血对比研究
蔡伟松 彭 飞 周思齐 张宇标 韩广弢 李皓桓
全髋关节置换术(total hip arthroplasty,THA)是治疗晚期髋关节疾病最有效的手术方法之一[1]。近几十年来,由于预期寿命的延长,髋关节置换的数量有所增加[2]。THA之后的失血是一个严重的问题,众所周知,它会影响患者的康复。总失血量可在700~2000ml,16%~37%的患者可能需要输血[3, 4]。由于输血而带来的不良反应、疾病的传播和感染不仅加重了患者的治疗成本还严重影响了术后患者的满意[5]。临床上评估THA术后患者的失血量主要根据术中出血量和术后的引流量,但大多数患者在术后出现的贫血症状却与上述失血量不相符合。推其原因,主要是由于术后隐性失血的存在。
1973年Pattison等[6]发现并提出在关节置换术后有不可见的血液丢失存在。这种不可见的失血于2000年被Sehat等[7]定义为隐性失血(hidden blood loss,HBL),并通过Gross方程计算出HBL约占总失血量的50%。隐性失血量与多种因素相关[8]。其发生机制目前认为主要是由于THA术后部分血液积留在关节腔、外渗到组织间隙以及溶血作用所导致的红细胞的丢失[9]。
直接前路髋关节置换术最早由Judet等[10]提出,由Smith-Peterson入路及Heuter前入路改良而来。与传统的后外侧入路比较有更好的肌肉保护、运动神经保护、术后脱位率低、康复快等优势,但也存在学习周期较长、手术时间较长等缺点[11]。目前关于比较两种手术入路术后隐性失血情况的文章还较少,本文通过回顾性分析笔者医院2016~2017年初次行单侧全髋关节置换病例资料,对比研究直接前入路与后外侧入路两种不同手术入路行髋关节置换术的隐性失血量的差异,以利于进一步指导临床工作。
资料与方法
1.一般资料:选取笔者医院2016~2018年行初次全髋关节置换患者71例。依据所采用的手术入路分为直接前入路组(33例)与后外侧入路组(38例)。排除标准:严重贫血及其他严重慢性疾病、BMI>28kg/m2者、凝血功能障碍。两组的一般资料见表1,差异无统计学意义(P>0.05)。

表1 两种手术入路患者一般资料
2.手术方式:(1)直接前入路:全身麻醉后,患者取仰卧位,双下肢消毒铺巾,取患髋前侧切口,切口起于髂前下棘后约3cm下方1cm处,延阔筋膜张肌纵行走向,依次切开皮肤皮下、筋膜层,术中注意保护股外侧皮神经,延阔筋膜张肌及股直肌间隙进入,小心分离,暴露悬股外侧动脉,予以结扎,暴露关节囊前侧,T型切开;标准转子间截骨,取出股骨头,常规磨臼、试模后冲洗伤口,打入髋臼假体,安装聚乙烯衬垫;松解大转子、小转子周围组织、外旋患肢,股骨端开口逐级扩髓,打入假体柄试模稳定,安装球头试模,复位,检查髋关节活动,取出试模,反复冲洗,安装假体柄及球头,复位,检查髋关节活动度及双下肢长度;充分止血,冲洗伤口,缝合关节囊,逐层缝合切口,无菌辅料覆盖。(2)后外侧入路:全身麻醉后,取右侧卧位,常规术野消毒铺巾,取患髋后外侧切口,依次切开皮肤皮下、筋膜层、髂胫束,屈膝屈髋,髋关节内旋,于止点处切断诸外旋肌群,术中探查并注意保护松解坐骨神经,切开关节囊,标准转子间截骨,取出股骨头,常规磨臼、试模后冲洗伤口,打入髋臼假体,安装聚乙烯衬垫;股骨端开口逐级扩髓,打入假体柄试模稳定,安装球头试模,复位,检查髋关节活动,取出试模,反复冲洗,安装假体柄及球头,复位,检查髋关节活动度及双下肢长度;充分止血,冲洗伤口,缝合关节囊,逐层缝合切口,无菌辅料覆盖。
3.输血标准: 根据国家卫生健康委员会(原卫生部)的指导方针,对患者进行输血,可考虑以下两种情况:患者血红蛋白(Hb)水平≤70g/L,或Hb水平70~100g/L之间,并伴有与贫血有关的严重症状,如头晕、心脏麻痹、呼吸暂停或运动耐受性降低。
4.失血量相关计算:主要采用Sehat等[7]提出的方法。具体如下:先收集患者术前的身高、体重,计算出体重指数;监测几个主要指标,术中出血量包括第一部分纱布、纱垫称量的增加净重,取1g相当于1ml;第二部分术中切口冲洗吸引器瓶中的液体量减去术中使用的生理盐水冲洗液量所得液体量。总失血量(TBL,ml)=人体总血容量(PBV)×(术前血细胞比容-术后第3天血细胞比容)。人体总血容量(PBV,ml)=K1×身高3(m3)+K2×体重(kg)+K3。男性:K1=0.3669,K2=0.03219,K3=0.6041; 女性:K1=0.3561,K2=0.03308,K3=0.1833。显性失血量(DBL,ml)=术中失血量×(术前HCT+术后HCT)/2。隐性失血量(ml)=总失血量-显性失血量+输注红细胞量。
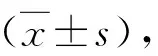
结 果
1.两种手术入路的手术时间、术中出血及切口长度:与后外侧入路比较,直接前入路手术时间显著长于后外侧入路,切口长度小于后外侧入路(P<0.05),术中两者出血比较差异无统计学意义(P>0.05)。
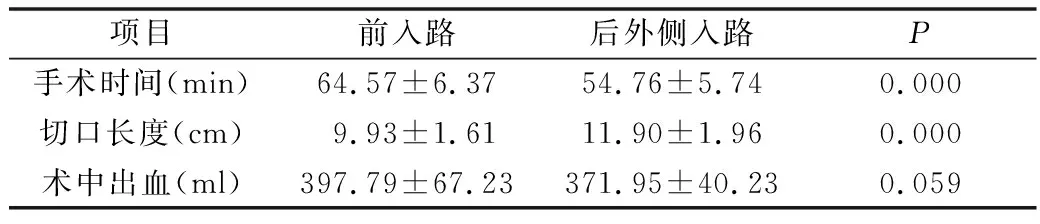
表2 两种手术入路的手术时间、术中出血及切口长度
2.两种手术入路的隐性失血相关数据比较:直接前入路与后外侧入路显性失血比较差异无统计学意义(P>0.05),直接前入路的隐性失血量及总失血量均显著少于后外侧入路(P<0.05)。

表3 两种手术入路的隐性失血相关数据
3.两种手术入路的术后输血率及相关并发症比较:直接前入路组有2例需要输血治疗,1例发生伤口感染,1例发生双下肢深静脉血栓;后外侧入路组有5例需要输血治疗,2例发生伤口感染,4例发生双下肢深静脉血栓;两组均未发生肺栓塞;在输血治疗率及伤口感染率及下肢深静脉血栓率两组间比较差异无统计学意义(P>0.05)。
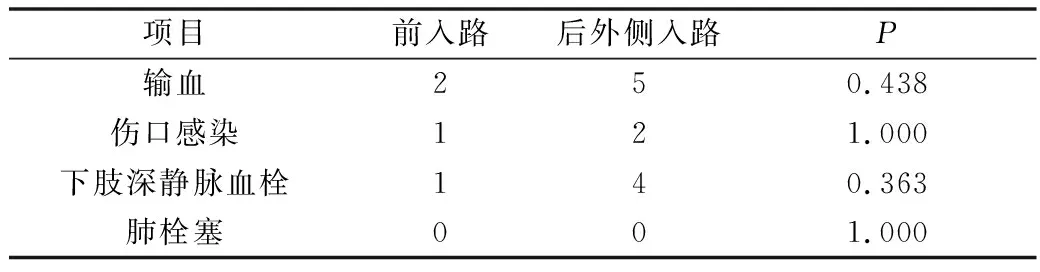
表4 两种手术入路的术后输血率及相关并发症 (n)
讨 论
随着关节置换技术发展创新,人工髋关节置换术患者的术中失血量己经明显减少。然而,仍有大量临床数据表明,患者术后血红蛋白的下降程度远大于临床所观察到的失血量,隐性失血的存在是造成这种现象的主要原因[12]。在以往以及本研究中均可见隐性失血量甚至大于显性失血量[13]。这些隐性失血的存在可引起患者严重贫血,增加了感染等并发症的发生率,延迟患者功能康复时间,降低了患者恢复的满意度[14]。因此在临床工作中加强对隐性失血关注,研究其发生机制并减少其数量就显得尤为重要。
隐性失血的发生机制比较复杂,目前仍未十分明确。较早的研究者通过使用放射同位素标记红细胞,发现有大量的红细胞进入组织间隙,他们认为隐性失血的发生主要是由于大量的血液在围手术期进入组织间隙并留在关节腔内。Pattison等[6]和Faris等[15]则认为HBL可能是来自于溶血。最近,Nirong等[9]的研究提出围手术期间血液循环中的脂肪栓子所产生的游离脂肪酸,可能通过使红细胞和血红蛋白膜分子产生氧化损伤,从而导致隐性失血的发生。 此外,一些因素,如性别、诊断、体重指数(BMI)、抗凝血剂、氨甲环酸的使用、甚至封闭吸引引流,都可能影响HBL[16~19]。本文通过回顾性分析得出手术入路也对隐性失血的产生有着比较显著的影响,采用前入路方式所造成的隐性失血量显著小于后外侧入路。隐性失血的发生机制仍有待进一步明确。
随着手术技术改进与器械改进,直接前路髋关节置换术在国内外逐渐得到认可[20]。利用阔筋膜张肌和缝匠肌之间的间隙暴露髋部,DAA使用真正的肌间隙入路。之前的研究表明手术方式能降低髋关节置换术后肌肉损伤和疼痛以及具有较快的康复速度[21,22]。但也存在手术时间较长,学习周期较长等缺点[23]。本研究通过回顾性分析该入路与传统的后外侧入路的相关临床数据发现,前入路的术中失血及显性失血平均数均大于后外侧入路,但差异无统计学意义。其原因可能在于前入路手术时间较长造成较多失血,但又因采用该入路从肌间隙进入,对肌肉组织未予破坏,故而失血量未显著低于后外侧入路。然而在隐性失血量及总失血量上前入路均显著少于后外侧入路,并且具有较低的输血率。这提示直接前入路在降低围手术期隐性失血及总失血量对比后外侧入路具有较大优势。其机制可能在于直接前入路利用肌肉间隙,无离断肌肉的操作,造成较小程度的肌肉损伤。在Patrick的研究中也发现后外侧入路造成较多的肌肉损伤并导致血液相关指标的上升,尤其是肌酸激酶,而这些指标的上升可能导致红细胞膜的破坏及溶血的发生[24]。此外,在术中前入路直接解剖并可靠的结扎了旋股外侧血管,而PLA入路在破坏后方的旋股内侧血管的时候,不可避免的造成部分血管无法彻底的妥善结扎,如可能要部分切口股方肌,而股方肌血供丰富,术中有无法彻底止血[25]。在术后的康复过程中髋关节的运动,更多的是屈曲,对前方损伤的血管牵拉力量小,而屈曲对于后方的血管可能造成牵拉的力量更大,容易导致再出血,继而导致术后隐性失血的增加[26]。
近些年临床上对THA术后隐性失血的研究开始增加重视。但对其发生机制的了解却不够完善,术后隐性失血量逐渐成为患者术后康复的重要制约因素,贫血概率增加,直接或间接地增加伤口感染、下肢深静脉血栓及肺栓塞事件的发生[7]。通过本研究及其他研究都发现隐性失血在关节置换整个围手术期总失血量占的比例相对较高,对关节置换术的临床疗效具有较大影响,应给予一定关注,并采用一定的措施如使用氨甲环酸等措施来降低隐性失血,或在术后使用铁剂及促红细胞生成素预防严重贫血的发生[1,27,28]。本研究表明采用前入路手术可显著降低髋关节置换术后隐性失血量,其可能与其未对肌肉组织造成损伤、较好的血管结扎及止血及术后髋关节屈曲康复对伤口的牵拉较少有关,这提示在关节置换术中尽量降低对周围组织损伤、充分止血的重要性,并提醒加强对采用后外侧入路患者术的血液监测,及时补充血容量,以及相关药物的使用,有效减少围手术期并发症,以改善患者的术后康复。

