从DRGs数据测算探析中医院管理问题
——郭慧君 刘 婕 周仪洁 贾春梅
近年来,国务院办公厅出台的关于《“十三五”深化医药卫生体制改革规划的通知》[1]、国务院办公厅关于进一步深化基本医疗保险支付方式改革的指导意见[2],中国DRG收付费大会的召开都释放着一个明确的信号——以DRG收付费为主体的多种付费制度正在来临。2018年11月,北京市发改委、北京市人力社保局、北京市卫健委联合发布京发改〔2018〕2615号文件[3],部署全市36家三级综合医院开展疾病诊断相关分组(以下简称DRG)收付费数据模拟运行。中医管理机构和中医院也积极筹备,希望付费制度改革既有利于中医药事业的发展,也能够让政府、医保部门和人民都满意。
表1 2018年该院DRG付费前后收入增减总体情况
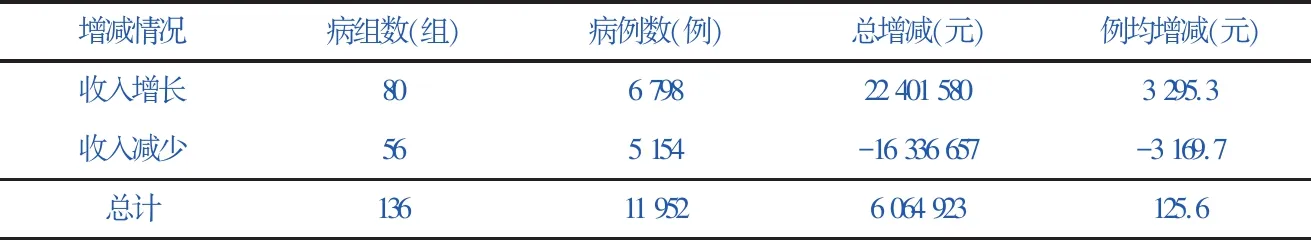
增减情况病组数(组)病例数(例)总增减(元)例均增减(元)收入增长806 79822 401 5803 295.3收入减少565 154-16 336 657-3 169.7总计13611 9526 064 923125.6
表2 该院病例数排名前20病组
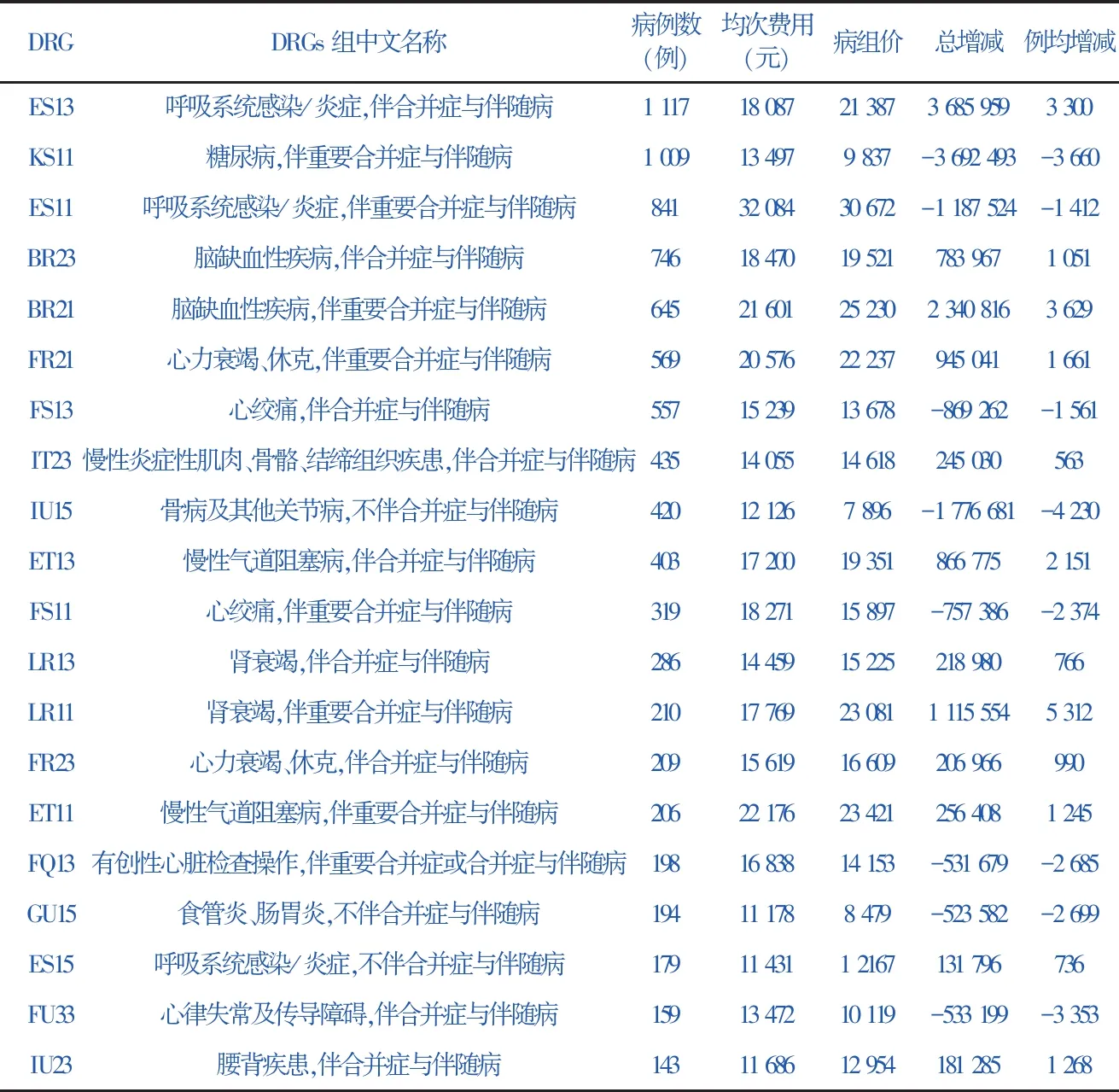
DRGDRGs组中文名称病例数(例)均次费用(元)病组价总增减例均增减ES13呼吸系统感染/炎症,伴合并症与伴随病1 11718 087 21 3873 685 9593 300 KS11糖尿病,伴重要合并症与伴随病1 00913 497 9 837-3 692 493-3 660 ES11呼吸系统感染/炎症,伴重要合并症与伴随病84132 084 30 672-1 187 524-1 412 BR23脑缺血性疾病,伴合并症与伴随病74618 470 19 521783 9671 051 BR21脑缺血性疾病,伴重要合并症与伴随病64521 601 25 2302 340 8163 629 FR21心力衰竭、休克,伴重要合并症与伴随病56920 576 22 237945 0411 661 FS13心绞痛,伴合并症与伴随病55715 239 13 678-869 262-1 561 IT23慢性炎症性肌肉、骨骼、结缔组织疾患,伴合并症与伴随病43514 055 14 618245 030563 IU15骨病及其他关节病,不伴合并症与伴随病42012 126 7 896-1 776 681-4 230 ET13慢性气道阻塞病,伴合并症与伴随病40317 200 19 351866 7752 151 FS11心绞痛,伴重要合并症与伴随病31918 271 15 897-757 386-2 374 LR13肾衰竭,伴合并症与伴随病28614 459 15 225218 980766 LR11肾衰竭,伴重要合并症与伴随病21017 769 23 0811 115 5545 312 FR23心力衰竭、休克,伴合并症与伴随病20915 619 16 609206 966990 ET11慢性气道阻塞病,伴重要合并症与伴随病20622 176 23 421256 4081 245 FQ13有创性心脏检查操作,伴重要合并症或合并症与伴随病19816 838 14 153-531 679-2 685 GU15食管炎、肠胃炎,不伴合并症与伴随病19411 178 8 479-523 582-2 699 ES15呼吸系统感染/炎症,不伴合并症与伴随病17911 431 1 2167131 796736 FU33心律失常及传导障碍,伴合并症与伴随病15913 472 10 119-533 199-3 353 IU23腰背疾患,伴合并症与伴随病14311 686 12 954181 2851 268
本文分析的三甲中医医院虽不在模拟运行的36家医院内,但该院领导积极响应原国家卫计委发布的《医疗质量管理办法》[4]中应用新的管理工具开展医疗质量管理与自我评价的要求,积极改进医疗管理,为更好地适应付费制度改革做好准备工作。
1 资料与方法
1.1 资料来源
本文数据来源于该院病案首页系统和北京地区住院医疗服务绩效评价平台。分析数据为北京市某三甲中医医院2018年全年出院病例病案首页数据。病案首页上报数据可由该院病案首页系统导出;DRG入组情况由北京地区住院医疗服务绩效评价平台下载。
1.2 分析方法
以北京市《关于开展按疾病诊断相关分组收付费通知(京发改〔2018〕2615)》附件公布的312组DRG病组及价格为试行病组价格,计算2018年该院出院患者病案首页住院总费用与试行病组价格差额。若试行病组价格高于病例住院总费用,则认为改革后该病例收入增加;反之则认为改革后该病例收入减少。本研究从全院、病组两个维度对收入差额汇总,分析“付费方式变化”对医院整体住院收入的影响,以及收入增减较大的病组的优势和问题。需要注意的是,本研究不考虑付费制度变化带来的医疗行为变化及医耗联动改革带来的服务项目价格的变化,仅保留付费方式变化一个因素,对测算涉及的病例进行收入模拟测算。由于测算未考虑上述变化因素,收入的测算属于静态的病组平移测算,其收入结果不代表对未来收入的预测,仅用于发现“付费方式变化”这一因素对住院收入的影响,以及对不同病组的差异性影响。其意义在于通过测算结果发现医院存在的管理问题。
2 分析结果
2.1 收入增减总体情况
2018年,该院出院病例数24 709,DRG入组数24 631,共涵盖501组DRG。在模拟运行的312个病组中,该院2018年出院患者涉及136个病组,占试行病组总数的43.59%。试行入组病例11 952例,占病例总数的48.52%。将全院病例按病组汇总,该院136组中80组收入增长,56组收入减少(表1)。
2.2 主要病组
将全院病例按照病组汇总,按出院病例数排名,排名前20位的病组及出院人次、例均费用、收入增减情况见表2。前20病组病例总数占总试行入组病例数的74%,占出院总数35.8%,可代表该院主要的诊疗疾病。主要病组为呼吸系统疾病、糖尿病、脑缺血性疾病、心脏疾病、肾病、关节病。前20病组中12组收入增长,8组收入减少,总收入增长110.7万元。其中呼吸系统疾病、脑缺血性疾病、肾病、心脏病为收入增长病组;糖尿病、关节病为收入减少病组。下面对收入增长和收入减少病组展开分析。
2.3 收入增长的病组分析
在收入增长的80组中,收入增长最多的病组为AH19气管切开伴呼吸机支持≥96小时或ECMO,增长额384.7万元。该组例均费用57 679元,试行病组价格143 177元,例均收入增长85 498.4元,例均增长排名第1。2018年共有45例本组病例,均为ICU科出院。然而,通过查看AH19组病例数据发现,45例病例中存在38例7日内再入院,占总病例数84%。若将组内7日内再入院患者费用进行合并,例均费用上升为391 649元,例均收入减少248 472元。通过与病案、绩效部门的沟通了解到,由于绩效考核时只考虑患者出院科室,转经ICU科室的病例则不会计入ICU科工作量,ICU科室只能通过患者的原地周转进行弥补,同时ICU会承担一部分特殊的高危长期住院患者,如果不进行周转则对科室考核造成较大负担,因此产生了上述数据结果。
表3 收入增长额排名前3名的病组

DRGDRGs组中文名称病例数例均费用(元)病组价格(元)例均增减(元)总增减(元)7日内再入院率调整后总增减(元)AH19气管切开伴呼吸机支持≥96小时或ECMO455767914317785498384742684.4%-1490831 ES13呼吸系统感染/炎症,伴合并症与伴随病11171808721387330036859598.0%1329628BR21脑缺血性疾病,伴重要合并症与伴随病6452160125230362923408169.1%1333748
表4 收入减少额排名前3名的病组
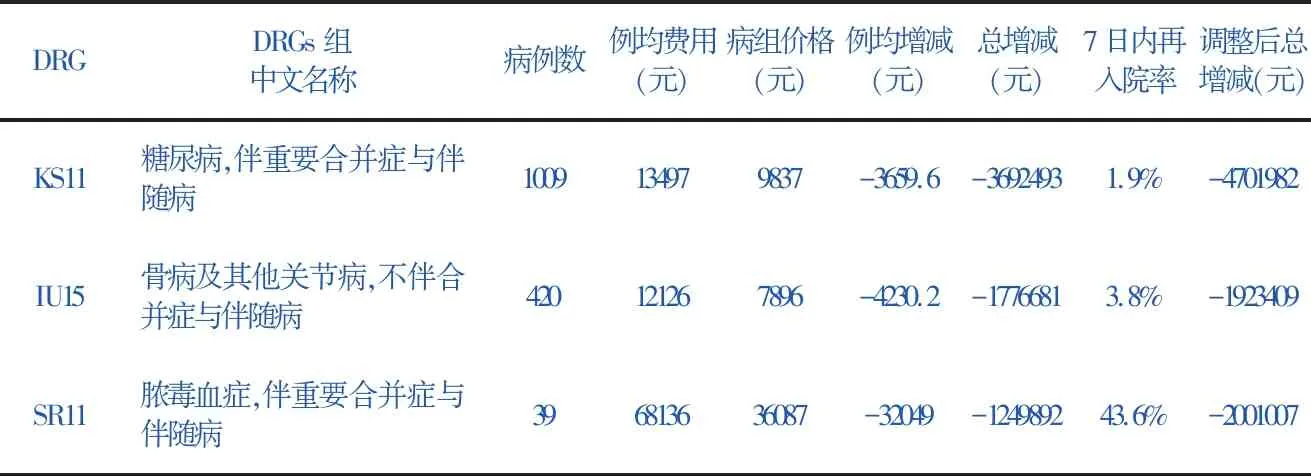
DRGDRGs组中文名称病例数例均费用(元)病组价格(元)例均增减(元)总增减(元)7日内再入院率调整后总增减(元)KS11糖尿病,伴重要合并症与伴随病1009134979837-3659.6-36924931.9%-4701982 IU15骨病及其他关节病,不伴合并症与伴随病420121267896-4230.2-17766813.8%-1923409 SR11脓毒血症,伴重要合并症与伴随病396813636087-32049-124989243.6%-2001007
以收入增长额排序,位居第2的病组是ES13呼吸系统感染/炎症,伴合并症与伴随病,病例数1 117例,例均费用18 087元,试行病组价格21 387元,例均收入增长3 299.9元。涉及出院科室主要有肺病科、综合内科、血液科、老年病科。肺病科该组出院人数多,例均费用低,拉低了本病组全院的平均费用,充分体现了治疗专科疾病的效率优势。综合内科、血液科均费明显高于试行病组价格,通过与北京市住院绩效评价平台上发布的全市水平数据对比发现,血液科费用主要高在药品类费用。综合内科医疗、管理、护理、药耗、医技五大类费用均高出市平均水平。
以收入增长额排序,位居第3的病组是BR21脑缺血性疾病,伴重要合并症与伴随病,病例数645例,例均费用21 601元,试行病组价格25 230元,例均收入增长3 629.2元。涉及出院科室主要为脑病科、老年病科、综合内科。脑病科治疗本组病例最多,均费低于试行病组均价4 029元,专科治疗的服务效率优势较为明显。本病组各项数据指标均在合理范围内,脑缺血病组为该院医疗质量较高、服务效率高的优势病组之一。
2.4 收入减少的病组分析
在收入减少的56组中,收入减少额最多的病组为KS11糖尿病,伴重要合并症与伴随病,例均收入减少3 659.6元,涉及主要科室为内分泌科、老年病科、综合内科。3个科室的均费均高于病组价格,内分泌科例均高出病组价2 159.8元;老年病、综合内科治疗病例数少,但例均高出病组价一万余元,拉高了本组均费。通过与市均费用分类对比发现,内分泌科医技费用高于市均水平,老年病科、综合内科在五大类费用上均高于市均水平,药品类、医技类费用尤为突出。
收入减少额位列第2的病组IU15骨病及其他关节病,不伴合并症与伴随病,涉及的科室主要有风湿科、骨伤科、老年病。骨伤科均费与病组价格相近,略微高出483元,风湿科例均收入减少4 551.5,老年病科例均收入减少9 210元。骨科、老年病治疗主要诊断为重度骨质疏松、重度骨关节病、骨质疏松伴病理性骨折,风湿科主要诊断集中在原发性痛风、骨性关节病;患者的住院时长也有明显差异,骨科平均为6天,风湿科为11天,老年病科为13天。与市均费用分类对比,骨科药品费用稍高,风湿科医技费用高于全市平均水平,老年病科药品、医技费用均高于全市平均水平。
收入减少额位居第3的病组SR11脓毒血症,伴重要合并症与伴随病,涉及主要科室为血液科、ICU科。血液科例均收入减少36 734元,ICU例均收入减少49 000元,该病组虽然入组病例数不多(血液科15例,ICU科12例),但例均收入减少较多。基于病例数据观察发现,ICU科12例病例中7例手术操作中包含呼吸机通气/肾脏替代治疗CRRT,日均费用消耗较高,且平均住院日较市平均水平长3天,费用相应增高。血液科平均住院日21天,费用主要高出在药品费用,药占比78%,高出市均药占比(41%)37个百分点。
3 讨论与分析
数据模拟分析结果显示,该院施行DRG收付费后试行病组收入与目前收入水平基本持平,科室在治疗本专业范围内病组时,时间、费用上比跨科治疗的病例有明显的优势,因此应鼓励科室专病专治,可参照国家质控中心发布的专科DRG组范围,结合医院具体情况,制定本专业病例数占比指标,引导科室大力发展本科室专长。收入减少的病组次均费用较高,一方面由于中医以整体观念为指导思想,治疗方式通常不是一病一治,而是将人体作为一个整体,在一次住院中治疗属同一症候的多个疾病;另一方面,住院天数较长,药品、检查、医技费用占比高,存在明显的资源节约空间,管理上可以要求科室,加强临床路径管理,缩短住院天数,合理控制药品使用和检查次数,重点考核时间、费用消耗指数,以促进科室提升工作效率。对于个别科室存在诊断及编码质量问题,该院应针对性地加强医生及编码员培训,对医生和编码员分别设定相应的考核指标,以保证首页数据的真实性与准确性。数据分析过程中还发现个别科室存在周转情况,在DRG付费后,预期将对周转病例合并付费,建议提前调整目前的考核指标,合并计算周转病例,同时兼顾转经科室工作量,实现针对科室的精细化管理。
在我国现行医疗改革的形势下,付费方式的改革势在必行,中医医院对于新的付费方式既有期待又有担忧,新的付费制度对引导医疗资源合理配置、控制医疗费用的不合理增长具有重要意义,但是中医医院的医疗模式主要是中西医结合治疗,患者慢病多,年龄偏大,合并症与伴随病较多,治疗整体上时间、费用消耗较高,DRG收付费将会对中医医院提出较大挑战。同时中医医院资源消耗较多的另外一个原因在于自身竞争力的不足,科室在提高工作效率方面缺乏充足的内生动力,付费方式的变化将会从根本上改变这种状况,促使科室和医生改变医疗行为,尽快适应新的付费制度,更好地为患者服务。

