甲状腺结节超声随访研究
兰 玲 陶文伟 陈 涛 刘宝岳 宫丽华 曲 宁 王 楠 邓 微 陈海翎 霍丽丽 柏 楠
甲状腺结节是内分泌系统最常见的疾病,其发生率逐年上升,超声检查凭借动态实时、无辐射、价格低廉等优势,已成为评估甲状腺结节首选的影像学方法[1]。而目前借助高分辨率超声甲状腺结节在人群中的检出率高达20%~76%[2]。随着医疗条件的改善和健康意识的提高,越来越多的患者通过常规体检发现甲状腺结节。虽然甲状腺结节高发,但其中恶性肿瘤仅占7%~15%[2]。因此对甲状腺结节的诊疗应避免忽视漏诊和过度医疗两个极端,亟需制定相应的诊疗及随访规范,避免不必要的手术导致的医疗伤害及医疗浪费。甲状腺结节治疗取决于其良恶性,但临床上良恶性的评估仍然存在困难,即使经细针穿刺抽吸活检(FNAB)确认良性、或超声评估为非可疑的结节,在后续发展过程中仍存在恶变的风险。因此,对于这类患者,最佳的处理方式即密切的随访监测,但具体的监测方法及频度仍缺乏共识。因此,积极开展此类长期超声随访研究,动态观察甲状腺结节发展趋势,对于及早发现其恶变转归、及早进行积极处理显得十分必要。本研究采用高分辨率超声,对2017年1月~2019年12月在笔者医院门诊就诊的结节患者进行筛查,超声随访,必要时给予FNAB检查、手术治疗及术后超声随访。通过观察患者症状、体征及彩超变化,了解甲状腺结节发展规律及超声随访的有效性,以期有助于规范甲状腺结节的评估、随访,提高甲状腺结节的综合诊治水平。
对象与方法
1.研究对象:选取2017年1月~2019年12月因体检发现甲状腺结节来笔者医院门诊就诊复查彩色超声的974例患者,根据纳入标准和排除标准,筛选出283例可长期随访的甲状腺结节患者资料,其中,男性113例,女性170例,患者年龄18~76岁,平均年龄41.6±10.2岁。纳入标准: 2017年或以前进行高分辨率超声提示有甲状腺结节;2017~2019年连续3年每年均在笔者医院复查甲状腺彩色超声,且超声检查资料均齐全。排除标准:2017年以前已确诊严重甲亢、甲减或甲状腺癌的患者;2017年以前有甲状腺手术史的患者:2017年以后新诊断的甲状腺结节:出现超声检查结果遗失、不全的患者。结合《2018年超声引导下甲状腺结节细针穿刺活检专家共识及操作指南》[3]对其中具有穿刺适应征及超声可疑征象的23例患者行甲状腺细针穿刺,之后根据细胞病理制定进一步治疗方案。根据2015年美国甲状腺协会(ATA)指南[2],对Bethesda分级为Ⅳ~Ⅵ的18例患者建议行手术,所有患者均签署知情同意书。
2.方法:超声科专业医师对所有研究对象用Phlips IU22彩色多普勒超声检测仪检查甲状腺情况,探头频率5~13MHz。收集研究人群基本信息及高分辨率超声检查相关资料,包括姓名、性别、年龄、结节大小(最大长径)、分布、质地、回声、形态(纵横比)、钙化及边界情况等。
3.统计学方法:采用SPSS 13.0统计学软件对数据进行统计分析,率或构成比的比较采用χ2检验,以P< 0.05为差异有统计学意义。
结 果
1.甲状腺结节人群基本特征:男性113例,患者年龄18~73岁,平均年龄42.5±11.1岁;女性170例,患者年龄23~76岁,平均年龄39.4±9.2岁;男女性别比例约为1∶1.5。按年龄分组可见,随着年龄的增加,结节数目增多(表1)。
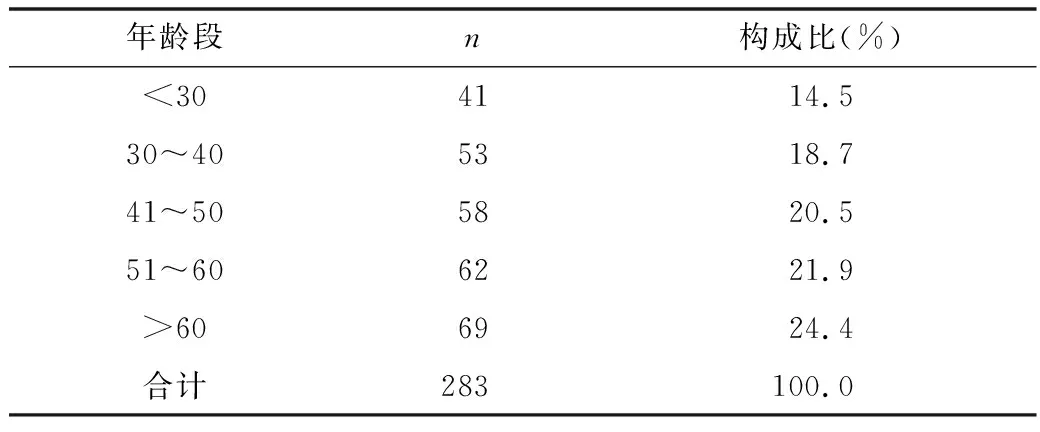
表1 283例甲状腺结节患者各年龄组构成比
2.甲状腺结节单发或多发情况:2017年,以单结节为主,单结节患者161例(56.9%),多发结节122例(占43.1%),到2018年和2019年,单结节患者中分别有40例(14.1%)和24例(8.5%)出现新增结节,结节数量呈现逐年增多趋势(表2);多发结节所占比例逐年增加,单结节比例下降(P<0.05)。

表2 283例甲状腺结节单发或多发情况[n(%)]
3.甲状腺结节分布情况:2017~2019年甲状腺结节双叶分布比较差异无统计学意义(P>0.05),且多发结节的分布始终以双叶为主(74.0%~89.3%),统计学分析显示,3年间甲状腺结节的分布构成比较差异无统计学意义(P>0.05,表3)。
4.甲状腺结节直径情况: 结节直径2~54mm,将直径<10mm定义为小结节,10~20mm为中结节,>20mm为大结节,以2017年单结节或多发结节中最大结节的直径为基准,比较3年间同一结节的大小变化,发现随着年龄的增加,甲状腺结节直径出现逐渐增大的趋势,50岁及以上年龄组甲状腺结节的平均直径明显大于50岁以下年龄组,并且各组间结节的平均直径均逐年增多(P均<0.05,表4);虽然最大结节直径在10~20mm的中结节例数有所增加,但仍以直径<10mm的小结节为主。统计分析显示,3年间甲状腺结节直径构成比较差异无统计学意义(P>0.05,表5)。

表3 283例甲状腺结节分布情况[n(%)]

表4 283例甲状腺结节平均直径按年龄分组情况
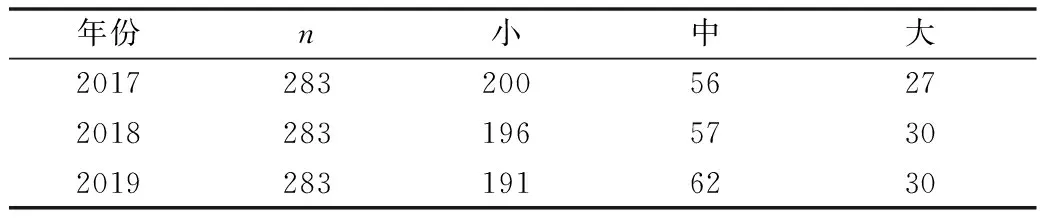
表5 283例甲状腺结节按直径分布情况
5.甲状腺结节钙化、形态及边界情况:3年间甲状腺结节钙化或形态不规则的例数有所增加,2019年较之2017年有5例新发微小钙化的结节,4例新发形态不规则结节,1例新发纵横比>1;另外有9例结节自2017年起3年期间均存在微小钙化、形态不规则或纵横比大于1的可疑超声征象;3年间甲状腺结节的边界情况比较差异无统计学意义(P>0.05,表6)。

表6 283例甲状腺结节形态、纵横比、边界、钙化情况
6.甲状腺结节回声或质地情况:以单发或多发结节中直径最大结节的回声为基准,2017年时,低回声实性甲状腺结节占大多数,但比例逐年下降(P<0.05),无回声囊性结节的比例下降(P<0.01),而混合回声的囊实性结节比例略有增加;部分囊性无回声甲状腺结节转变为囊实混合性、实性低回声或等回声。3年间甲状腺结节的回声或质地构成差异均有统计学意义(P<0.05,表7)。
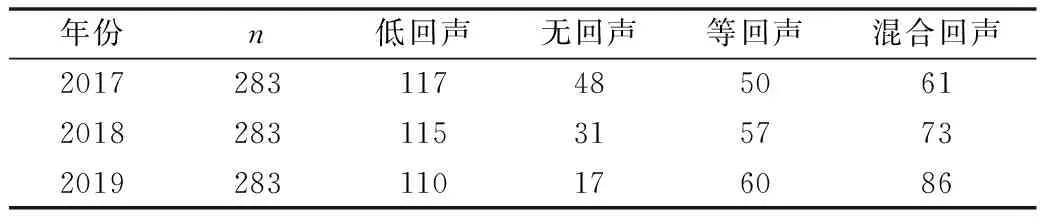
表7 283例甲状腺结节回声情况
7.甲状腺穿刺、手术及术后随访情况:2017~2019年间,共发现4例患者甲状腺结节体积逐渐增大并出现压迫症状(4/283),10例患者新发超声可疑恶性征象,9例结节自2017年起即存在包括微小钙化、形态不规则或纵横比大于1在内的可疑恶性征象。对随访过程中具有结节增长迅速,伴有实性低回声、微小钙化、形态不规则、纵横比>1等可疑恶性特征的23例患者进行了US-FNAB(23/283),病理结果采用甲状腺细胞病理学Bethesda系统报告,分别发现Ⅱ级(良性病变)1例,Ⅲ(意义不明的非典型性病变)级4例,Ⅳ级(滤泡性肿瘤或可疑滤泡性肿瘤)3例,Ⅴ级(可疑恶性肿瘤)6例,Ⅵ级(恶性肿瘤)9例。Ⅳ~Ⅵ级18例患者,结节最大54mm×47mm×35mm,最小5mm×6mm×6mm,其中,男性7例,女性11例,患者年龄26~57(37.2±11.0)岁,其中3例因结节偏小(长径<1cm),患者要求暂缓手术,接受保守治疗方案(active surveillance, AS;AS原则:每6个月复查彩色超声,一旦肿瘤长径增长>3cm或可疑颈部淋巴结转移则立即行手术切除)予以密切随访[4];另外15例患者接受手术,术后病理均提示PTC,其中8例存在转移性淋巴结。对所有细针穿刺及手术切除的患者每2~3个月随访1次,均未发现任何远处转移征象。
讨 论
近年来国内外文献报道的甲状腺结节发生率均呈逐年增加趋势,究其原因主要考虑与高分辨率超声的应用及常规体检的普及密切相关[5]。同时,甲状腺癌的发病情况亦是如此[2,6~8]。值得注意的是,虽然甲状腺癌的发生率显著增加,但相关病死率却保持稳定。国际肿瘤学界将这种现象称之为恶性肿瘤的“过度诊断”。因此,甲状腺癌发生率的增加主要源于对甲状腺癌的过度筛查和过度诊断。本研究中283例结节患者随访3年期间,仅23例结节生长方式及超声存在可疑征象,甲穿病理后仅18例可疑恶性结节诊出,发生率仅6%(18/283),因此,对于甲状腺结节的发生及癌变不应过度恐慌。
目前,超声检查仍是诊断甲状腺恶性肿瘤的首选方法[9, 10]。本研究超声随访后发现,甲状腺结节呈现逐年增多增大的趋势,这与国内外的研究相一致,但仍以直径<10mm的小结节为主[2]。笔者还发现,甲状腺多发结节多呈双叶分布,且囊性结节可发展为囊实混合性或实性。如果患者的结节内部成分变化,通常情况下为良性,虽然甲状腺癌也会有液化、出血等发生,但是在临床并不常见[11, 12]。根据2015年ATA指南,实性低回声、微钙化、纵横比>1、边缘不规则等超声征象和结节迅速生长是结节恶性的指征或预测因素,有必要积极进行FNAB给予排除[2,13,14]。因此,甲状腺良恶性结节能在随访超声检查中显示生长变化情况,得到有效鉴别,即与恶性结节比较,良性结节更易有直径、内部成分变化出现,而与良性结节比较,恶性结节更易有微钙化、形态不规则及纵横比>1等征象的出现。
超声已成为目前甲状腺结节随访的首选方法,但其具体的随访频度及时间间隔尚缺乏共识。US-FNAB因具有操作方便、安全、微创的特点,被视为甲状腺结节筛查的金标准,其特异性、敏感度均高达88%以上[15]。本研究结果提示,甲状腺结节在不断发展变化,存在恶变的风险,即便确诊为良性的结节,也应长期进行超声动态随访观察,特别是对于增长过快且伴有压迫症状、纵横比>1、微小钙化或实性低回声等特征的结节,应密切监测其发展变化,关注其转归,必要时进行超声引导下FNAB,可及早诊断及处理恶性结节,不易漏诊和误诊。
本研究中283例结节超声随访患者,3年间仅23例出现包括迅速增长伴压迫症状,超声显示形态不规则、点状钙化及纵横比>1等在内的恶性征象,其中新发的微小钙化仅5例,形态不规则4例,纵横比>1仅1例,提示结节恶性进展并不显著。穿刺的23例中有18例显示可疑恶变,发生率不及10%,接受手术的15例术后病理均为PTC,为文献报道中最常见、预后较好的病理类型。因此,结合2015年ATA指南[2]及本研究的随访结果提出建议,即初次检出甲状腺结节的患者应定期随访,超声高度可疑结节建议6个月内重复超声,而对超声低至中度可疑结节,建议12个月内重复超声;对已行FNAB检查,病理提示良性,但超声显示高度可疑结节,建议6~12个月内重复超声检查或超声引导下FNAB,而病理良性,但超声低度至中度可疑结节,建议12个月时重复超声检查,除非超声显示增长(至少有2条径线增加超过20%且≥2mm或体积增大>50%)或发生新可疑超声征象,重复FNAB或重复超声检查继续观察,继续增长者重复FNAB;对已行FNAB检查,病理提示恶性的结节则按指南行手术治疗。本研究随访时间有限,后续研究会通过进一步延长随访时间,增加随访证据的统计效能和临床指导力度,为甲状腺结节良恶性评估和随访提供更多、更完备的资料。

