冠状动脉支架植入术后患者氯吡格雷反应性和糖耐量异常的相关性
李耕慧 朱贵家 刘庶珠 郭红艳
(1齐齐哈尔市第一医院干部病房,黑龙江 齐齐哈尔 161000;2黑龙江省医院心内科;3齐齐哈尔医学院生物化学教研室)
全球2型糖尿病的发生率逐年增加〔1〕。更重要的是,糖耐量异常(IGT)患者较糖耐量正常(NGT)患者出现心血管事件发生率增加,比如心血管死亡和全因死亡率〔2〕。由于血小板反应性的增加和抗血小板药物药效学的受损,导致糖尿病患者心血管事件的增加〔3,4〕。重要的是口服氯吡格雷的糖尿病患者抗血小板治疗后血小板高反应性增高,这可能是导致动脉粥样硬化加速进展的原因〔5〕。但是IGT患者口服抗血小板药物反应性不佳的原因仍需要探索。值得注意的是,40%冠心病患者都有IGT。然而,临床中研究餐后血糖和血小板反应性的甚少。既往研究表明改善胰岛素抵抗(IR)而非降低血糖,可以改善临床预后。此外,药效动力学研究表明IGT和IR患者血小板高反应性较NGT明显增强〔6〕。但是IR和IGT对血小板反应性的微小差别及糖负荷血小板活性如何改变仍不明确。本研究旨在探讨冠心病患者IGT、空腹血糖水平的变化和IR对氯吡格雷PD的影响。
1 资料与方法
1.1一般资料 研究对象为齐齐哈尔市第一医院2014年门诊收入的患者。入选标准:①年龄>18岁;②非糖尿病患者;③具有行口服葡萄糖耐量试验(OGTT)的能力;④行经皮冠状动脉介入(PCI)治疗支架植入术;⑤口服标准双重抗血小板治疗阿司匹林(100 mg/d,拜耳医药有限公司 中国北京,批号J20130078)和氯吡格雷〔75 mg/d,赛诺菲(杭州)制药有限公司,批号J20080090〕治疗至少30 d。排除标准:①糖尿病患者;②出血倾向患者;③伴随或近期(30 d内)使用口服抗凝药物,如西洛他唑或潘生丁;④血小板计数<100×1012/L;⑤6个月内出现胃肠道出血;⑥1个月内出现急性冠状动脉综合征;⑦3个月内出现脑血管事件;⑧活动性出血或血流动力学不稳定;⑨恶性肿瘤;⑩血肌酐>176.8 μmol/L;血清谷丙转氨酶(ALT)大于正常上限的2.5倍。入选研究对象进行口服75 g无水葡萄糖进行OGTT,以确定IGT状态。入选研究对象共77例患者,因5例患者OGTT诊断为排除糖尿病,7例患者因采血样本溶血无法完成OGTT检验排除,剩余65例确定为最终研究对象。其中IGT为30例,NGT为35例。两组基线资料差异无统计学意义(P>0.05),见表1。

表1 两组基线特征比较〔n(%)〕
1.2静脉采血及药效动力学检测 在3个时间点用21号针头的肘前静脉血样收集:(1)基础值状态;(2)葡萄糖负荷后1 h;(3)葡萄糖负荷后2 h。早晨口服维持剂量氯吡格雷后18~24 h后采基础值血,以便确定血小板反应性处于低谷水平。为避免自发的血小板活化,开始的2~4 ml血液丢弃,样品采血后1 h内进行处理。药效学(PD)检测是在3个时间点进行:基础值、1和2 h葡萄糖负荷,利用透光率集合度检测方法,其根据标准方法如先前所描述简言之,将血液收集在3.8%柠檬酸钠管进行。血小板聚集采用浊度透光率血小板聚集仪进行检测(MCM HEMA TRACER313M,MC Medical Inc公司,东京,日本)。血小板激动剂包括5、20 μmol/L的二磷酸腺苷(ADP)(MC Medical Inc公司,东京,日本)。富血小板血浆(PRP)是通过柠檬酸化的血液以800 r/min,离心10 min后的上清液,并保持在37℃以备使用。通过二次离心以3 000 r/min,分离15 min得到乏血小板血浆,离心机采用KDC-40低速离心机(安徽中科中佳科学仪器有限公司,R=12.4 cm)。最后,每次测量将富血小板血浆透光率调整为0%和乏血小板血浆透光率调整为100%。记录7 min曲线和检测的最大血小板聚集(MPA)。血小板高反应性定义应用光学比浊法以10 μmol/L ADP为诱导剂测定血小板聚集的最大值≥55%。
1.3相关定义 参照美国糖尿病协会标准,所有入选研究对象口服75 g无水葡萄糖进行OGTT。血浆葡萄糖和胰岛素在需要的时间点进行检测。NGT定义为空腹血糖(FPG)6.1 mmol/L和餐后2 h血糖(2 h PG)<7 mmol/L。IGT定义为2 h PG>7 mmol/L。糖尿病定义为FPG>7 mmol/L或者2 h PG>11 mmol/L〔9〕。稳态模型评估IR指数(HOMA-IR)评估IR指标,HOMA-IR:空腹胰岛素(MU/L)×FPG(mmol/L)/22.5。
1.4研究终点和抽样数量计算 该研究的主要终点是比较ADP刺激物为20 μmol/L时NGT和IGT患者MPA的基础值。2型糖尿病患者血小板功能值的估计是基于既往研究的数据。其他终点包括每个时间点IGT和NGT患者的血小板高反应性和ADP刺激物为5 μmol/L时的MPA。该研究也评估了在糖耐量后血浆葡萄糖和胰岛素水平的改变对药效动力学的影响。

2 结 果
2.1两组实验室检查、药物治疗基线特征及OGTT结果比较 根据HOMA-IR,13例(20%)患者合并IR。两组实验室检查、药物治疗基线特征除HbA1c外,其余指标差异均无统计学意义(P>0.05),见表2,3。两组血浆葡萄糖、IRI基础值、2 h糖耐量、HOMA-IR差异有统计学意义(P<0.05,P<0.01),见表4。

表2 入选对象实验室检查基线特征

表3 两组药物治疗基线特征比较〔n(%)〕

表4 两组OGTT结果比较
2.2药效动力学根据IGT状态而发生改变 ADP刺激物为20 μmol/L时比较每个时间点的MPA,IGT组明显高于NGT组(P<0.05,P<0.01),见表5。ADP刺激物为5 μmol/L时虽然没有统计学意义,但仍表现出同样的趋势,见表6。
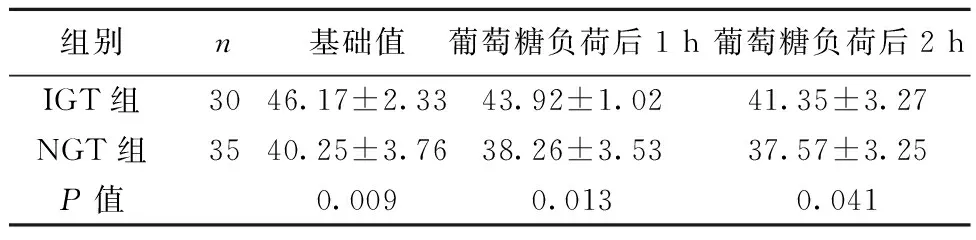
表5 两组各时间点MPA比较(%,ADP=20 μmol/L)
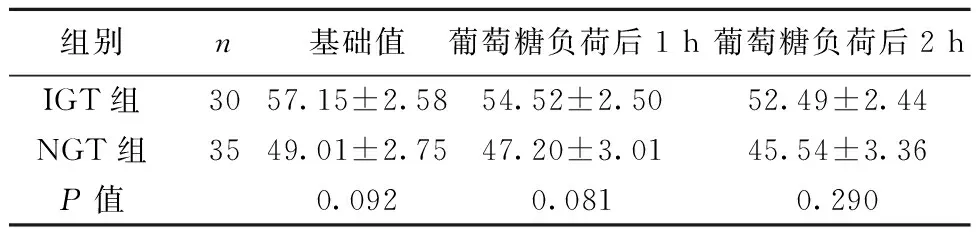
表6 两组各时间点MPA比较(%,ADP=5 μmol/L)
非校正总体分析显示ADP 刺激物为20 μmol/L和5 μmol/L比较,评估血小板活性具有显著差异(P=0.015),然而校正后基础值作为变量无明显统计学差异(ADP 20 μmol/L:P=0.81,ADP 5 μmol/L:P= 0.862)。葡萄糖负荷后,从基础值至2 h IGT和NGT患者的MPA明显减少,ADP刺激物为5 μmol/L和20 μmol/L时,从基础值至2 h IGT和NGT患者的MPA依然明显减少(P<0.01)。整个人群中血小板高反应性出现人数为21例(32%)。IGT组各时间点血小板高反应性发生率明显高于NGT组(P<0.05,P<0.01),见表7。

表7 两组各时间点血小板高反应性发生率比较(%)
2.3临床患者特征单变量分析表明只有IGT状态和血小板高反应性有相关性 Logistic回归分析显示IGT状态是血小板高反应性的强烈预测因素,见表8。随着糖耐量时间延长,IR患者血小板高反应性发生率增加,非IR患者血小板高反应性患者减少,2 h时两组血小板高反应性发生率差异有统计学意义(基础值30.0%与32.7%,P=1.0;1 h 38.5%与21.2%,P=0.27;2 h 53.8%与19.2 %,P=0.03)。随着糖耐量时间延长,根据IR的状态血小板活性发生变化,特别的是,ADP刺激物为20 μmol/L时,IR患者的MPA随着时间推移保持不变(P=0.53),而非IR患者MPA明显减少(P<0.001),2 h时两组MPA差异有统计学意义(P<0.05),见表9。ADP刺激物为5 μmol/L时IR患者MPA随着时间推移变化不明显(P>0.05),非IR患者MPA明显减少(P<0.001),且两组各时间点MPA差异均有统计学意义(均P<0.05),见表10。根据IR的状态评估血小板活性发现,IR组中血小板活性表现出增强的趋势(ADP 20 μmol/L:P=0.06,ADP 5 μmol/L:P=0.07,校正基础值;ADP 20 μmol/L:P=0.002,ADP 5 μmol/L:P=0.02)。

表8 血小板聚集多因素回归分析

表9 IR与非IR患者各时间点MPA比较(%,ADP=20 μmol/L)

表10 IR与非IR患者各时间点MPA比较(%,ADP=5 μmol/L)
3 讨 论
Lundström等〔6〕研究表明在轻微缺血性脑卒中或(TIA)患者中,IGT和IR是氯吡格雷反应性降低的预测因素。本研究结果与其相似,但是根据血小板高反应性状态只对IGT的比率进行评估,OGTT后血小板活性并没有明确阐述。本试验通过OGTT连续观察评估了血小板反应性。本研究表明口服阿司匹林和氯吡格雷的IGT患者血小板活性和血小板高反应性的发生率较NGT患者明显增高。
OGTT后只有非IR患者中血小板活性降低,IR患者中血小板活性未见明显改变。多种机制可以导致糖尿病患者血小板功能异常和对抗血小板治疗效果损害。一些机制在IGT患者中也会表现。高血糖可以通过增加渗透压来增加血小板活性,最近研究表明,餐前胰岛素治疗对餐后血小板活性的影响高于餐后高血糖对其带来的影响且糖耐量并没有增加血小板活性〔7〕。胰岛素会对血小板激动剂产生拮抗,比如胶原蛋白、ADP、肾上腺素和血小板活化因子等。非IR患者血小板活性降低,可能是与糖耐量后血浆胰岛素水平增加有关。Spectre等〔8〕研究发现胰岛素抑制血小板的活性,健康受试者中,干预P2Y12途径中G蛋白α亚基,减少cAMP的抑制作用,通过蛋白激酶A抑制血小板活性,但是血小板活性的丧失会导致胰岛素P2Y12信号的上调。该研究表明糖耐量后根据IR的状态血小板活性受到抑制,导致氯吡格雷介导的P2Y12受体受到抑制。这些发现可能解释为什么IGT会增加心血管事件的发生率。
除了IGT状态,IR也是影响血小板反应性的重要因素,尤其是在葡萄糖负荷时。基于这些机制,胰岛素增敏剂如二甲双胍和吡格列酮可以增加血小板P2Y12水平,诱导减少氯吡格雷的抑制作用。有研究〔9〕已经评估了胰岛素增敏剂对血小板反应性标志物的影响,在2型糖尿病的动物模型中,吡格列酮可以减少可溶性P-选择素和P-选择素的血小板表达。虽然对糖尿病患者的研究未能显示调制胰岛素增敏剂对血小板功能的影响,但它可能提高氯吡格雷介导的P2Y12抑制作用。该研究表明,IGT患者可能有早期的血小板IR。该研究结果可以解释为什么二甲双胍和磺脲类药物治疗相比,其通过增加胰岛素敏感性降低心血管疾病死亡率。
本研究的局限性:①该研究并没有考虑其他导致氯吡格雷变异的因素,如CYP2C19基因多态性;②有几种不同的测定法来评估血小板功能,但是,该研究只用仍然被认为是“黄金标准”来评估血小板聚集的脂磷壁酸(LTA);③多因素分析IGT状态可信区间非常广泛,并且与血小板高反应性相关,如BMI和肌酐,在该项研究中没有得到很好体现。所以尚需要大规模研究进步证实,以便指导临床治疗,使患者最大获益。本研究表明IGT患者存在血小板反应性增强与IR有关。

