急性脑梗死患者1年预后不良的相关危险因素分析
徐丽华,冀瑞俊,高素颖,于 凯,杨红娜,何 艳,耿 颂
(任丘康济新图医院 神经内科, 河北 任丘 062550)
随着社会的快速发展,生活水平的不断提高,急性脑梗死在我国的发病率呈逐年上升趋势。急性脑梗死患者死亡率、致残率、复发率均较高。世界卫生组织数据显示,脑卒中位居全球疾病负担的前6位[1]。数据显示,脑卒中患者1年病死率为28%, 3年病死率为33%[2]。因此,积极探寻影响急性脑梗死患者预后的相关危险因素,及时发现,早期干预,减少不良预后存在重大意义。因不同地区、种族等因素,各国各地所得结论存在差异。本研究基于任丘地区缺血性卒中急性期干预、二级预防相关登记研究数据库平台,探寻任丘地区急性脑梗死患者1年不良预后的相关危险因素,为本地区脑梗死患者不良预后的干预,提供依据。
1 资料与方法
1.1病例选择 利用任丘康济新图医院缺血性卒中急性期干预、二级预防相关登记研究数据库平台。统一按照《中国急性缺血性脑卒中诊治指南2014》修订的诊断标准[3], 收集2014年1月20日至2017年12月30日的急性脑梗死患者3 755例,并进行发病1个月、3个月、6个月、1年的随访。排除失访患者331例和发病前改良Rankin评分( mRs评分)>2分患者172例,最终纳入3 252例。其中男2 038例,中位年龄64(56,71)岁;女1 214例,中位年龄66(58,74)岁。以1年随访时mRs评分为依据分组,预后良好组(mRs评分≤2分)2 912例,预后不良组(mRs评分>2分或者死亡)340例。纳入标准:①年龄≥18岁;②发病时间至入院时间≤7天;③诊断符合世界卫生组织急性脑梗死诊断标准,并经头颅CT和(或)MRI证实。排除标准:①出血性卒中;②非脑血管事件、医源性或颅内占位等;③严重的心肝肾功能不全、恶性肿瘤等疾病;④发病前mRs评分>2分。
1.2临床资料 收集患者临床资料,包括性别、年龄、体重指数(BMI)、高血压病史、糖尿病史、高脂血症史、脑卒中史、心房颤动史、冠心病史、外周血管病史、吸烟、饮酒、颈动脉斑块形成、抗血小板药物使用史、文化程度等人口学资料、既往史,以及患者入院时心率、收缩压、舒张压等基线资料。入院24小时内采用美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS) 评分。其中,mRs评分≤2分,为预后良好; mRs评分>2分或者死亡,为预后不良。
1.3随访 以发病后确诊时间作为起点,对患者进行发病后1、3、6个月以及1年的面对面或电话随访, 时间误差不超过7天。对于拒绝接听电话不配合随访的患者、 或者3个工作日期间,每天3次电话不能联系到的患者视为失访。

2 结 果
2.1两组基线资料比较 两组性别、BMI、高血压病史、外周血管病史、心率(HR)、舒张压(DBP)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、尿素氮(BUN)、尿酸(UA)、白细胞(WBC)、活化部分凝血酶时间(APTT)、凝血酶时间(TT)比较,差异无统计学意义(P>0.05);而年龄、糖尿病史、高脂血症史、脑卒中史、心房颤动史、冠心病史、吸烟、饮酒、颈动脉斑块形成、抗血小板药物使用史、文化程度、收缩压(SBP)、空腹血糖(FPG)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、脂蛋白a(Lp-a)、肌酐(Cre)、胱抑素C(Cys-C)、凝血酶原时间(PT)、国际标准化比值(INR)、纤维蛋白原(FIB)、同型半胱氨酸(HCY)、入院24 h内NIHSS评分比较,差异有统计学意义(P<0.05)。见表1。
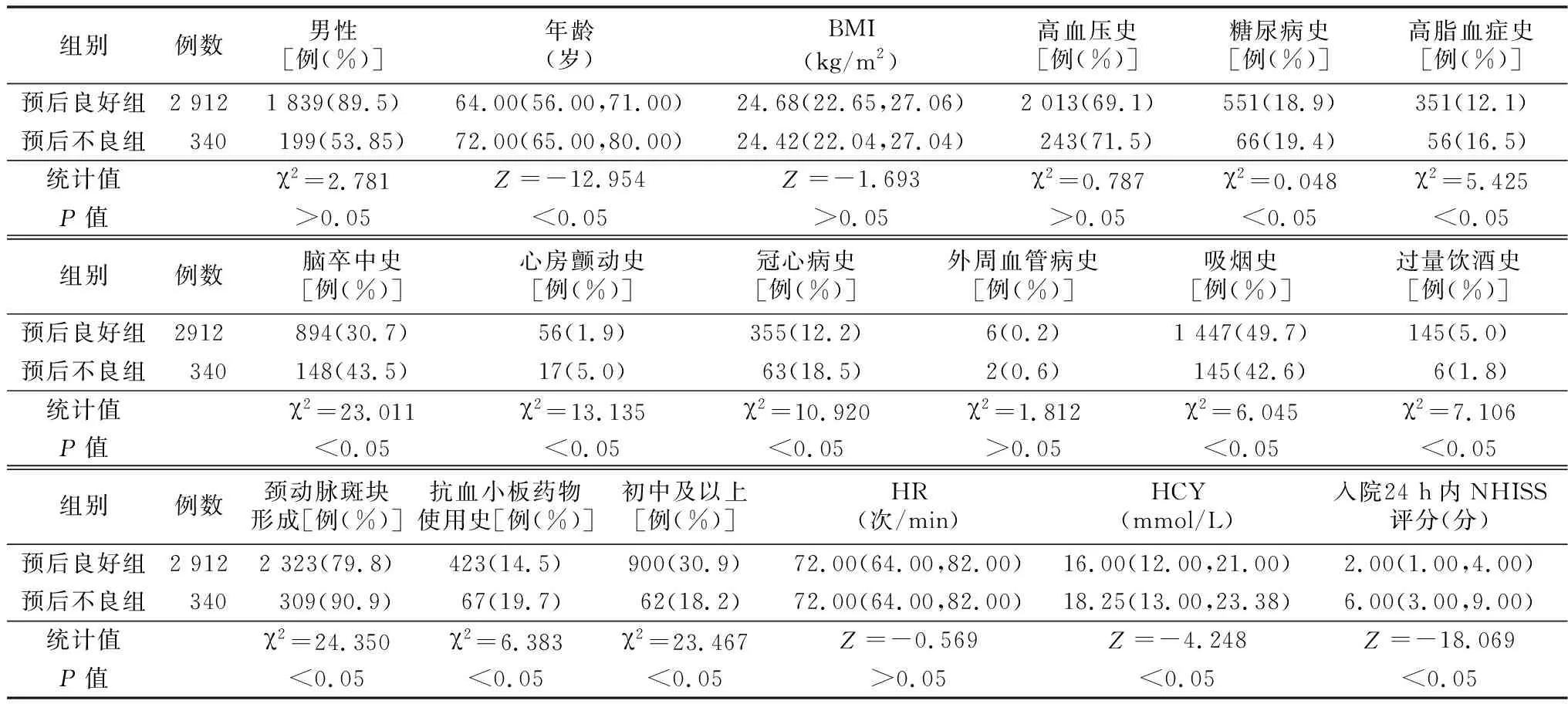
表1 两组临床资料比较

组别例数SBP(mmHg)DBP(mmHg)FPG(mmol/L)TG(mmol/L)TC(mmol/L)LDL-C(mmol/L)预后良好组2 912161.00(145.00,177.00)87.00(79.00,97.00)5.38(4.80,6.38)1.25(0.90,1.78)4.75(4.13,5.46)2.28(1.85,2.86)预后不良组340169.00(151.25,186.00)88.00(79.00,97.00)5.61(4.95,6.82)1.17(0.83,1.59)4.76(4.03,5.35)2.36(1.84,3.07)统计值Z=-5.030Z=-0.519Z=-2.669Z=-2.512Z=-0.880Z=-2.165P值<0.05>0.05<0.05<0.05>0.05>0.05组别例数HDL-C(mmol/L)Lp-a(mg/L)BUN(μmol/L)Cre(mmol/L)UA(μmol/L)Cys-C(mg/L)预后良好组2 9121.08(0.91,1.30)188.40(97.00,324.00)5.35(4.40,6.51)66.90(57.03,78.50)326.00(270.73,396.00)0.90(0.70,1.00)预后不良组3401.05(0.88,1.29)323.80(261.00,404.00)5.58(4.28,7.03)69.35(58.58,82.48)323.80(261.00,404.00)1.00(0.80,1.20)统计值Z=-1.480Z=-3.526Z=-1.887Z=-2.574Z=-0.501Z=-5.165P值<0.05<0.05>0.05<0.05>0.05<0.05组别例数WBC(×109/L)PT(sec)INRAPTT(sec)TT(sec)FIB(g/L)预后良好组2 9126.62(5.50,8.02)12.60(12.00,13.40)0.97(0.91,1.04)33.20(30.23,36.30)13.60(13.00,14.30)2.90(2.50,3.32)预后不良组3406.76(5.62,8.21)12.90(12.10,13.60)1.00(0.93,1.06)33.10(29.90,36.00)13.50(12.90,14.20)3.07(2.67,3.60)统计值Z=-1.262Z=-3.578Z=-4.550Z=-1.263Z=-1.549Z=-5.244P值>0.05<0.05<0.05>0.05>0.05<0.05
2.2急性脑梗死患者发病1年预后不良危险因素分析 以临床结局1年预后不良为自变量,以年龄、高脂血症史、脑卒中史、心房颤动史、冠心病史、吸烟、饮酒、颈动脉斑块形成、抗血小板药物使用史、SBP、TG、HDL-C、Lp-a、BUN、Cre、PT、FIB、入院24 h内NIHSS评分为因变量,多因素回归分析显示年龄、脑卒中史、SBP、Cre、FIB、入院24 h内NIHSS评分是急性脑梗死患者1年预后不良的独立危险因素(P<0.05)。见表2、表3。
表2 赋值表

表3 急性脑梗死1年预后不良多因素logistic回归分析
3 讨 论
近年来,随着我国人口阶层趋于老龄化,脑血管病已成为导致我国疾病死亡的主要原因之一。根据相关调查研究显示,急性脑梗死患病人数以每年8.7%的速度不断提升,而病死率约为30%,且多数存活者伴不同程度功能障碍,预后较差[4]。因此,急性脑梗死患者的不良预后,严重威胁人类的健康及生存质量。
本研究分析任丘地区急性脑梗死患者1年预后不良的相关危险因素,结果显示任丘地区急性脑梗死患者1年预后不良10.5%,与同样预后不良定义为mRs评分>2分或者死亡,脑卒中导致1年预后不良结局低于中国国家卒中登记研究总体残障率(22.6%)和小卒中亚组研究残障率(17.0%)[5]。本研究结果显示:年龄、脑卒中史、收缩压、肌酐、纤维蛋白原、入院24 h内NIHSS评分是急性脑梗死患者1年预后不良的独立危险因素。
年龄是急性脑梗死1年不良预后的危险因素,与既往研究结果一致,年龄越大的急性脑梗死患者预后相对差[6-10]。尽管年龄为不可控危险因素,但在临床工作中,更应该重视年龄越大的患者,越应该定期复查,监测及控制其他可控危险因素及指标,加强康复锻炼,降低残障率。
本研究显示既往脑卒中史是急性脑梗死患者1年不良预后的危险因素,多篇报道既往脑卒中史是急性脑梗死短期预后的危险因素[6,11]。张娜等[12]报道,急性脑梗死合并肺炎患者早期预后不良风险高,其中既往脑卒中史者所占比较高。因此对于既往脑卒中史的患者,更加应该重视,利于减少不良预后的发生。谷履冰等[13]研究显示既往脑卒中史与急性缺血性脑卒中预后具有明显相关性。收缩压是急性脑梗死患者1年预后不良的独立危险因素。与既往多项研究结果一致[14-15]。马少玲等[16]研究认为,高血压为急性脑梗死患者不良预后的独立危险因素。高血压可导致血管内皮细胞损伤和内皮下层纤维样物质沉积,导致内中膜增厚和动脉粥样硬化斑块形成,若血压水平过高或波动幅度过大,造成脑缺血部位微循环障碍,导致梗死灶扩大,影响患者预后。本研究显示肌酐是急性脑梗死患者1年预后不良的独立危险因素,张萃萍等[17]报道中老年人血肌酐与急性缺血脑卒中有相关性。肾小球滤过率下降可以预测急性缺血性脑卒中的远期不良预后[18]。
纤维蛋白原是急性脑梗死患者1年预后不良的独立危险因素。有报道急性脑梗死患者血浆纤维蛋白原水平有助于判断病情及评估预后[19-20]。纤维蛋白原作为凝血因子,在机体的凝血机制中具有重要作用,可直接参与凝血、血小板聚集和纤溶等过程。病灶血管血栓形成致血管血流中断是急性脑梗死发生的基础,而在急性脑梗死发生后,血液黏度及纤维蛋白原改变, 坏死脑细胞以及周围缺血半暗带脑组织局部凝血因子水平增高,极易导致凝血和纤溶功能的失衡[21-22],从而导致病变的发展,影响患者预后。
入院24 h内NIHSS评分是急性脑梗死患者1年预后不良的独立危险因素。国内外报道研究显示NIHSS是急性脑梗死患者预后的危险因素[8,15,23-28]。急性脑梗死患者入院评估NIHSS评分越高,出现的神经功能缺损越严重,进行药物治疗和康复锻炼,仍出现预后不良的概率大。
本研究针对任丘地区目前样本量最大,通过统计学分析发现,年龄、脑卒中史、收缩压、肌酐、纤维蛋白原、入院24 h内NIHSS评分是急性脑梗死患者1年预后不良的独立危险因素。通过以上危险因素,提前识别预后不良人群,提前针对性预防或干预,强化重视程度,利于急性脑梗死患者1年不良预后的减少。本研究结果与其他研究结果并非完全一致,考虑与不同国家或地区、种族、遗传、饮食习惯等有关。当然,本研究也存在一定的局限性,非多中心研究,有待于更大样本量的多中心研究。

