术前外周血中性粒细胞/淋巴细胞比值在评估非小细胞肺癌复发进展中的价值
代婉婷 刘 云 左 斌 杨自为 宋志远 张家玉
(1.三峡大学 第一临床医学院[宜昌市中心人民医院] 肿瘤科 &三峡大学 肿瘤防治中心,湖北 宜昌 443003;2.三峡大学 第一临床医学院[宜昌市中心人民医院] 胸心外科,湖北 宜昌 443003)
肺癌是全球发病率和死亡率最高的恶性肿瘤,分别占全部肿瘤的11.6%和18.4%,其中非小细胞肺癌(non-small cell lung cancer,NSCLC)患者约占85%[1]。随着高分辨率CT的普及应用,肺结节检出率大幅提高,早期肺癌确诊率随之提升[2]。外科手术是可切除NSCLC患者的最佳治疗方式,术前评估NSCLC患者预后对指导治疗具有重要意义。有研究证实,肿瘤相关炎症反应是实体肿瘤进展和生存的关键因素[3]。中性粒细胞与淋巴细胞计数比(neutrophil/lymphocyte ratio,NLR)是全身炎症反应程度的标志,新型冠状病毒肺炎相关研究中发现NLR是影响重症COVID-19患者预后最有价值的指标[4]。NLR在临床易于获得,其在NSCLC复发进展中的预测价值尚存在争议,本研究旨在观察NLR与NSCLC术后复发的相关性,以期为临床预测NSCLC预后提供依据。
1 资料与方法
1.1 研究对象
收集我院胸外科病区2015年1月1日~2015年12月31日可手术NSCLC初治患者的临床资料。有以下任何情况予以排除:术前伴有或曾确诊及术后随访过程中出现其他恶性肿瘤;术前伴有任何感染或急慢性炎症;术前合并阻塞性肺炎;小细胞肺癌、癌肉瘤、肉瘤样癌、粘液表皮样癌、神经内分泌性肿瘤等;合并自身免疫性疾病;术前已接受新辅助化疗;手术未达到R0切除。白细胞计数、中性粒细胞计数、淋巴细胞计数均为术前结果。NLR为中性粒细胞绝对值/淋巴细胞绝对值。术后化疗均为含铂类的两药方案。肺癌患者TNM分期参照第八版AJCC分期法。
1.2 研究方法
1.2.1 术后随访
随访方式为调阅患者在我院就诊的历次住院、门诊病历及影像资料,术后1年内每3个月复查1次,超过1年的每6个月复查一次,最后一次随访时间为2020年2月29日。主要终点为患者无疾病生存期(disease-free survival,DFS),是指从手术日起至临床发现局部复发或远处转移的时间,在观察时间内未发现局部复发或远处转移的患者视为截尾数据。
1.2.2 分组方法
根据患者术前血常规结果计算NLR,应用SPSS 20.0绘制ROC曲线分析NLR与患者DFS之间的关系,取约登指数最大时对应的NLR值为本研究分组的最佳截点。根据该截点将患者分为高NLR组(NLR值≥最佳截点)和低NLR组(NLR值<最佳截点)。
1.3 统计学方法

2 结果
2.1 NLR临界值的确定
经严格筛选后共有111例患者纳入分析,运用ROC曲线分析NLR与患者DFS的关系(见图1)。NLR预测 DFS的最佳临界点为2.733,此时的曲线下面积AUC为 0.752(95% CI:0.664~0.841,P=0.000),灵敏度为0.526,特异度为0.907。以该值为分界值将患者分为高NLR组(NLR≥2.733)和低NLR组(NLR<2.733)。
2.2 Cox多因素分析NSCLC术后全因复发的危险因素
将性别、年龄、吸烟史、病理类型、T分期、N分期、术后是否化疗及NLR分组作为变量纳入Cox比例风险回归模型进行分析。NLR升高组(NLR≥2.733)共35例,NLR降低组(NLR<2.733)共76例,NLR升高组及降低组性别、年龄、吸烟史、病理类型无明显差异(均P>0.05),T分期、N分期差异有统计学意义(均P<0.05),见表1。Logistic回归分析显示术前NLR(P=0.004,OR=1.253,95%CI:1.037~2.380)、T分期(P=0.005,OR=1.576,95%CI:1.149~2.136)、N分期(P=0.021,OR=1.120,95%CI:1.042~1.878)是NSCLC患者术后复发进展的独立影响因素(均P<0.05),见表2。
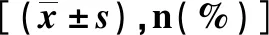
表1 NLR与NSCLC患者的基本资料
2.3 DFS与NLR关系
Kaplan-Meier分析并Log-rank检验显示,NLR升高组生存率较NLR降低组显著降低,差异有统计学意义(P<0.05),见图2。总体中位DFS为34个月,95%CI(17.378~54.831)。低NLR组中位DFS为37个月,95%CI(33.292~40.548)。高NLR组中位DFS为27个月,95%CI(22.030~32.029)。
3 讨论
肿瘤宿主免疫和炎症反应之间具有复杂的相互作用,肿瘤相关炎症反应可致局部中性粒细胞、淋巴细胞等大量聚集,改变肿瘤微环境。此外,大量细胞因子可诱导细胞发生持续性氧化应激及脂质过氧化反应,使DNA修复酶及线粒体损伤并诱导新生血管生成,最终导致炎症信号传导通路异常等,造成肿瘤发生和进展[5,6]。NLR直接反映了全身外周血中性粒细胞与淋巴细胞的构成比,是机体炎性反应和免疫功能的指标,有研究证实其对多种实体肿瘤如结直肠癌、肝癌、膀胱癌等有较好的预测价值[7-9]。NLR升高提示中性粒细胞增多或者淋巴细胞减少,或者两者共存。中性粒细胞可分为N1型(抗炎)、N2型(促炎),分别表现为抑制及促进肿瘤转移[10]。N1型中性粒细胞可通过抗体依赖性细胞毒作用发挥抗肿瘤作用,也可产生炎症因子刺激T细胞活化间接介导抗肿瘤作用[11]。N2型中性粒细胞是精氨酸酶(如精氨酸酶1)的主要生产者,NSCLC中白介素(interleukin,IL)-8可诱导中性粒细胞精氨酸酶1的胞吐作用,后者通过下调胞外精氨酸水平抑制T细胞增殖,促进肿瘤的进展[12]。Hagerling等[10]研究显示,中性粒细胞分泌白三烯、β2整合素和Mac-1后通过细胞间粘附分子与肿瘤细胞结合,为肿瘤细胞转移定植提供条件。Wada等[13]将食管癌细胞与肿瘤相关中性粒细胞共培养48 h后发现,与对照组相比食管癌细胞通过小室膜的细胞数量为对照组的25倍,进一步说明中性粒细胞可促进肿瘤细胞迁移,导致肿瘤细胞扩散。宿主对肿瘤的免疫反应是淋巴细胞依赖性的,其在抑制肿瘤发展中起重要作用。目前对恶性肿瘤患者的免疫功能研究显示,外周血CD4+T细胞减少,CD8+T细胞增多,CD4+T/CD8+比值下降可促进肿瘤细胞增值[14]。上述结果表明患者T细胞亚群紊乱,细胞免疫功能明显受抑制,不能形成有效的免疫应答,致使肿瘤细胞清除能力下降,肿瘤持续发展。
本研究中NLR预测NSCLC患者复发进展的最佳截点是2.733,与王晓东[15]非小细胞患者预后研究中的最佳截点2.98相近。本研究证实,NLR升高组NSCLC患者DFS较NLR降低组缩短,NLR预测复发进展的灵敏度为52.60%,特异度为90.70%;预后分析还证实,术前NLR对预测NSCLC患者的复发进展具有较高价值,术前NLR升高组患者预后较差。T分期、N分期及NLR是NSCLC患者术后复发的独立影响因素[16],本研究也与上述研究结果一致。Cedrés等[17]研究发现,高NLR更易出现在T、N分期均偏晚的患者中。Sarraf等[18]在NSCLC相关研究中发现NLR仅与病理分期相关,与年龄、性别及吸烟史均不相关。因此,术前NLR可能成为NSCLC复发进展预测的有效生物学标志物。

