烟囱技术腔内治疗近端锚定区不足主动脉疾病的近中期疗效分析
张远浩 马心健
山东省菏泽市立医院心脏血管外科,山东菏泽 274031
目前主动脉腔内修复术(TEVAR)已成为治疗Stanford B 型主动脉夹层、主动脉穿透性溃疡、主动脉假性动脉瘤等致命性主动脉疾病的主要方法,与传统开胸手术比较,具有创伤小、手术时间短、成功率高和并发症少的优势[1]。在TEVAR 术中需要足够的主动脉支架近端锚定区以保证手术成功,而有一些病例,因内膜破口距离左锁骨下动脉(LSA)开口远端的距离不足15mm,且存在破口较大、破口位于主动脉弓小弯侧、锚定区血管条件差等因素,造成锚定区不足的情况,影响手术效果,增加术后内漏发生率,成为目前限制TEVAR 应用的主要劣势[2]。此时需要术中封闭LSA 开口以增加近端锚定区距离,并根据术前评估结果选择性重建LSA,本研究总结本院近5 年来采用烟囱技术重建LSA 的近端锚定区不足病例,探讨其治疗策略及近中期疗效。
1 资料与方法
1.1 一般资料
回顾性分析2015 年12 月~2020 年2 月我科通过TEVAR 术治疗的主动脉疾病病例,将近端锚定区长度不足15mm 的42 例患者纳入本研究,具体诊断标准:经术前主动脉CT 血管造影(CTA)检查并测量,主动脉夹层内膜破口、穿透性溃疡、假性动脉瘤破口距LSA 开口远端长度<15mm者。包括Stanford B 型主动脉夹层(TBAD)患者32 例(76.2%),胸主动脉穿透性溃疡伴壁内血肿患者7 例(16.7%),胸主动脉假性动脉瘤患者3 例(7.1%)。将所有病例根据椎动脉优势情况及不同病例特点采取不同的LSA 处理方式,具体分为两组:单纯封闭LSA 组25 例(A 组),包括完全封闭11 例,部分封闭14 例;烟囱技术重建LSA 组17 例(B 组)。男37 例(88.1%),女5 例(11.9%);年龄38 ~74 岁,平均(57.5±8.9)岁。A 组平均年龄(55.5±9.0)岁,其中完全封闭LSA 者平均年龄大于部分封闭LSA 者;B 组平均年龄(60.6±7.9)岁。急性期患者(病程≤14d)37 例(88.1%),亚急性期、慢性期患者(病程>14d) 5 例(11.9%);病程l ~20d,平均(8.9±4 . 4 )d 。1 例病史较长患者无明显胸背部剧烈疼痛病史,2 例以腹部疼痛症状为主,其余术前均有过胸背部剧烈疼痛症状;2 例患者因有先兆破裂征象而行急症手术,均在B 组。37 例(88.1%)患者有高血压病史,6 例(14.3%)患者有糖尿病病史,8 例(19.0%)患者有冠心病病史,1 例(2.4%)患者有脑梗死病史,见表1。
1.2 术前评估
患者常规于术前完善主动脉、颈部及头颅动脉CTA 检查(图1A)。主要评估主动脉夹层内膜第一破口、穿透性溃疡、假性动脉瘤破口的位置与大小,确定近端锚定区并测量其距离,锚定区血管质量及钙化情况,双侧颈动脉及LSA 情况,双侧椎动脉优势支及Willis 环通畅情况,明确主动脉弓部形态。以上项目于术中再次造影评估,与CTA 评估结果比较,并最终选定手术策略。
1.3 手术方法
A 组手术方法:全麻成功后,穿刺左肱动脉并至升主动脉造影明确主动脉弓形态及各分支动脉情况,评估双侧椎动脉优势支;解剖右侧或左侧股动脉,穿刺并上行至升主动脉后置换加硬导丝及金标导管,左前斜45°造影并确定锚定区位置、距离并测量直径;全身肝素化后沿加硬导丝置入主体支架系统至主动脉弓,根据不同支架特性及综合评估情况,主体支架直径放大率以不超过20%为宜;将主体支架近端膜部Mark 点对准LSA 与左颈总动脉之间的主动脉内膜区域并释放主体支架(完全封闭LSA),或将膜部Mark 点对准LSA 的开口区域并释放主体支架(部分封闭LSA),释放后均不进行其他处理,再次造影评估主体支架位置及破口被隔绝情况,如无明显内漏则结束手术。
B 组手术方法:主体支架释放前的操作同A组,在主体支架释放并完全封闭LSA 后,继续进行重建操作,经左肱动脉预先留置导丝置入自膨裸支架,释放时保持其与主体覆膜支架平行排列,两者重叠距离应尽量超过20mm,其头端超过主动脉支架膜部5 ~15mm。操作完毕后复查造影,评估主体支架位置与扩展情况,内膜破口、主动脉溃疡及假性动脉瘤被隔绝情况,是否存在内漏及LSA 供血情况等(图1B)。如存在主体支架释放后近端Ⅰ型内漏或主体支架扩展欠佳等情况,可取顺应性球囊于主体支架内扩张以封闭内漏、塑造支架形态(图1C)。如LSA 支架弹放欠佳,亦可取球囊于支架内同时扩张,扩张时均应注意力度,以防主动脉破裂及支架压缩。
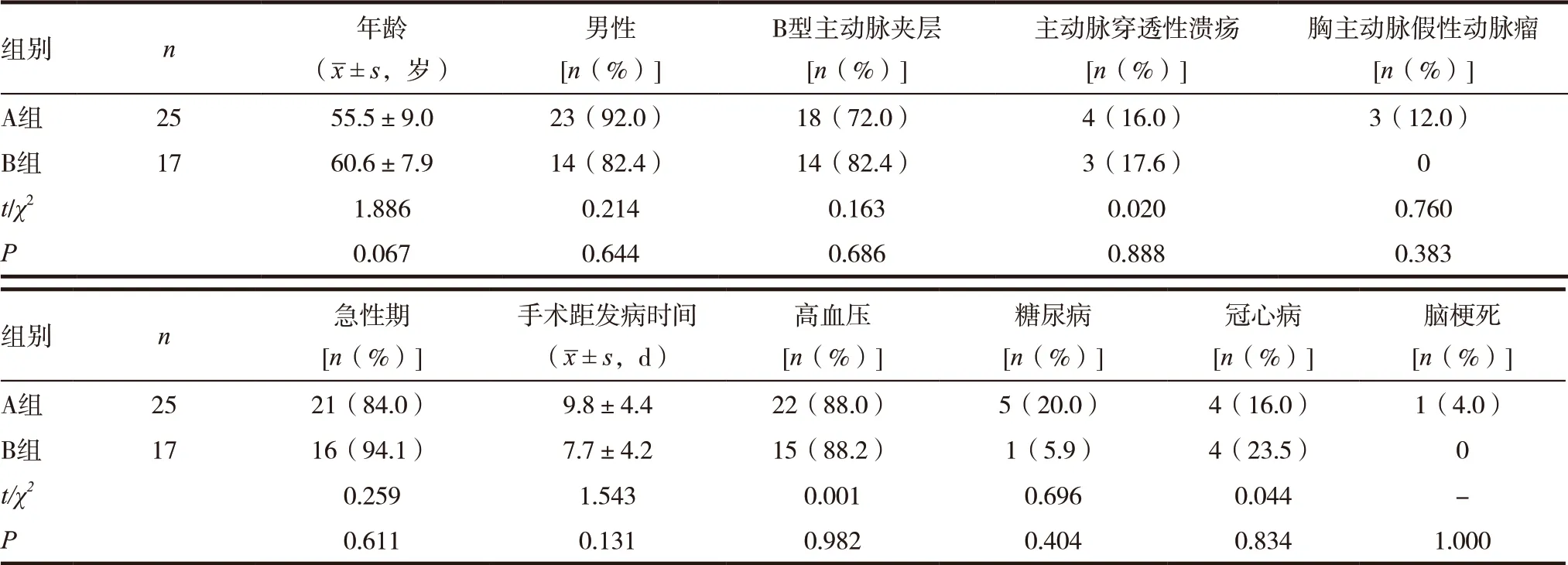
表1 两组患者一般资料比较
1.4 术后随访
要求患者于术后第3、6、12 个月来院复查随访,1 年后每年进行1 次随访。随访以复查主动脉CTA 为主,明确主体支架位置、形态,烟囱支架有无闭塞,LSA 通畅情况,有无夹层复发,内漏转归情况,各重要分支动脉情况,真、假腔直径变化,假腔内完全血栓化率及主动脉重塑情况等。询问患者有无胸背部及腹部疼痛、左上肢无力、头晕等症状,评估是否出现夹层复发、脑卒中、肢体缺血坏死、截瘫及其他严重并发症。
1.5 统计学方法
应用SPSS20.0 统计学软件进行分析,计量资料以()表示,符合正态分布且方差齐的组间比较采用独立样本t检验,组内比较采用配对样本t检验;计数资料以[n(%)] 表示,根据资料特征,组间比较采用χ2检验或Fisher确切概率法,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关情况比较
所有患者均顺利完成手术,所用主动脉支架长度160 ~200mm,直径24 ~38mm,烟囱支架长度40 ~80mm,直径6 ~10mm。主体支架释放后及球囊扩张后近端Ⅰ型内漏率组间比较差异有统计学意义(P<0.05),见表2。A 组中4 例患者存在锚定区血管钙化,均完全封闭LSA,见表3。
2.2 随访结果
42 例患者均能完成至少2 次随访,随访时间6 ~48 个月,平均(25.4±15.1)个月。A 组术后头晕及左上肢无力情况见表3。两组随访期间内漏情况见表4。两组随访期间假腔内血栓形成满意(图1D),两组术后与术前比较,降主动脉真腔直径明显增大(P<0.001),假腔直径明显减小(P<0.001),见表5。

图1 Stanford B 型主动脉夹层TEVAR 术中烟囱技术重建左锁骨下动脉
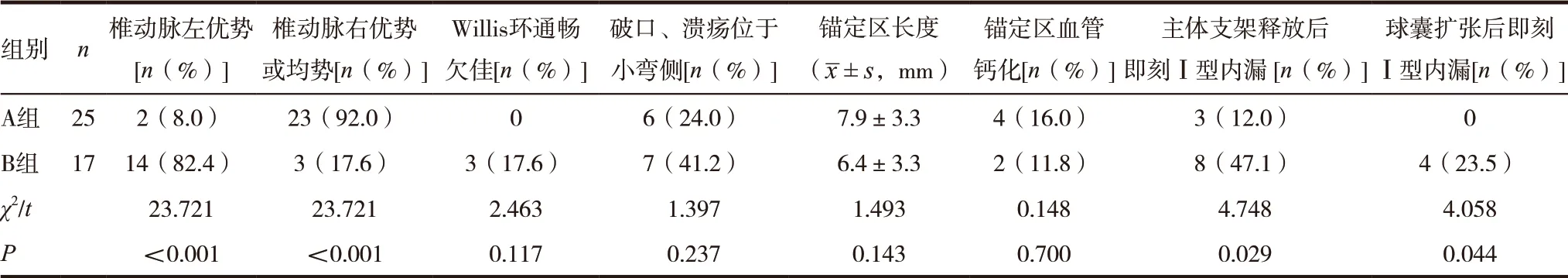
表2 两组患者手术相关情况比较

表3 A组中完全封闭LSA与部分封闭LSA的相关比较

表4 两组近中期随访结果比较[n(%)]
表5 两组随访期间降主动脉真假腔直径比较(± s,mm)

表5 两组随访期间降主动脉真假腔直径比较(± s,mm)
组别 n 降主动脉真腔平均直径 降主动脉假腔平均直径术前 术后 t P 术前 术后 t P A组 25 16.1±2.1 27.1±3.8 12.657 <0.001 21.3±3.9 11.7±3.3 9.434 <0.001 B组 17 15.9±2.5 27.5±4.4 9.448 <0.001 22.8±4.0 13.4±2.9 7.915 <0.001 t 0.227 0.312 1.254 1.730 P 0.821 0.757 0.217 0.091
3 讨论
足够的近端锚定区对于TEVAR 术至关重要,早年观点认为单纯封闭LSA 以增加锚定区距离是安全的[3],但近期的研究表明这会增加脑卒中、截瘫及上肢缺血坏死的发生,因此盲目封闭LSA 是不可取的,可通过筛选将不能耐受单纯封闭LSA 的病例进行选择性重建,以达到理想的临床疗效[4]。本研究通过术前评估,将椎动脉优势供血及Willis 环通畅情况作为是否重建LSA 的先决条件。因全组无严重颈动脉狭窄者,遂将椎动脉右优势伴Willis 环通畅良好的患者单纯封闭LSA(包括完全封闭和部分封闭两种方式),并针对2 例椎动脉左优势但LSA开口粗大的患者,采取了部分封闭的方式;将其他椎动脉左优势的患者,椎动脉右优势伴Willis 环通畅欠佳的患者重建LSA。A 组25 例患者在术后随访期间并没有出现截瘫、脑卒中、左上肢坏死等情况,证明右侧椎动脉可以起到很好的代偿作用,但仍有4 例患者出现左上肢麻木无力,2 例患者出现头晕,虽在随访期间症状逐渐减轻,但仍对生活质量造成一定影响。因此对于A 组中14 例年龄相对较小,锚定区血管条件较好,锚定区距离较长的患者,采取部分封闭LSA 的方式,保留部分LSA 血供,减少术后左上肢无力及头晕发生,且没有显著增加内漏发生风险。我国主动脉急症患者以男性居多且平均年龄较小,因此应尽可能保证患者的劳动能力及生活质量。
对于经过评估需要重建LSA 的患者应果断重建,目前的重建技术中杂交手术创伤大、风险高;预开窗技术因破坏主体支架结构且窗孔与分支动脉对合困难,严重制约其发展[5];原位开窗手术操作复杂,术中脑卒中风险高,有损伤分支动脉的危险,临床应用较少[6];单分支支架在LSA 的重建中具有内漏率低的优势,但其时效性较烟囱技术略差,后者更加适合于急症手术[7]。本研究应用烟囱技术行LSA 重建17 例,其中16 例为急性期病例,且有2 例发病时间在48h 内的急症手术患者,烟囱技术因其材料易获取和时效性,利于临床广泛开展。烟囱技术的术后内漏尤其是Ⅰa 型内漏发生风险较高[8],因此对于一些内膜破口较大且位于主动脉弓大弯侧的病例更应慎重使用。本研究认为破口位于大弯侧并不是烟囱技术的绝对禁忌,B 组10 例(58.8%)患者破口位于大弯侧,术后并未出现急需干预的严重内漏,但对于破口直接累及LSA 者,可考虑使用单分支支架重建LSA。对于LSA 迂曲严重或有明显钙化斑块者,考虑烟囱支架置入困难和术中脑栓塞风险较高,应尽量避免置入,本组并无此类病例。
内漏率高仍是目前烟囱技术的主要劣势,B 组中主体支架释放后造影存在近端Ⅰ型内漏8 例,显著高于A 组的3 例(47.1% vs. 12.0%,P=0.029),取顺应性球囊于主体支架内扩张后A 组内漏全部消失,B 组减少为4 例,组间比较差异仍有统计学意义(0 vs. 23.5%,P=0.044),但剩余的大多为少量内漏,暂不需要处理,证明顺应性球囊扩张有效,扩张时应注意力度,避免损伤主动脉壁及造成烟囱支架的过度压缩。随访期间B 组的内漏进一步减少,仅剩1 例微量Ⅰ型内漏,未造成假腔持续扩大,不需进一步干预,如遇内漏量仍较大的情况则可考虑行弹簧圈栓塞或在近端置入短覆膜支架封堵[9]。烟囱技术相关Ⅰ型内漏主要由烟囱支架与主体支架之间的缝隙造成[10],本研究认为可以在弓部形态允许的情况下适当增加两者之间的重叠距离以延长缝隙,使其超过20mm 为宜,缝隙内形成的涡流可以减缓血流速度,加速血栓形成,从而使缝隙尽快闭合以消除内漏。
关于烟囱支架的选择,本研究认为虽然覆膜支架隔绝血流效果更好,但其输送系统较大,需行肱动脉切开才可置入,增加手术创伤和时间;而自膨式裸支架术中采用6F 鞘管即可置入,其金属网孔可加速缝隙内血栓形成以减少内漏,且支架的柔顺性更好,利于与主体支架贴附以缩小其间的缝隙,也可能带来更好的通畅率。Pecoraro 等[11]报道烟囱支架48 个月随访通畅率为93%,不同烟囱支架的远期通畅率有待更长期的随访。本研究中烟囱支架术后通畅率尚可,存在1 例支架闭塞情况(5.9%),发生在术后1 年,因闭塞为慢性过程,为侧支循环的代偿提供了足够时间,并不会造成严重后果;本研究认为本例的LSA 与主动脉弓夹角过大,增加烟囱支架的扭曲,且与主体支架并行距离过短,这可能都是导致闭塞的原因,在以后的技术实施中应注意避免。关于使用烟囱技术时主体支架的放大率如何选择目前尚无定论,Fazzini 等[12]报道可通过最新软件的计算以选择合适的放大率;本研究认为放大率可比一般TEVAR 术略大,以缩小支架间的缝隙,保证锚定质量,但应以20%左右为宜,因为过大的主体支架直径会增加其径向支撑力[13],进而有可能导致烟囱支架的闭塞,甚至造成主动脉内膜损伤及夹层逆撕的风险。
TEVAR 术后的整体预后与主动脉重塑有关[14],急性期手术的重塑效果较慢性期手术更好[15]。本研究中的病例以急性期手术为主,本研究通过测量随访时复查的主动脉CTA 中降主动脉各平面的真腔直径、假腔直径,并与术前数据比较,所有患者的真腔均明显扩大,假腔均明显缩小,重塑结果满意。两组胸主动脉段假腔完全血栓化率均满意(92.0% vs. 82.4%,P=0.644),其余病例均为假腔部分血栓化,考虑大多与远端破口返流有关,无再干预指征,B 组有1 例考虑与Ⅰ型内漏有关,因内漏量少未影响整体重塑效果,亦无须再干预。
综上所述,对于近端锚定区不足主动脉疾病的腔内治疗,选择烟囱技术重建LSA 安全有效,近中期疗效满意。本研究样本量较少,随访时间较短,有望今后更大样本的长期随访研究。

