半夏白术天麻汤治疗椎-基底动脉缺血性眩晕临床观察
田玲玲 于立杰 程林林 赵 迪 朱 彤△
椎-基底动脉缺血性眩晕的临床表现有眩晕、恶心、呕吐、视物不清等,症状会反复发作,会给患者的身体健康及生活质量造成严重障碍。盐酸倍他司汀是治疗此病常用的药物,可以改善患者体内血液循环,但是单一用药的效果不理想。有研究[1]称,在西药的基础上加用中药治疗此病,可以发挥药物的协同作用,尽快缓解患者的病情。我院为探究中西医治疗椎-基底动脉缺血性眩晕的临床疗效进行了对比研究,给予对照组患者盐酸倍他司汀治疗,在此基础上观察组患者加用半夏白术天麻汤加减治疗,发现观察组的疗效好于对照组,具体分析如下。
1 资料与方法
1.1 一般资料从我院收治的椎-基底动脉缺血性眩晕患者(入院时间均为2019年11月—2020年6月)中选取66例进行本次研究(已取得医院伦理委员会的批准),使用随机数字表法对其进行分组,对照组和观察组各33例患者。对照组中女18例,男15例;年龄45~76岁,平均年龄(61.42±4.53)岁;病程最短3个月,最长10年,平均病程(4.65±1.42)年。观察组中女19例,男14例;年龄47~77岁,平均年龄(61.88±4.29)岁;病程最短3个月,最长9年,平均病程(4.82±1.33)年。2组患者的一般资料差异不明显,P>0.05,可比性高。
1.2 诊断标准西医诊断标准:符合WHO制定的椎-基底动脉缺血性眩晕诊断标准:患者突然出现眩晕,与头位有关,持续时间短;患者眩晕发作时可伴有神经系统缺陷的局灶特征;患者症状在24 h减轻至消失,但经常反复发作;辅助检查可见阳性结果。中医诊断标准:符合《中医内科常见病诊疗指南》[2]中眩晕诊断标准:①头晕目眩,视物旋转,轻则闭目即止,重者如坐舟船,甚则扑倒;②可伴恶心呕吐、眼球震颤、耳鸣耳聋、汗出、面色苍白等;③起病较急,常反复发作,或渐进加重。
1.3 纳入标准患者均符合上述西医、中医诊断标准;患者年龄不低于40岁;患者及家属均知情本研究且同意参与;患者具有不同程度的眩晕、恶心、呕吐等临床症状;患者无恶性肿瘤、药物过敏、肝肾功能不全、脑出血、脑梗死等疾病;患者非其他疾病引起的眩晕,如眼部疾病、颅内占位等。
1.4 方法
1.4.1 治疗方法对照组患者使用盐酸倍他司汀氯化钠注射液(山东华鲁制药,国药准字H23020159)治疗,500 ml/次,1次/d,治疗7 d后,调整为口服甲磺酸倍他司汀片,1片/次,3次/d,共服用1个月。观察组在对照组基础上使用半夏白术天麻汤加减治疗,基础药方组成为:黄芪20 g,法半夏、茯苓各15 g,白术、天麻、陈皮、川芎、生姜、大枣各10 g,炙甘草5 g。根据患者实际病情行加减治疗:若患者肝肾不足,加菟丝子、山萸肉各15 g;若患者血虚明显,加阿胶10 g,熟地黄15 g;若患者脾胃虚弱,加党参20 g,山药30 g;若患者血瘀明显,加鸡血藤20 g,三七、水蛭各5 g;若患者风阳上扰,加石决明、生龙骨、生牡蛎、钩藤各15 g。将以上药材加1000 ml清水中进行煎煮,取汁125 ml口服,1剂/d,治疗1个月。
1.4.2 观察指标①比较2组患者治疗前及治疗1个月后的血流动力学指标,包括基底动脉峰流速。②比较2组患者治疗前及治疗1个月后的中医证候(眩晕)评分。
1.4.3 疗效判断标准患者治疗前及治疗1个月后的中医证候(眩晕)评分标准参考《证候类中药新药临床研究技术指导原则》[3],眩晕程度分别为无、轻、中、重,分别计0、2、4、6分,患者的评分越低表示其眩晕症状越轻微。

2 结果
2.1 2组患者治疗前后的左、右侧椎动脉及基底动脉峰流速比较治疗前2组患者基底动脉峰流速差异不大,P>0.05;治疗后观察组患者流速均快于对照组,P<0.05。见表1。

表1 2组患者治疗前后的左、右侧椎动脉及基底动脉峰流速比较 (例,
2.2 2组患者治疗前后的中医证候评分比较治疗前2组患者的中医证候评分差异不大,P>0.05;治疗后2组分数均有改善,但观察组低于对照组,P<0.05。见表2。
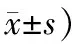
表2 2组患者治疗前后的中医证候评分比较 (例,
3 讨论
椎-基底动脉是人体重要的供血动脉,在高血压、严重颈椎病、先天椎-基底动脉发育异常等的影响下,椎-基底动脉的血流量会降低至一定程度,出现相应的脑缺血症状,如眩晕、恶心、呕吐、耳鸣、视物不清等[4]。若患者的病情得不到及时、有效的控制,会严重威胁患者的生命健康。西药是常用的治疗椎-基底动脉缺血性眩晕手段,虽然能取得一定疗效,改善患者的血液循环,起到缓解眩晕等症状的效果,但是疗程长,患者一旦停药,症状反复,治疗效果不佳。因此,临床需要探索出更有效的治疗方法。中医治疗眩晕历史悠久,《素问·至真要大论》认为眩晕的病机为肝;汉代张仲景认为,头晕发病的原因之一是痰饮,这为后世“无痰不作眩”的论述提供了理论基础。因此,中医学认为眩晕的病位在于肾、肝、脾,标为火、风、痰、瘀,本为气、血、阳、阴,主要由于肝肾亏虚、痰阻经络、脑窍受扰、浊阴不降等引起,故治疗原则为化痰降气、补虚泄实,调整阴阳[5]。本次研究中,我院给予对照组患者盐酸倍他司汀治疗,在此基础上给予观察组患者半夏白术天麻汤加减治疗,2组患者的临床疗效具有差异性,具体表现在以下方面:①盐酸倍他司汀可以扩张椎-基底动脉,改善脑部及周围循环的血流量,从而改善血循环,增加前庭流量,消除眩晕、耳鸣等症状。但是此药需要长期服用,一旦患者停药,症状反复。本次疗程为1个月,患者停药后眩晕等症状复发,因此对照组治疗效果不佳。半夏白术汤中的法半夏燥湿化痰、降逆止呕、消痞散结、调和脾胃,善治痰湿中阻之胸脘痞闷、胃气上逆中恶心呕吐;白术有补脾、益胃、燥湿、和中之效,可治痰饮眩悸等;天麻平肝息风、祛风止痛,用于头痛眩晕等症;茯苓利水渗湿,健脾宁心,主治呕吐、痰饮、心悸不安等;黄芪补气固表,治气滞瘀阻证;陈皮燥湿化痰、理气健脾,治胸脘胀满、食少吐泻等;川芎活血行气、祛风止痛,治头痛等症;生姜温中止呕、解表散寒、化痰止咳,用于胃寒呕吐、寒痰咳嗽等;大枣补脾和胃、益气生津,主治气血津液不足、心悸怔忡、营卫不和;炙甘草补脾和胃、益气复脉,用于脾胃虚弱、倦怠乏力[6]。此药剂可根据患者的实际病情行加减治疗,加菟丝子、山萸肉可治肝肾不足;加阿胶、熟地黄可改善血虚;加党参、山药可治脾胃虚弱;加鸡血藤及三七、水蛭可缓解血瘀症状;加石决明、生龙骨、生牡蛎、钩藤可治风阳上扰。以上药材合用,可以有效缓解患者眩晕、恶心、呕吐、食欲下降等症状,同时联合西药治疗,可以发挥协同作用,将中药与西药的药理作用充分发挥,有效改善患者眩晕症状,比单一使用西药的效果好。因此,观察组患者治疗后的中医证候评分比对照组低,P<0.05。②从药理作用上看,盐酸倍他司汀有改善血液循环的效果,加用中药,药方中的天麻可以拮抗动脉血管痉挛收缩,降低脑血管的阻力,可以改善颅脑的微循环功能,从而抗眩晕;川芎能使平滑肌细胞的增殖受到抑制,并对患者全身的微血管进行扩张,可以改善微循环;陈皮可以强化人体血管的通透性,避免血液中进入组胺类物质,且可以加快溶解纤维蛋白,从而使得血小板的大量聚集得到抑制;白术则可以强化患者的机体免疫力,能使人体氧自由基的清除能力增强,避免人体被自由基损伤,由此可以改善患者椎-基底动脉的血流动力学[7]。因此,中西医结合治疗眩晕,可以稳定患者的血流动力学,加快脑部血流速度,因此,观察组治疗后的基底动脉峰流速快于对照组,P<0.05。
综上所述,给予椎-基底动脉缺血性眩晕患者盐酸倍他司汀联合半夏白术汤加减治疗,可以提高基底动脉峰流速,改善脑部血液循环,从而改善、消除眩晕等症状,值得临床广泛推广。

