经支气管镜球囊扩张术治疗良性中心气道狭窄临床分析
蒋德雄 王红军 张雪漫 饶 耀
良性中心气道狭窄是指气管、左右主支气管及右中间段支气管因各类良性病变引起的气道狭窄,可导致患者在临床上出现不同程度的呼吸困难甚至窒息死亡。过去良性气道狭窄的治疗主要是外科手术治疗,但外科手术创伤大、风险高、部分患者存在手术禁忌,相当多的患者并不适合外科治疗且术后容易出现并发症[1]。随着目前呼吸介入治疗技术的发展,当前经支气管镜介入治疗已逐渐成为处理良性气道狭窄的主要手段之一。而球囊扩张在良性中心气道狭窄治疗中具有举足轻重的作用,达州市中心医院呼吸内科通过对67例良性中心气道狭窄患者进行球囊扩张治疗,探讨球囊扩张在良性中心气道狭窄治疗的操作方法、安全性及有效性。现报道如下。
资料与方法
一、病例资料
选择2014年6月至2018年6月达州市中心医院呼吸内科收治的良性中心气道狭窄患者67例,其中男性 26例,女性41例。中位年龄46.25岁。结核性瘢痕狭窄61例,其中左主支气管狭窄35例,右主及右中间支气管狭窄23例支气管狭窄,气管狭窄3例。气管损伤性狭窄6例,均为气管上段狭窄,其中气管切开后狭窄4例,气管插管后狭窄2例。所有患者均经气管镜检查均证实中心气道狭窄程度约60%~95%。63例患者有不同程度的咳嗽及气促呼吸困难症状,4例患者无明显临床症状。有5例患者影像学无明显变化,经气管镜检查发现管腔狭窄。
二、设备和器械
日本Olympus公司生产的BF-IT160电子支气管镜,德国ERBECO2冷冻治疗仪,美国Boston Scientific公司生产的各种型号的球囊,根据狭窄部位及狭窄程度,长度选择不同规格型号的球囊。
三、手术方法
1. 术前准备: 手术前常规进行血常规,凝血功能,输血前检查,心电图检查,对于首次治疗者完善肺功能检查、胸部CT多层扫描及三维重建。
2. 狭窄部位及狭窄程度,狭窄长度的判断: 根据患者胸部CT情况初步确定狭窄部位及程度,然后再行电子支气管镜检查,对狭窄的部位、范围及狭窄程度、狭窄长度进行测量,并据此选择球囊的大小及型号。
3. 麻醉方式: 对于左右主支气管及以下部位的操作采用局部麻醉,使用2%利多卡因咽部喷雾并术中支气管内追加利多卡因喷洒麻醉。6例气管上段狭窄均采用全身麻醉,高频通气下应用支撑喉镜,经支撑喉镜进行气道腔内的操作。
4. 操作方法: 完善常规电子支气管镜治疗术前准备,对结核性狭窄有干酪样坏死者,先清理坏死物及肉芽组织,然后用CO2冷冻在病灶处多点冻融治疗1~3 min后实施球囊扩张治疗。对有蹼样瘢痕狭窄患者先用针行电刀切开松解瘢痕后,使用CO2冷冻多点冻融治疗再实施球囊扩张。对于支气管开口重度狭窄,无法置入球囊导管者,先行其他治疗措施,如CO2冻融及针形电刀切割,待支气管开口扩宽,再进行球囊扩张治疗。球囊扩张时先选择好大小合适的球囊,气管镜引导下送入球囊导管至狭窄段气管或支气管,并确定球囊导管上球囊远近两端的位置正好位于狭窄段两端。加压扩张时选择适当的压力,由2个大气压开始扩张,由低向高依次递增,可反复进行。第一次扩张时间约30 s至1 min,扩张压力宜低,观察无明显出血及胸痛后,再进行3~4次扩张,每次间歇2~3 min,连续3次左右,每次操作扩张时间约2~3 min,球囊减压后观察气道直径变化。球囊扩张治疗结束,使用活检钳清理残留坏死物。扩张治疗最初每周进行一次,根据扩张效果逐步延长扩张间隔时间。在术前对患者狭窄段气管直径、FEV1、气促评分及KPS评分进行评估,术后1个月对上述指标进行复查。按照ATS的气促评分标准对患者治疗后效果进行评价。如扩张后的狭窄气道再次回缩,需要进行多次球囊扩张治疗。
四、统计学方法
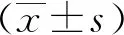
结 果
一、治疗前后各主要临床指标变化
所有患者均在气管镜直视下进行球囊扩张治疗操作,67例患者中,共进行球囊扩张治疗324次。扩张次数最多者多达15次。67例患者经每周扩张治疗1次,连续扩张1~5次后,如表1所示各临床指标均优于治疗前。患者气管狭窄段支气管直径较前扩大,气促评分增加,呼吸困难症状缓解。治疗后肺功能检测FEV1较前增加,达到扩张治疗效果,如图1。扩张后气道明显增宽。有4例右主支气管及左主支气管结核性瘢痕狭窄经反复多次冻融及球囊扩张治疗,狭窄程度无改善,但患者无明显气促呼吸困难症状,未再进行治疗。随访1年的总有效率为94%(63/67)。

表1 扩张前后主要临床指标变化
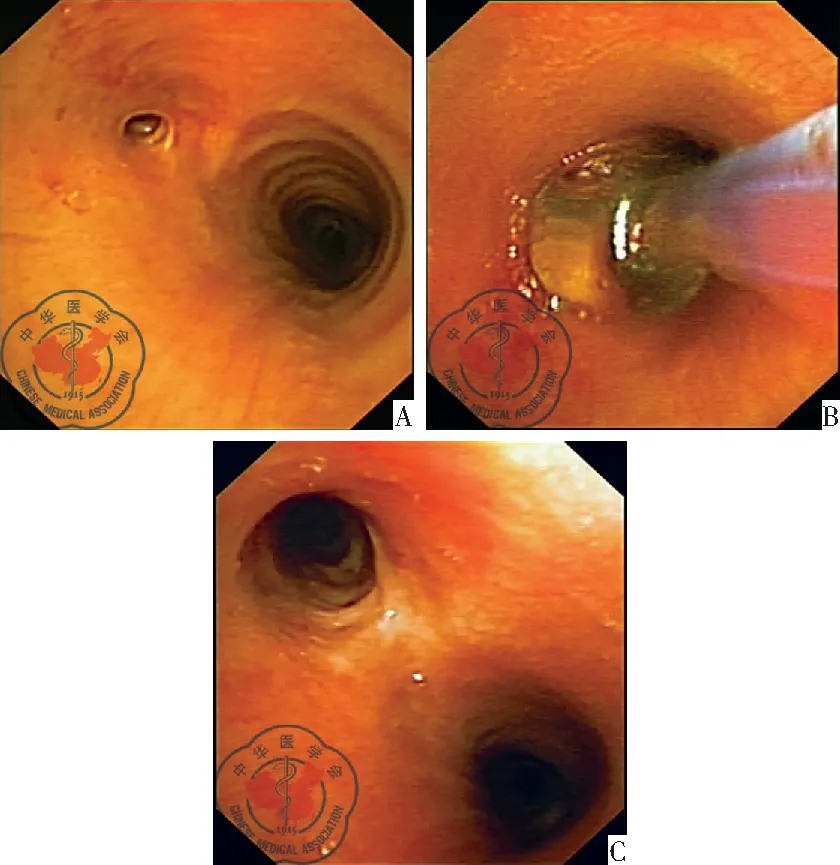
图1 气管镜直视下球囊扩张治疗;注:A:扩张治疗前;B:球囊扩张;C:多次球囊扩张治疗后
二、治疗后气道再次狭窄情况
患者经治疗后狭窄气管在短期内均有不同程度的增宽。但是在随访观察中,有18例结核性狭窄患者,增宽后的气管在随访过程中发现管腔发生再次狭窄。再狭窄发生率为26.8%(18/67)。对再次狭窄患者需多次进行扩张治疗。
三、不良反应情况
67例患者在治疗过程中无严重大出血、气胸、严重气道撕裂、气管软化等严重并发症发生。12例在扩张过程中有不同程度的胸痛。疼痛剧烈时,球囊减压后胸痛减轻,17例出现胸闷和气短,大多数患者可以耐受;2例扩张后狭窄的支气管有轻微的撕裂伴少量出血,未作特殊处理,出血自行停止。
讨 论
随着医学技术的发展,电子支气管镜的普及应用,越来越多的良性气道狭窄的患者在临床工作中被发现。与气管内外恶性肿瘤引起气管狭窄不同,引起良性气道狭窄原因众多,本组病例显示狭窄主要为气管、支气管结核感染所致狭窄,其次为气管插管或切开所致损伤性狭窄,与文献报道相符[1]。统计本组病例还发现主气管狭窄主要由气管切开或者气管插管引起。而结核性狭窄主要引起左右主支气管及远端气道的狭窄,该类患者以年轻女性患者多见,病变以左侧病变常见。在结核性狭窄中,初治患者经支气管镜检查发现狭窄48例,复治结核或者患者无症状行影像学检查发现肺不张进行气管镜检查发现狭窄13例。
因引起良性中心气道狭窄原因众多,对于不同原因的狭窄应采取侧重不同个体化的治疗方式。病因的确定对治疗方式的选择具有重要指导意义。对于有原发疾病引起狭窄的患者,应在充分治疗原发病的基础上进行,例如结核性狭窄的抗痨治疗,真菌感染引起的狭窄的抗真菌治疗,复发性多软骨炎狭窄激素治疗等。与恶性气道狭窄相比,良性气道狭窄的处理更为困难,更易出现远期并发症[2]。良性中心气道狭窄的治疗难度大,是目前呼吸介入领域的一个瓶颈问题,需采取多种方式联合的综合介入治疗方法。目前治疗的主要方法有热消融(激光、氩气刀、电刀)、冷冻以及球囊扩张等方法解除气道狭窄。而球囊扩张在良性气道狭窄的治疗中,占有相当重要的地位。近些年球囊扩张技术治疗气道狭窄已经在越来越多的医疗单位开展,已被证明是一种安全,有效的治疗方法。
球囊扩张是通过电子纤维支气管镜导入球囊,对狭窄气道反复行球囊扩张,其结果是在气道产生多处纵向小裂伤,裂伤恢复时被纤维组织覆盖,达到管径扩张的目的[3]。本组病例67例,进行球囊扩张治疗共324次,平均5~6次,最多的患者先后进行扩张多达15次。球囊扩张治疗前后的气道直径、FEV1的变化差异均有统计学意义,气促分级均明显下降,临床疗效较好。病例中有4例患者既往有结核病史,但无明显临床症状,因影像学异常,作气管镜检查发现管腔瘢痕狭窄。这类患者瘢痕形成时间长,瘢痕厚而且硬,行球囊扩张治疗后管腔狭窄无明显改善,患者无明显症状,故对患者未再进行处理。对于结核性狭窄患者,行气管镜检查发现有干酪样坏死,先用冷冻、活检钳钳取等方式清理掉坏死物,常规局部灌注及注射结核药。此时尚不适合进行球囊扩张。坏死物清理后,气管黏膜常发现有肉芽组织增生,还未完全形成瘢痕。此时用CO2冷冻在病灶处多点冻融后实施球囊扩张治疗。对狭窄气道能实现早期气道开放,保证远端肺通气。这类患者球囊扩张治疗后需及时复查气管镜,以利于发行早期的瘢痕挛缩、管腔再次狭窄。对67例患者进行随访观察,发现扩张后即刻患者管腔扩大,呼吸困难改善,但约1~2周后26例患者复查气管镜见管腔不同程度再次变窄.需反复多次进行治疗,疗程最长者长达6~8月。对气管切开及插管所致损伤性狭窄患者,多次球囊扩张疗效欠佳,最终为2例损伤性狭窄患者置入金属覆膜支架。文献报道扩张介入治疗后管腔再狭窄率高达40%~70%[4]。苏柱泉等[5]曾报道介入治疗短期均可达到明显的效果,但远期随着局部组织不断增生、修复及瘢痕的形成可导致再狭窄,需要反复多次治疗且疗效不佳。 虽然球囊扩张治疗后常有气道再次狭窄,远期疗效尚不确切。但球囊扩张作为解除急性期气道狭窄的最佳方法已达成专家共识[6]。其能对狭窄气道能实现早期气道肺复张,保持患病部位肺的开放,有助于挽救患者肺功能,即刻起效显著。不会造成气道黏膜损伤,与电凝切、激光相比,无明显狭窄段延长[7]。无严重不良反应发生。
根据本组资料,为保证球囊扩张之效果,在临床操作中应注意:①球囊扩张为单纯机械扩张,对疾病本身无治疗作用。单一球囊扩张常难以达到理想效果,需要联合其他治疗方式进行治疗;②球囊扩张时须根据狭窄段支气管内径选择大小合适的扩张球囊,避免球囊直径过大引起严重气道撕裂大出血[8];③对气管、支气管结核引起的狭窄,需选者合适的扩张时机。在疾病的急性炎症期不能进行球囊扩张治疗,如果出现气道狭窄严重以致闭塞等情况,可以应用临时金属支架或硅酮支架进行治疗,尽可能保护肺功能。对于病变处于稳定期的患者,可以应用球囊扩张狭窄气道,必要时应用针形电刀协助切开瘢痕或去掉肉芽组织[9]。对形成瘢痕狭窄患者,瘢痕厚而且硬者,扩张效果差,对瘢痕较薄的鸭蹼样狭窄,扩张治疗效果良好;④为确保疗效,在球囊扩张时选择适宜的扩张压力及扩张时间十分重要。国内使用改良球囊扩张方法进行治疗,延长扩张时间为20 min,结果显示改良球囊导管扩张术较传统球囊扩张术更有效、预后良好[10]。Fu等[11]观察到应用高压球囊 (压力超过101.325 kPa),并且延迟球囊扩张的时间到 40 min,可以提高疗效。但采取明显延长扩张时间和扩张压力的手术方式可能引起气道黏膜损伤,甚至气道裂伤的可能,其安全性和有效性还需要更多临床证据来证实。对于多次治疗后仍再次狭窄的患者,治疗的目标或终点应着眼于缓解患者的症状,维持患者的生存及提高患者的生活质量,而非追求气道狭窄结构的完全恢复,以免治疗过度导致更严重的并发症和不必要的花费[1]。
综上所述,支气管镜下高压球囊扩张成形术是治疗良性气管狭窄的有效方法,操作简单安全。临床实践显示短期内效果明显, 能实现早期气道肺复张,保持患病部位气道的开放,有助于挽救患者肺功能,缓解患者呼吸困难症状。但支气管镜下高压球囊扩张成形远期疗效,目前还有争议,联合多种介入方式仍治疗后仍有气道再次狭窄发生,需要更多的临床病例来总结经验,选择恰当的扩张时机,制定科学的治疗方案以提高疗效。

