重庆地区90例新型冠状病毒肺炎患者的实验室检查特征分析*
徐 婷,张晓丽,唐 佳,贺 勇,侯永彬,曾 猛,廖 娟,余莉华△
重庆医科大学附属永川医院:1.检验科;2.中心实验室,重庆 402160
新型冠状病毒肺炎(COVID-19)是一种新型急性呼吸道传染性疾病[1-2]。目前在全球范围内,COVID-19患者人数不断增加,疫情在多个国家蔓延[3-4]。研究显示,引起COVID-19的病原体是一种变异的新型冠状病毒,属于β属冠状病毒,其基因特征和蝙蝠严重急性呼吸综合征(SARS)样冠状病毒(bat-SL-CoVZC45)同源性达85%以上[5-6]。该病毒具有较强的传染性,感染后可出现发热、干咳、乏力等表现,严重者可出现多器官衰竭甚至死亡[7]。由于大多数COVID-19患者早期症状与流感病毒、腺病毒、肺炎支原体等引起的流感样症状类似,因此临床上对这类疾病的鉴别仍然有一定困难。为了进一步加强对COVID-19的认识,本文回顾性分析了本院(重庆市指定的4所COVID-19确诊患者集中救治定点医疗机构之一)2020年1-3月共收治的90例确诊患者和同期就诊于本院发热门诊但排除了COVID-19的70例流感样患者的临床资料和实验室检查结果,旨在为该疾病的临床诊疗工作提供辅助参考依据。
1 资料与方法
1.1一般资料 选取本院2020年1-3月收治的90例COVID-19确诊患者纳为新冠肺炎组,另选同期就诊于本院发热门诊但排除了COVID-19的70例流感样患者纳为发热门诊组。并将COVID-19患者根据临床分型进一步分为普通/轻型组、重/危重型组。COVID-19的诊断和临床分型符合《新型冠状病毒肺炎诊疗方案》(试行第七版)[7]中的诊断和临床分型标准。90例新冠肺炎组患者中男51例(56.67%)、女39例(43.33%),年龄3~89岁,平均(48±17.8)岁;70例发热门诊组患者中男39例、女31例;年龄3~88岁,平均(44±16.8) 岁。2组患者性别、年龄比较差异无统计学意义(P>0.05),具有可比性。本研究经本院伦理委员会审核批准。
1.2仪器与试剂 广州万孚全自动免疫荧光检测仪及配套试剂,深圳亚辉龙VISION-C全自动动态血沉分析仪,日本希森美康XN-1000血细胞分析仪及配套试剂,日本日立7600-210全自动生化分析仪及四川迈克生物有限公司、四川新健康成生物有限公司、北京百奥泰康生物技术有限公司提供的配套试剂,德国罗氏Cobas e602全自动电化学发光仪及配套试剂。
1.3方法 收集患者的性别、年龄、首发症状、基础疾病等一般资料,COVID-19患者的临床分型,以及患者入院后首次静脉血的实验室检测结果。患者入院后采集外周静脉血2管,一管2.5 mL置于EDTA-K2抗凝管备用,另一管3 mL置于无抗凝剂干燥管,3500 r/min离心5 min,吸取上层血清备用。按照仪器和配套试剂说明书检测各项指标。抗凝血用于检测白细胞计数(WBC)、红细胞计数(RBC)、血红蛋白(Hb)、血小板计数(PLT)、中性粒细胞计数(Neu)、单核细胞计数(Mon)、淋巴细胞计数(Lym)、中性粒细胞百分比(Neu%)、单核细胞百分比(Mon%)、淋巴细胞百分比(Lym%)、C反应蛋白(CRP)和红细胞沉降率(ESR);血清用于检测空腹血糖(GLU)、丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、γ谷氨酰基转移酶(GGT)、碱性磷酸酶(ALP)、总胆红素(TBIL)、直接胆红素(DBIL)、总蛋白(TP)、清蛋白(ALB)、前清蛋白(PA)、尿素(Urea)、肌酐(Cr)、尿酸(UA)、乳酸脱氢酶(LDH)、α-羟丁酸脱氢酶(α-HBDH)、免疫球蛋白G(IgG)、免疫球蛋白A(IgA)、免疫球蛋白M(IgM)、补体3(C3)、补体4(C4)]、血清铁(sFe)、血清铁蛋白(SF)和总铁结合力(TIBC)等。
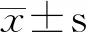
2 结 果
2.1COVID-19患者一般资料 90例COVID-19确诊患者中男女比为1∶0.76(51/39),各年龄段均有发病,主要集中在>30~70岁(77.80%),见图1A。COVID-19临床分型结果显示:重/危重型组的平均年龄[(74.3±13.2)岁]大于普通/轻型组[(45.7±16.1)岁],差异有统计学意义(P<0.001),见图1B。90例COVID-19患者的首发症状主要表现为咳嗽(56例,62.22%)、发热(49例,54.44%)、胸闷气促(18例,20.00%)、咽痛(12例,13.33%)和呕吐腹泻(8例,8.89%)等,少数患者就诊时无明显症状(6例,6.67%),见图1C。另外,35.56%的COVID-19患者既往有高血压(14例,15.56%)、糖尿病(6例,6.67%)、慢性支气管炎(7例,7.78%)、冠心病(3例,3.33%)、肺癌(1例,1.11%)、肝硬化(1例,1.11%)等基础疾病(图1D);重/危重型COVID-19患者中,既往有基础疾病的患者占比高达87.50%,而普通/轻型COVID-19患者中既往有基础疾病的占30.5%。
2.22组患者实验室指标水平比较 新冠肺炎组患者ESR、GLU、LDH、IgG、IgM和SF水平高于发热门诊组,而WBC、Hb、PLT、Lym、Mon、Neu、TP、ALB、PA、Urea、UA、sFe和TIBC水平低于发热门诊组,差异均有统计学意义(P<0.05)。2组RBC、Lym%、Mon%、Neu%、Cr、ALT、AST、GGT、ALP、DBIL、TBIL、CRP、α-HBDH、IgA、C3和C4水平比较,差异无统计学意义(P>0.05)。见表1。

注:A为COVID-19患者年龄分布图;B为COVID-19患者各型年龄发布图;C为COVID-19患者临床分型分布图;D为各型COVID-19患者基础疾病分布情况。两者相比,***P<0.001。

表1 2组患者实验室指标水平比较
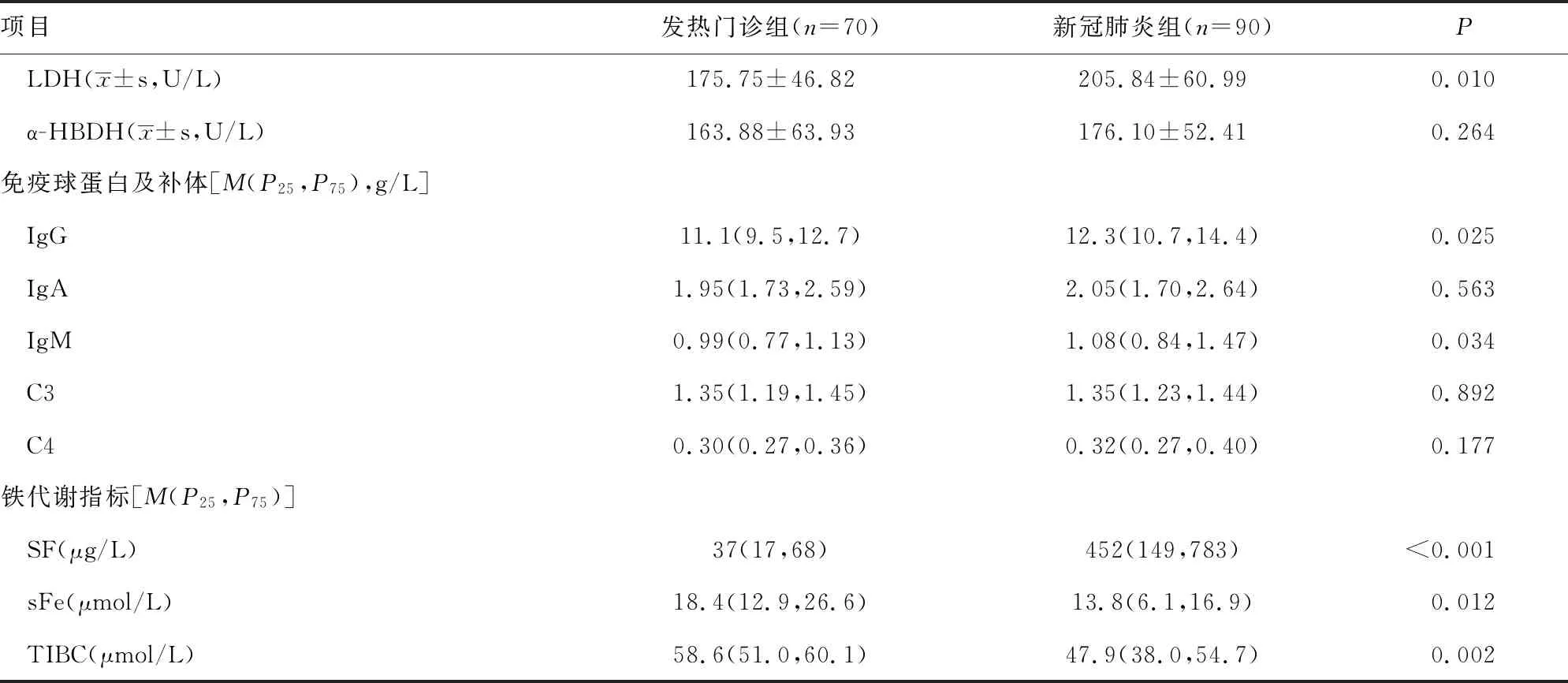
续表1 2组患者实验室指标水平比较
2.3差异有统计学意义且检测结果超出正常参考区间的实验室指标在2组患者中的分布情况 结果显示,差异有统计学意义且检测结果高于正常参考区间上限的实验室指标在新冠肺炎组和发热门诊组患者中的分布比例分别为ESR(68.89%、30.00%)、WBC(3.33%、31.43%)、Mon(21.11%、48.57%)、Neu(7.78%、44.29%)、GLU(46.43%、12.86%)、LDH(20.00%、8.57%)、IgG(22.22%、4.29%)、IgM(13.33%、2.86%)和SF(75.56%、1.43%),见图2A;差异有统计学意义且检测结果低于正常参考区间下限的实验室指标在新冠肺炎组和发热门诊组患者中的分布比例分别为Hb(18.89%、11.43%)、PLT(16.67%、2.86%)、Lym(46.67%、14.29%)、TP(5.56%、0)、ALB(14.44%、1.43%)、PA(52.22%、4.29%)、Urea(8.89%、2.86%)、UA(13.33%、4.29%)、sFe(31.11%、4.29%)和TIBC(27.78%、4.29%),见图2B。
2.4不同分型COVID-19患者实验室指标水平比较 重/危重型组COVID-19患者的ESR、Neu%、CRP、LDH、α-HBDH和SF水平高于普通/轻型组COVID-19患者,Hb、 Lym、Lym%、TP、ALB、PA、TIBC水平低于普通/轻型组COVID-19患者,差异均有统计学意义(P<0.05);而普通/轻型组和重/危重型组COVID-19患者WBC、RBC、PLT、Mon、Neu、Mon%、GLU、ALT、AST、GGT、ALP、DBIL、TBIL、Urea、Cr、UA、IgG、IgA、IgM、C3、C4和sFe水平比较,差异无统计学意义(P>0.05),见表2。
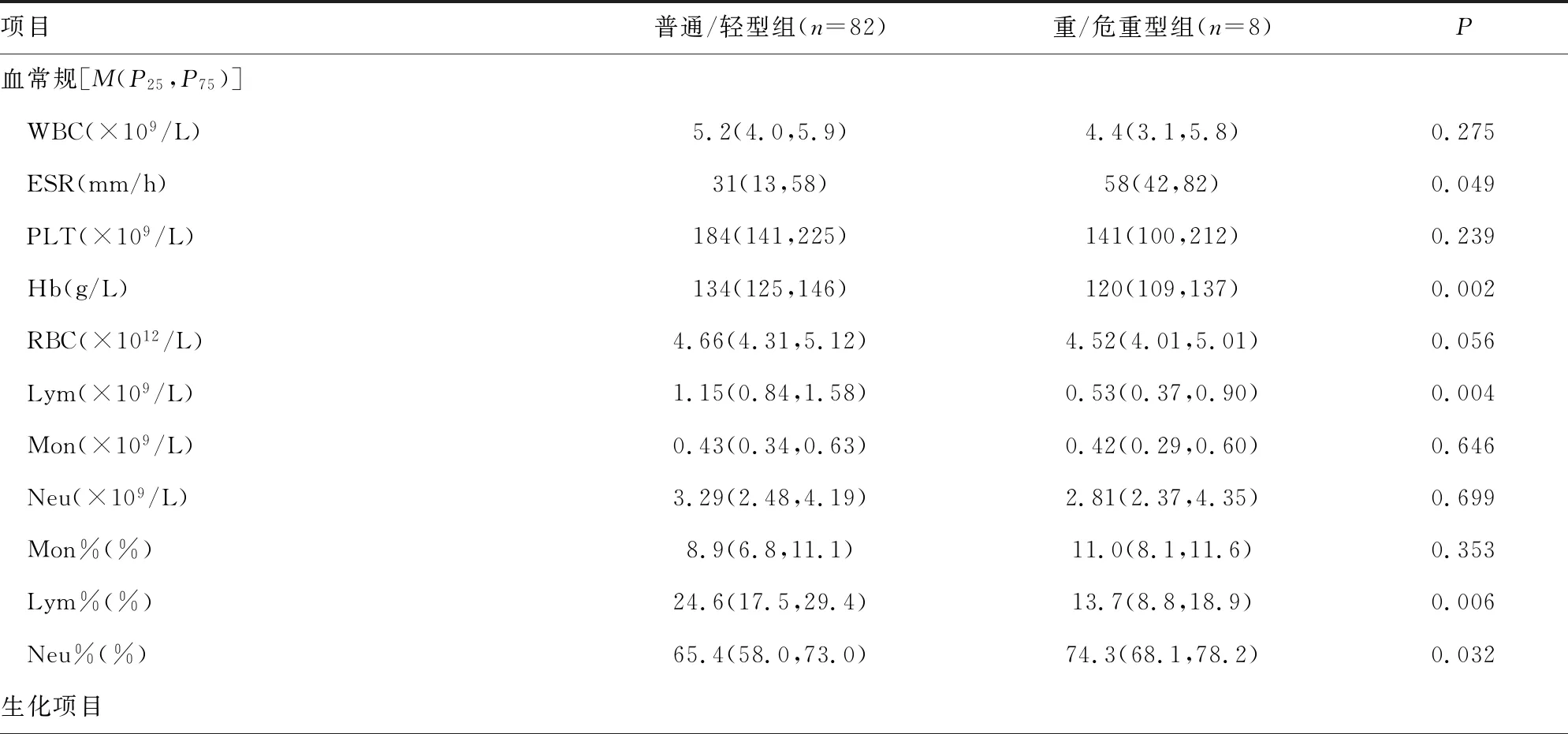
表2 不同分型COVID-19患者的实验室指标水平比较
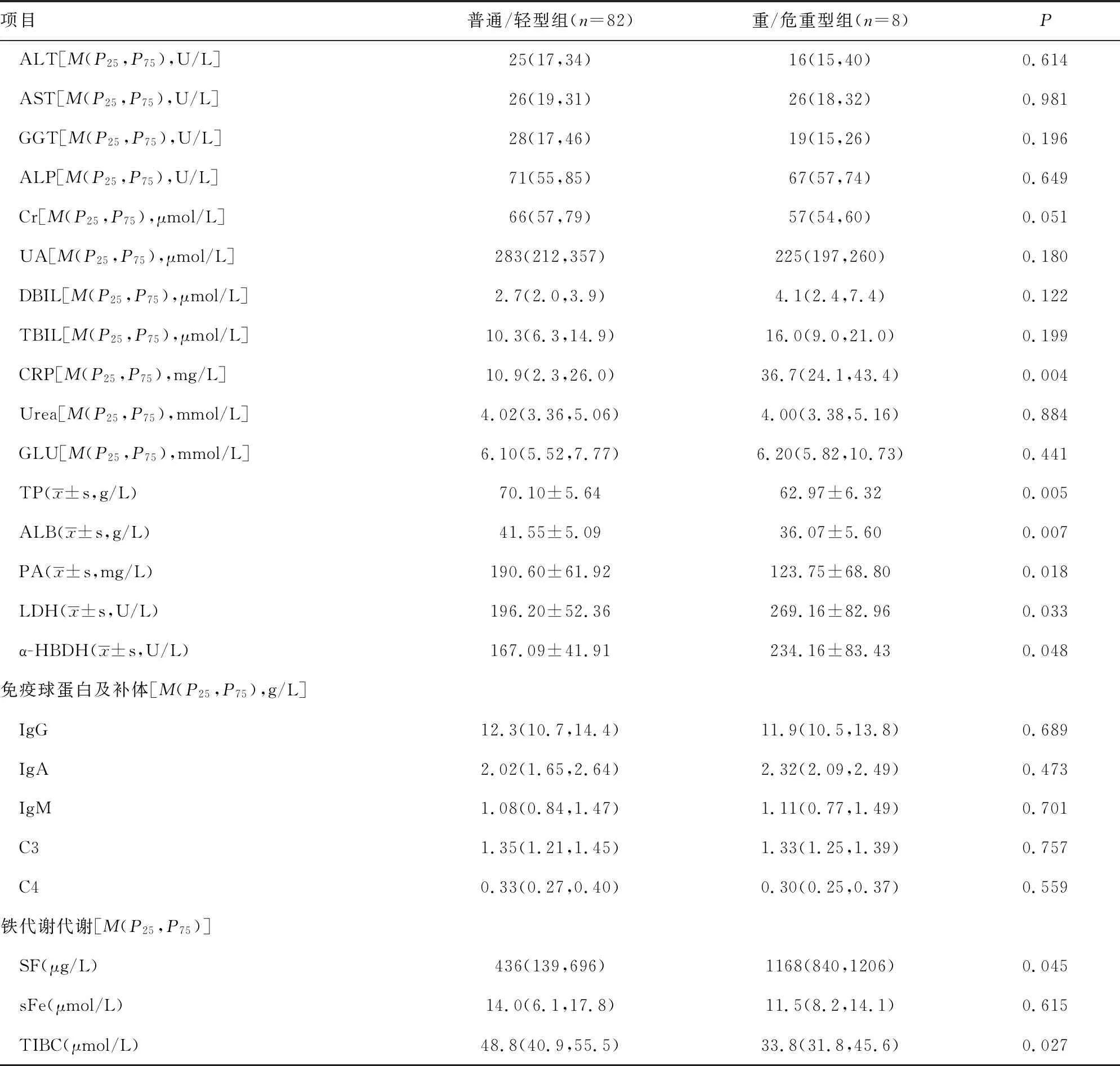
续表2 不同分型COVID-19患者的实验室指标水平比较
2.5差异有统计学意义且检测结果超出正常参考区间的实验室指标在不同分型COVID-19患者中的分布情况 结果显示,差异有统计学意义且检测结果高于正常参考区间上限的实验室指标在普通/轻型组和重/危重型组COVID-19患者中的分布比例分别为CRP(45.12%、87.50%)、ESR(65.85%、100.00%)、Neu%(17.07%、37.50%)、LDH(18.29%、37.50%)、α-HBDH(37.80%、62.50%)和SF(73.17%、100.00%),见图3A;差异有统计学意义且检测结果低于正常参考区间下限的实验室指标在普通/轻型组和重/危重型组COVID-19患者中的分布比例分别为Lym(42.68%、87.50%)、Lym%(30.49%、87.50%)、TP(1.22%、50.00%)、ALB(9.76%、62.50%)、PA(48.78%、87.50%)、TIBC(28.05%、62.50%),见图3B。
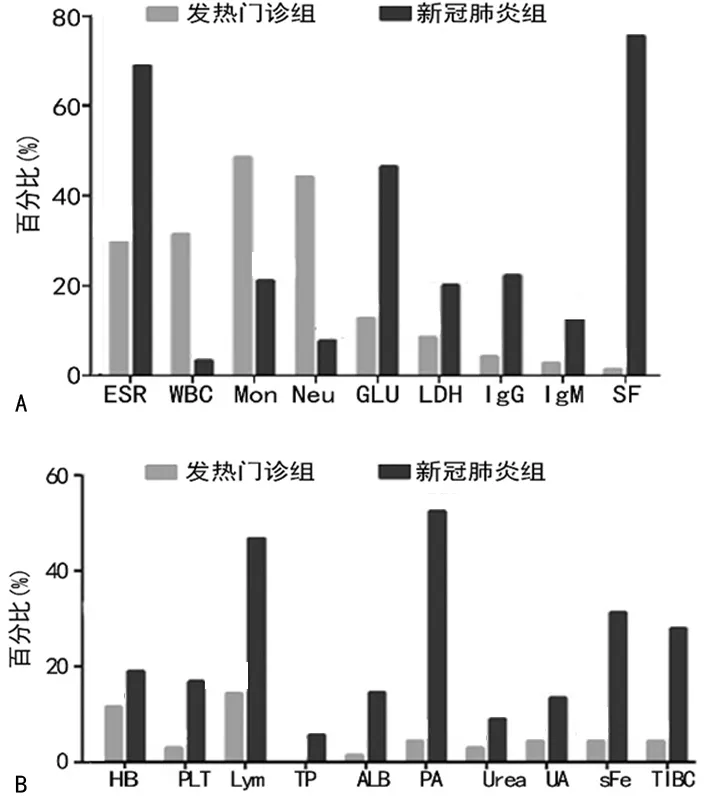
注:A为高于正常参考区间上限指标;B为低于于正常参考区间下限。
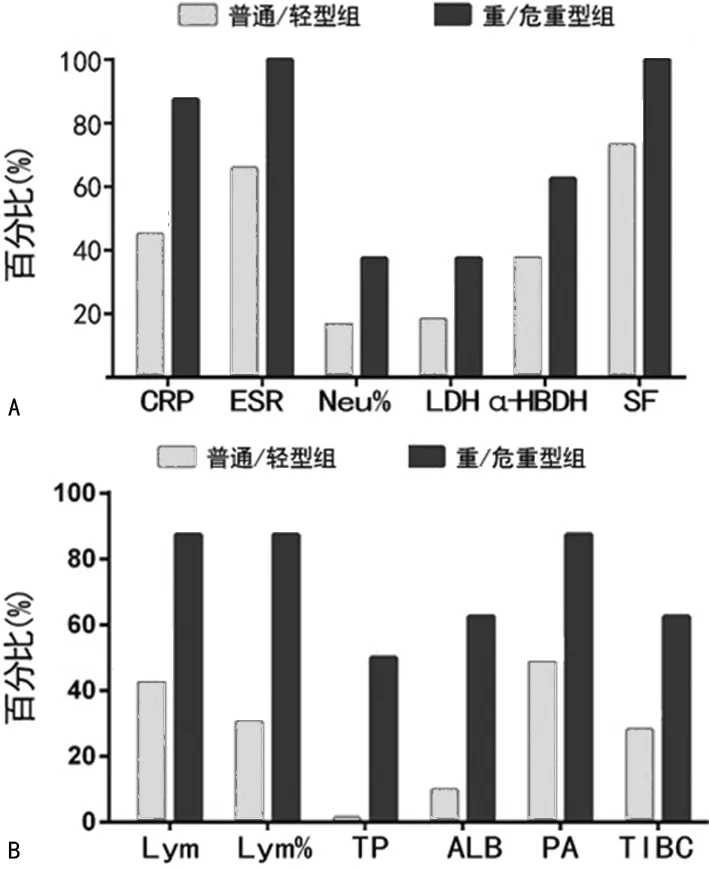
注:A为高于正常参考区间上限指标;B为低于于正常参考区间下限。
3 讨 论
冠状病毒科只感染脊椎动物,与人和动物的多种疾病有关[8]。COVID-19疫情在全球蔓延,严重威胁着人类的生命安全与身心健康。目前该病的实验室诊断技术主要依赖于病毒核酸检测和特异性抗体检测。前者是对病毒RNA基因组进行检测,特异性较高,是目前诊断COVID-19的金标准;后者是对病毒感染后人体免疫反应产生的特异性抗体进行检测,是辅助该病诊断的有力补充。但是受采样质量、抗体产生窗口期、试剂、人员操作等多种因素的影响,两种方法均存在一定的“假阴性”。因此,COVID-19患者的实验室检查结果特点或对临床诊疗有一定的辅助参考价值。
本研究结果显示,所收治的90例COVID-19确诊病例中,各年龄段均有发病,人群普遍易感,但高龄患者更易发展为重/危重型;在性别上男女病例的比例为1∶0.76,男性略多于女性,但性别在病情严重程度上的差异无统计学意义,这与此前部分学者的报道一致[9-10]。本研究中,多数COVID-19患者以发热、咳嗽、胸闷气促为首发症状,但仍有少数患者症状不典型或不明显。另外,35.56%的COVID-19确诊病例有糖尿病、高血压等基础疾病,其中87.5%的重/危重型患者存在基础疾病史,这提示在COVID-19患者的临床诊疗中应重视基础疾病的治疗[11]。
CRP和ESR是炎症和感染的敏感标志物。本研究中,新冠肺炎组和发热门诊组患者CRP水平差异无统计学意义(P>0.05),但重/危重型组COVID-19患者的CRP水平明显高于普通/轻型组患者(P<0.05);ESR在大多数COVID-19患者中出现异常升高,而且在重/危重型组病例中的升高程度更加明显。这说明新型冠状病毒感染可以在机体内诱发炎性反应,CRP和ESR的升高对判断疾病严重程度有一定的参考价值。
本研究中46.67%的COVID-19患者出现Lym减少,其在新冠肺炎组患者中的水平明显低于发热门诊组(P<0.05),同时重/危重型组COVID-19患者Lym的降低程度较普通/轻型组患者更为明显(P<0.05),可见新型冠状病毒可以攻击淋巴细胞,进而在体内诱发免疫反应。Lym可以用于COVID-19与其他流感样疾病的鉴别诊断,也可作为判断COVID-19严重程度的辅助指标之一。不同于发热门诊组患者的WBC、Mon、Neu升高,多数COVID-19患者WBC、Mon、Neu表现为正常或降低,因此WBC需要与白细胞分类结合分析,可以在一定程度上辅助疾病诊断。另外新冠肺炎组患者Hb和PLT水平较发热门诊组降低(P<0.05),可能是因为病毒损害红系和巨核系的增生能力或其他间接免疫机制所致[12]。
在血清生化指标方面,部分新冠肺炎组患者表现为GLU、LDH水平升高,而TP、ALB、PA、Urea、UA水平降低,这一方面提示新型冠状病毒感染除累及肺和免疫系统外,可能对心脏、肝脏、肾脏也有不同程度损害[13],另一方面也可能与患者的营养状况不佳和临床用药有关。另外,新冠肺炎组IgG和IgM水平较发热门诊组明显升高,这与ZHAO等[14]的研究结果一致。但是,本研究中IgG和IgM在普通/轻型组与重/危重型组COVID-19患者间的差异无统计学意义(P>0.05),这可能是由于重/危重型患者年龄普遍偏大,基础免疫功能相对低下难以刺激免疫球蛋白产生所致。
本研究还发现,与发热门诊组相比,新冠肺炎组患者SF水平明显升高,而sFe和TIBC水平明显降低,且SF升高和TIBC下降的程度与病情严重程度相关(P<0.05)。铁代谢相关指标的异常可能与部分COVID-19患者外周血中Hb降低有关。但值得注意的是,临床上常将SF作为判断体内铁贮存量的重要指标之一,但却往往忽视了其作为急性时相反应蛋白的属性。实际上,在感染、炎症、组织损伤等各种应激状态下,SF水平均可出现明显升高[15]。本研究中,新冠肺炎组有75.56%(68/90)患者均出现SF水平明显升高,而发热门诊组中仅有1.43%(1/70)患者有SF水平升高表现。这提示SF、CRP和ESR的联合检测或可成为新型冠状病毒感染的预警指标。
总之,新型冠状病毒感染可以造成以肺和免疫系统为主的多脏器损害,除CRP、ESR、IgG、IgM水平升高和Lym减少外,SF水平升高和sFe、TIBC水平降低对COVID-19的诊断和评估其严重程度有一定的辅助价值。在COVID-19确诊患者的治疗中,需要对血常规、肝功能、肾功能、心肌酶、免疫球蛋白、补体及铁代谢等实验室指标进行及时、准确的监测,方能实施精准对症治疗,正确评估疗效和预后,促进患者早日康复。

