CRP、ESR及NT-proBNP与川崎病冠状动脉损害的相关性研究
薛秋雨,潘 筱
(1.潍坊医学院临床学院,山东 潍坊 261000;2.临沂市人民医院儿内二病区,山东 临沂 276000)
川崎病(Kavasaki disease,KD)又称皮肤黏膜淋巴结综合征,其是一种病因未明的全身血管炎,好发于5岁以下儿童。1967年日本川崎富作医生首次报道KD,目前已经成为发达国家儿童获得性心脏病最常见病因,其发病率有逐年上升的趋势[1]。KD可累及全身中小动脉,其中以冠状动脉损害(coronary artery lesions,CAL)最严重,可引起冠状动脉扩张(coronary artery dilation,CAD)或狭窄、冠状动脉瘤(coronary artery aneurysm,CAA)、血栓栓塞,是儿童获得性心脏病发病的重要原因[2]。KD的发病机制目前尚不明确,早期临床表现不典型,因此早期预测CAL、尽早进行干预是目前治疗KD的重点。多种炎症因子参与了KD的发生发展过程,C-反应蛋白(C-reactive protein,CRP)及红细胞沉降率(erythrocyte sedimentation rate,ESR)作为最活跃的炎症标志物,在KD急性期显著升高[3]。N末端脑利钠肽前体(N-terminal pro-brain natriuretic peptide,NT-proBNP)是一种神经内分泌因素,由心室肌细胞合成和分泌,其表达与心室压力和心肌功能有关,可作为判断有无心力衰竭及严重程度的参考指标。本研究通过统计KD急性期患儿CRP、ESR、NT-proBNP的情况,分析其与CAL的关系,以期为KD临床的早期诊治提供依据。
1研究对象与方法
1.1研究对象
选取2018年1月至2019年6月临沂市人民医院儿内二病区诊治的84例KD患儿为研究对象。
纳入标准:①符合KD(包括IKD)的诊断标准[4];②入院前未经静脉注射丙种球蛋白(intravenous immunoglobin,IVIG)、阿司匹林等药物治疗;③病程<10天;④临床资料完整。排除标准:①伴有严重的肝、肺、肾等功能障碍;②有药物过敏、感染性疾病、遗传代谢病、恶性肿瘤等;③发热出疹性结缔组织疾病;④先天冠状动脉畸形。本研究已取得临沂市人民医院伦理委员会及患儿家长知情同意。
1.2方法
1.2.1临床病例资料
收集KD患儿入院当天(未治疗前)的实验室检查结果:CRP、血沉、血小板、NT-proBNP;记录KD患儿临床表现特征。根据患儿有无冠状动脉损害,将其分为CAL组(17例)和无CAL组(67例)。
1.2.2超声心动图的检查
CAL的诊断及分类标准[4]:①超声心动图正常指冠状动脉壁光滑,回声细薄,无任何部位扩张。冠状动脉内径0~3岁<2.5mm、~9岁<3.0mm、~14岁<3.5mm。②CAD指冠状动脉内径超过上述标准但<4.0mm,冠状动脉内径/主动脉根部内径(CA/AO)<0.3。③CAA指不同形状的CAD,冠状动脉内径为4.0~7.0mm,CA/AO>0.3,或冠状动脉呈瘤状扩张。④巨大CAA:冠状动脉内径≥8.0mm,CA/AO≥0.6。
1.3统计学方法

2结果
2.1两组患儿临床特点的比较
在84例KD患儿中,男48例,女36例。CAL组患儿17例(20.2%),男12例,占70.6%,女5例,占29.4%;无CAL组患儿67例(79.8%),男36例,占53.7%,女31例,占46.3%。两组患儿的性别、年龄比较差异均无统计学意义(均P>0.05)。两组患儿结膜充血、淋巴结肿大、杨梅舌、手足硬肿临床表现分布差异均无统计学意义(均P>0.05);两组患儿的白细胞计数、ESR水平差异均无统计学意义(均P>0.05);CAL组患儿发热时间较无CAL组长(P<0.05);CAL组患儿的CRP、NT-proBNP均较无CAL组高(均P<0.05);CAL组患儿较无CAL组容易出现皮疹(P<0.05)。两组一般临床特点的比较见表1。

表1 CAL组与无CAL组临床特点的比较结果
2.2多因素Logistic回归分析
以CAL为因变量,将发热时间、皮疹、CRP、NT-proBNP为自变量,进行Logistic回归分析,结果显示:CRP、NT-proBNP是KD患儿急性期发生CAL的独立危险因素(均P<0.05);而发热时间、皮疹与CAL的发生无关联(P>0.05),见表2。

表2 KD急性期合并CAL的多因素Logistic回归分析
2.3 CRP和NT-proBNP水平的ROC曲线比较
以特异度为横坐标,敏感度为纵坐标,绘制ROC曲线,NT-proBNP较CRP有更大的曲线下面积。NT-proBNP水平曲线下面积为0.860(95%CI:0.783~0.938),当NT-proBNP水平预测界值为595.1pg/mL时,获得最大约登指数为0.687,其敏感度为100.0%,特异度为68.6%;CRP水平曲线下面积为0.606(95%CI:0.425~0.787),当CRP水平预测界值为65.9mg/L时,获得最大约登指数为0.291,其敏感度为52.9%,特异度为22.4%,见表3、见图1。
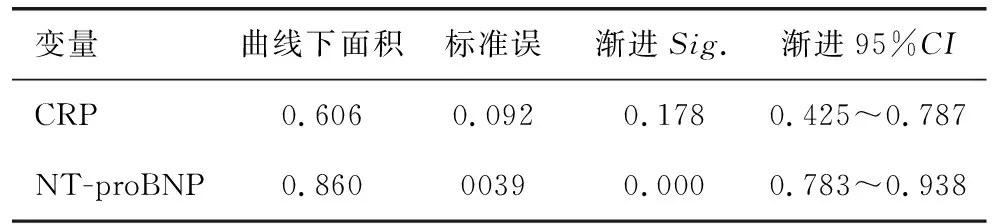
表3 CRP和NT-proBNP水平的ROC曲线下面积

图1 CRP和NT-proBNP水平的ROC曲线
3讨论
3.1 KD与CAL的关系
KD是儿童期急性发热出疹性疾病,病因尚不明确,可能与多种细菌及病毒感染[5]有关。KD的典型临床表现为发热超过5天以上,并伴有球结膜充血、颈部淋巴结肿大、多形性皮疹、口唇改变、手足硬肿等。目前对KD的诊断尚无明确的实验室标志物及影像学检查手段,因此KD的确诊依赖于临床表现和排除其他临床表现相似的病因。KD在急性期有严重的血管免疫炎症反应,包括血管内皮细胞的活化、细胞因子的激活和血管通透性的增加等,容易导致CAL[6]。有研究表明,静注IVIG及阿司匹林的应用使CAL的发生率由25%降低到约4%[7]。但对已经发生CAL的患儿,目前尚无较好的治疗手段,因此早期发现CAL的有关危险因素并给予及时干预是非常必要的。有研究表明,KD合并CAL的危险因素主要有性别、年龄、临床症状不典型、合并感染、发热持续时间长、实验室相关指标及遗传基因等[8]。在KD急性期患儿血清中,CRP、ESR和NT-proBNP水平可升高[9-10]。
3.2 CRP和NT-proBNP对KD合并CAL的预测作用
本研究显示,CAL组CRP、NT-proBNP水平均较无CAL组有所增高(均P<0.05)。ROC曲线分析显示,当CRP>65.9mg/L时,其预测CAL具有一定的诊断价值,表明CRP明显升高是KD合并CAL的危险因素;当NT-proBNP>595.1pg/mL时,其预测CAL具有一定的诊断价值,表明NT-proBNP明显升高也是KD合并CAL的危险因素。因此,检测CRP和NT-proBNP水平对诊断KD患儿合并CAL有一定的参考价值。有研究表明,ESR在KD的急性期可升高,但在IVIG治疗后也会出现升高,所以ESR不应单独用来监测炎症活动[11]。有文献表明,CRP更有助于评估冠状病变的存在,而不仅仅有助于KD的初始诊断,并且NT-proBNP较CRP更有助于诊断KD[12]。本研究结果与该假设相符。
本研究显示CRP水平是KD合并CAL的独立危险因素,表明CRP与KD合并CAL之间存在关联。NT-proBNP是由心室肌细胞合成并释放,心室扩大、心室壁应力增高均可使其分泌增加,具有利尿排钠的作用[13]。KD患儿急性期的NT-proBNP水平会显著上升,在恢复期降低,并且NT-proBNP水平与心功能水平呈负相关[14]。有研究显示,在KD急性期,心脏左室收缩顺应性显著降低,而在应用IVIG治疗后立即升高,这可能是NT-proBNP在KD急性期升高的原因[15]。Cho等[16]对KD与一般发热患者对比显示,KD急性期患者的NT-proBNP水平明显高于其他发热性疾病患者。Lin等[12]对NT-proBNP进行了Meta分析,发现NT-proBNP可作为诊断KD的有用标志物,其升高原因可能与KD引起的血管炎和心肌炎有关。Bilal等[17]研究显示,NT-proBNP水平升高可预测KD合并CAL的风险。本研究显示,KD患儿急性期NT-proBNP水平也是升高的,且NT-proBNP为CAL的独立危险因素,表明NT-proBNP与CAL之间存在关联。
综上所述,对KD患儿急性期血清CRP和NT-proBNP水平的评估有助于对冠状动脉损害的预测,但本研究中KD合并CAL的病例数偏少,因此有待继续收集相关病例并进一步深入研究。

