妊娠合并血栓性血小板减少性紫癜4例临床分析
李玲霞,吕小慧,刘朵朵,乔谷媛,陈必良,刘淑娟,杨 红
(空军军医大学第一附属医院妇产科,陕西 西安 710032)
血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)是一种罕见的弥漫性微血管内凝血综合征[1],成年人发病率约为3/100万,其中75%为女性[2],妊娠是诱发TTP的重要因素之一[3]。妊娠合并TTP起病急骤,进展迅猛,临床可表现为血小板减少、微血管病性溶血性贫血、神经系统异常“三联征”或“五联征”(三联征+肾脏损害及发热),但多数患者首发症状复杂多样,极易漏诊、误诊,死亡率达80%,其严重威胁母儿健康。近年来,随着对该病的逐步认识,加之血浆置换及免疫抑制剂等的应用,妊娠合并TTP的死亡率已降至20%左右[4]。本文通过回顾性分析近年来空军军医大学第一附属医院产科收治的4例妊娠合并TTP患者的临床资料,提高对妊娠合并TTP的认识,加强诊疗措施,以期进一步降低该病对母儿的危害。
1资料与方法
1.1一般资料
收集2011年8月至2019年6月期间空军军医大学第一附属医院产科收治并诊断为妊娠合并TTP的4例患者的临床资料,该研究通过了伦理。
1.2辅助检查
对妊娠合并TTP患者的主要辅助检查包括:血常规、尿常规、血凝、肝肾功能、乳酸脱氢酶(lactic dehydrogenase,LDH)、外周血涂片、Coombs实验、血管性血友病因子裂解酶13(ADAMTS13)活性、腹部超声及头颅CT等。
2结果
2.1患者的一般情况及临床表现
患者年龄为20~34岁,孕周为21~38+6周;初产妇3例,经产妇1例;初发病例3例,复发病例1例。4例患者具有典型的“三联征”表现:血小板减少、微血管病性溶血性贫血、神经系统异常,其中病例2伴肾脏损害及发热,为典型的“五联征”。4例患者均未正规产检,一般资料及临床表现见表1。

表1 4例妊娠合并TTP患者的一般情况及临床表现
2.2患者的实验室检查情况
4例患者均有溶血性贫血及血小板减少;病例1及病例2均有肾功能不全,分别处于肾功能代偿期及失代偿期;病例3和病例4查外周血涂片,均发现破碎红细胞比例>2%,病例4的ADAMTS13活性结果为8.9%(正常参考范围:68%~131%),<正常值的5%。4例患者辅助检查情况见表2。

表2 4例患者的辅助检查结果
2.3患者的治疗情况
病例1:因“孕38+6周,皮肤瘀斑及咽痛5天”入院,发现胎儿窘迫急诊行剖宫产,为预防产后出血,术中给予红细胞2IU及血小板10IU,术后1天出现肾衰、少尿,继而意识模糊,死亡。
病例2:因“孕37+3周,头晕3天”入院,给予地塞米松、血小板、红细胞后剖宫产,产后出血2 000mL,共输红细胞26.5IU、血浆1 480mL、血小板30IU及冷沉淀20IU,术后血小板持续下降,给予丙种球蛋白及重组人血小板生成素,术后第4天出现发热,术后第7天病情恶化,出现神经系统异常:嗜睡、淡漠、反应迟钝,继而烦躁不安,死亡。
病例3:因“孕21周,头痛1天”就诊于当地医院,给予红细胞2IU,血小板20IU纠正贫血及血小板减少,头痛曾好转。4天后因“头痛加重,伴有意识不清、烦躁等”转入本院,给予丙种球蛋白及地塞米松治疗3天,无效,给予血浆置换,3天后血小板升高,意识无明显好转,行剖宫取胎术,术后继续输血浆400mL,红细胞4IU,术后第4天神志恢复,继续血浆置换,病情平稳出院,在当地医院继续治疗。
病例4:因“孕32周,心慌气短1周”入院,完善检查过程中发现胎死宫内,给予血浆置换,每日1次,并间断小剂量输洗涤红细胞8IU,同时给予丙种球蛋白及地塞米松。病情平稳后剖宫取胎,术后继续血浆置换,每日1次。因血小板不升反降,考虑为难治性TTP,术后第7天加用利妥昔单抗,第9天加用环孢素+丙种球蛋白+甲泼尼龙,于术后第17天停用环孢素,甲泼尼龙逐渐减量,最终病情稳定,出院口服药物随诊。4例患者治疗过程见表3,血小板变化趋势见图1。
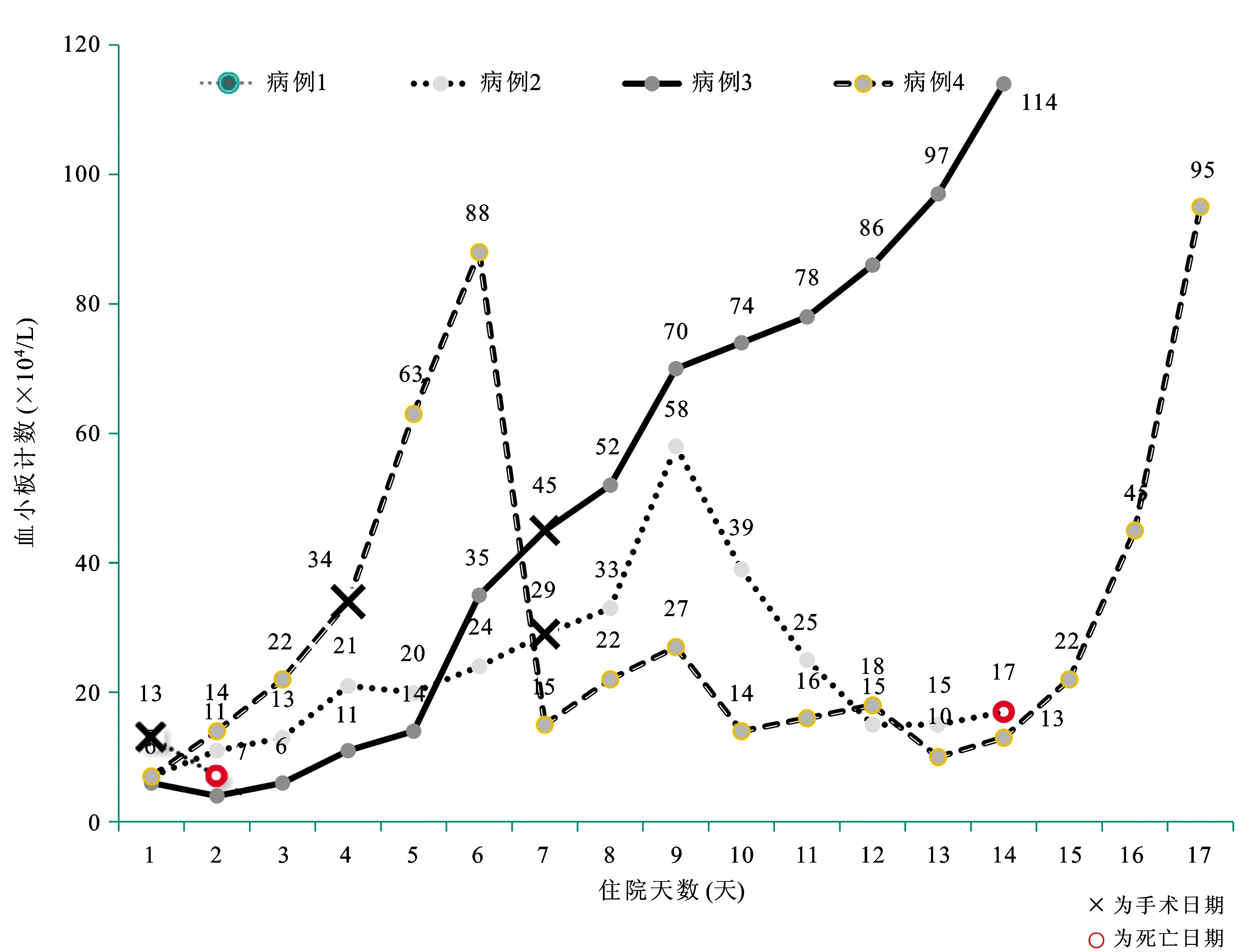
图1 4例患者的血小板动态变化趋势

表3 4例患者的治疗过程及结局
2.4随访情况
随访至今,病例3于当地中医院定期复查,间断口服中药,各项化验指标均正常。病例4于本院血液科门诊定期复查,各项化验指标均正常。
3讨论
3.1妊娠合并TTP
妊娠合并TTP是产科罕见的致死率极高的疾病,以微血管病性溶血性贫血和血小板减少为主要特征。1924年Moschcowitz首次提出TTP,发病原因及机制尚不清楚。目前认为,TTP的发病与血管性血友病因子(von Willebrand factor,vWF)增加及ADAMTS13(vWF裂解酶)活性下降密切相关[5]。妊娠期生理性凝血因子包括vWF可能增加3倍以上,而ADAMTS13活性下降,可能降至正常水平的25%~30%,故认为妊娠是诱发TTP的重要因素。妊娠前有TTP病史的患者,妊娠期复发率达100%。本资料中,病例1既往有TTP病史。TTP确诊的金标准为ADAMTS13活性<正常值的5%和vWF-73基因突变;符合临床症状的“三联征”或“五联征”也可临床诊断进行治疗。本资料中仅有病例4为实验室诊断,检测ADAMTS13活性为8.9%,<正常值的5%,其余3例均为临床诊断。
3.2妊娠合并TTP的临床表现及诊断
妊娠合并TTP患者的临床首发表现复杂多样,极易误诊、漏诊。临床中出现典型“五联征”者仅占20%~40%,多为病程晚期,出现“三联征”者约占60%~80%。本资料中,4例患者均出现血小板减少、微血管病性溶血性贫血[如中、重度贫血,外周血涂片中查见破碎红细胞≥2%,LDH异常升高,血红蛋白尿和(或)间接胆红素升高]及神经系统症状(如咽痛、头痛、头晕、视物模糊),为典型“三联征”表现。本资料中,病例2伴发热、肾脏损害,为“五联征”表现。上述临床表现亦常见于HELLP综合征、妊娠期急性脂肪肝、弥散性血管内凝血(disseminated intravascular coagulation,DIC)、系统性红斑狼疮(systemic lupus erythematosus,SLE)、ITP等疾病,极易误诊,可通过有无高血压、脂肪肝、肝功及血糖异常、凝血功能异常、自身免疫性抗体及血小板抗体等进行鉴别。ITP极少出现肾脏损害及神经系统异常,如有神经系统异常多合并有颅内出血,影像学可辅助诊。ADAMTS13活性检测可进一步排除Evans综合征等。本资料中,病例2出现了严重的神经系统异常,病例3外周血涂片破碎红细胞>2%,病例4的ADAMTS13降低,是修正诊断或确定诊断的重要依据。因此,当出现严重贫血、重度血小板减少、LDH异常增高,而白细胞计数正常,肝酶正常,凝血正常,需高度怀疑TTP,肾脏损害和神经系统异常多为TTP终末期表现。
3.3妊娠合并TTP的治疗
3.3.1关于血浆置换
妊娠合并TTP的治疗方案尚未达成共识,目前认为,血浆置换是首选且最为有效的治疗方法[6]。血浆置换不仅可以补充ADAMTS13,还能去除该酶的自身抗体和超大分子量的vWF多聚体。Scully等[7]报道了妊娠早期合并TTP患者,经过正规血浆置换或血浆输注,其持续妊娠至足月分娩活婴。Panaitescu等[8]也报道了1例重度获得性TTP患者急性发作后不久怀孕的患者,对其进行了4个疗程的血浆置换,妊娠期间未复发TTP,足月分娩一健康活婴,产褥期顺利。如果临床上出现难以鉴别的HELLP综合征、ITP、妊娠期急性脂肪肝等疾病时,亦可早期使用血浆置换。本资料中病例4入院时疑诊TTP,但尚不能排除Evans综合征等,积极给予血浆置换,病情明显改善。因此早期疑诊,及早血浆置换是治疗TTP中最为关键的措施。
3.3.2关于免疫抑制疗法
免疫抑制疗法亦是治疗妊娠合并TTP的重要手段[9]。糖皮质激素、利妥昔单抗、环孢素等可减少血管内皮损伤细胞因子产生、减少血小板的破坏及减少自身抗体介导的ADAMTS13的清除。利妥昔单抗可用于严重难治性或复发性TTP[10-11]。有研究表明,早期使用利妥昔单抗可缩短血浆置换的疗程,改善预后[12];但其对胎儿的不良反应尚不明确,故对妊娠期患者慎用。有研究显示,在血浆置换及激素治疗的基础上加用免疫抑制剂治疗可显著提高缓解率[13-14]。本报道中,对病例4进行血浆置换,终止妊娠后进展为难治性TTP,血浆置换+激素冲击+利妥昔单抗联合治疗后血小板仍未上升时,治疗方案的调整极具挑战性;术后第9天,在上述治疗方案的基础上加用免疫抑制剂环孢素及丙种球蛋白,血小板逐渐升至正常,最终病情稳定。
3.3.3关于终止妊娠
终止妊娠是治疗TTP的方法之一。有研究认为,孕期血液的高凝状态会持续至产后6周,若血浆置换治疗3~15天后化验指标无改善,终止妊娠可以改善高凝状态,从而改善母婴预后[15]。本资料中,对病例3给予血浆置换3天,意识状态无明显改善,遂行剖宫取胎,术后继续血浆置换,预后良好。但终止妊娠并不一定能改善疾病的预后,本资料中,虽然对病例1和病例2很快终止了妊娠,但未行血浆置换,最终死亡。
3.3.4其他治疗
输注血小板可能会加重血栓栓塞,因此仅建议在出现危及生命的严重出血时考虑使用。本资料中,病例1、病例2、病例3在尚未行血浆置换时,因不同原因输注了不同剂量的血小板,均出现了严重的神经系统症状,不能排除输注血小板加重了病情的进展。其他药物如抗凝剂阿司匹林能减少疾病的复发,叶酸片及铁剂能纠正贫血,病情稳定后可作为维持治疗。
综上所述,妊娠合并TTP起病急,临床表现多样,早期诊断困难,病情进展迅速,母儿死亡率高,需产科、儿科、血液科、麻醉科及重症医学科等多学科协作,早诊断,尽早行血浆置换,联合免疫抑制剂治疗,适时终止妊娠,改善母儿预后。

