以问题为基础的学习教学模式在三年制全科医学教学中的教学效果和现实意义分析
张娟,王萍,周洁,吴国霞
北京大学第三医院延庆医院(延庆区医院)呼吸内科,北京 102100
全科医学作为一个医学专业学科具有综合性,集康复医学、临床医学、预防医学、人文社会学等为一体,教学内容较为广泛[1]。作为全科医学医生临床实践能力和专业综合能力均要较强,教学方法和效果直接关系到全科医学人才的培养[2]。近年来,三年制全科医学逐渐开展,但三年制医学生年龄跨度大,学习能力差异大,教学水平的提升对医学教育至关重要。而在医学教育中教学模式多种多样,不同教学模式教学效果也存在差异性[3]。在教学实践中发现以问题为基础的学习教学模式,即PBL教学模式,与传统教学模式的灌注式、填鸭式不同,学习基础设定为患者疾病问题,教学中心主要为学生,而教师仅发挥教学引导作用[4]。教育环境直接影响学生的学习满意度和学习效果,也是教学质量一个重要的评价指标[5]。在全科医学教学中应用PBL教学模式,有效刺激学生学习积极性和主动性,在学生解决问题能力和综合素质培养中发挥重要的作用,可影响医学教育环境,现实意义较大。因三年制全科医学在进行传统教学模式时,发现三年制全科医学生学习期限短,学习效果较本科全科医学生差,故为提高教学效果,选择2018年8月—2021年8月临床医学专业学生64名三年制全科医学生进行对照研究,总结PBL教学模式的现实意义和教学效果,现报道如下。
1 资料与方法
1.1 一般资料
选取临床医学专业学生64名,2020年9月—2021年8月临床学生34名予以以问题为基础的学习教学模式归入观察组,年龄19~31岁,平均(25.35±2.15)岁;男10名,女24名。2018年8月—2020年8月临床学生30名予以传统教学模式归入对照组,年龄19~29岁,平均(24.39±1.20)岁;男8名,女22名,两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。所有学生均知情该研究,自愿参与配合。
1.2 方法
对照组学生所用的教学模式为传统教学模式,主要为教师讲解,学生记忆和背诵理论知识,实践教学在教学中适当穿插;在课后,教师以教学内容为依据布置课后作业,学生以自由的原则分组解决和处理作业,在正式上课时教师集中讲解,将问题解决。
观察组学生所用的教学模式为PBL教学模式,方法:①在实施教学前,教师均接受专业的培训,培训内容主要为PBL教学模式的理论知识、教学方法等,以充分掌握和了解此教学模式,充分认识其内涵,以便教师可对有效实施此教学模式。②教学分组。教师以学生个性特点、学习差异性、学生数量为依据合理分配学生,共分为4组,每组8~9名学生;教师提出要求,各组经讨论推选主持人,1名。③PBL教学模式。在教学前,针对其他小组,主持人对该节课教学重点和教学目标进行介绍,简单介绍所用的病例,引导学生投身于临床情境中;针对此病例,教师鼓励学生积极提问,针对此病例疾病预防、临床、社科、理论知识等展开小组讨论,解决疑问,如果问题仍无法解决,或针对其他相关问题,教师支持和鼓励学生,在课余时间翻阅文献资料、小组讨论以解决问题;再次上课时,教师引导学生,分析学习成果(课余时间),再次指导学生交流和讨论;主持人对此堂课学生学习情况进行总结,而教师则实施指导点评。
1.3 观察指标
①教学结束后,组织学生考试,主要包括实践操作、理论知识,100分为满分,分数与教学效果成正比;②对比医学教育环境影响,利用教育环境测量工具实施评估,主要包括学生对社交、环境、学术、教师、学习的知觉,每项满分分别为28分、48分、32分、44分、48分,分值越高证实影响更积极;③对比学生对教学满意度,利用自制问卷实施统计,100分为满分,评价项目包括非常满意、基本满意、不满意,分值范围为80~100分、60~79分、<60分,总满意度=(非常满意人数+基本满意人数)/总人数×100.00%;④对比交流恐惧改善情况,利用PRCA-24交流恐惧自陈量表对交流恐惧情况进行评价,120分为满分,分值越高交流恐惧越重。
1.4 统计方法
采用SPSS23.0统计学软件处理数据,符合正态分布的计量资料采用(±s)表示,组间差异比较进行t检验;计数资料采用[n(%)]表示,组间差异比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组学生考试成绩对比
与对照组比较,观察组考试成绩(实践操作、理论知识)均明显较高,差异有统计学意义(P<0.05)。见表1。
表1 两组学生考试成绩对比[(±s),分]
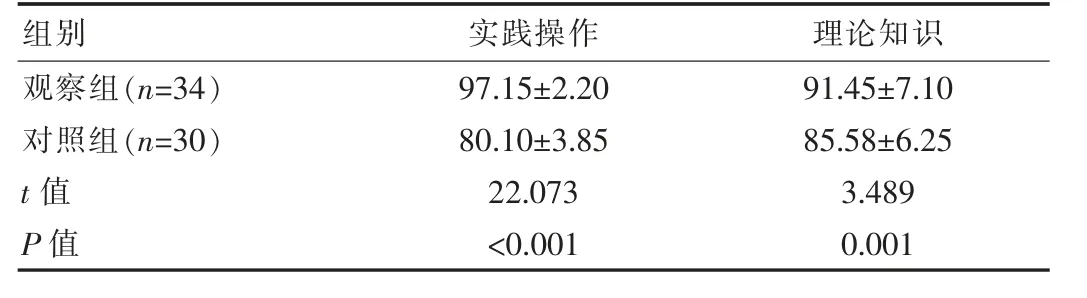
表1 两组学生考试成绩对比[(±s),分]
组别实践操作 理论知识观察组(n=34)对照组(n=30)t值P值97.15±2.20 80.10±3.85 22.073<0.001 91.45±7.10 85.58±6.25 3.489 0.001
2.2 两组学生医学教育环境影响对比
与对照组比较,观察组医学教育环境影响(对社交、环境、学术、教师、学习的知觉)各项评分均明显较高,差异有统计学意义(P<0.05)。见表2。
表2 两组学生医学教育环境影响对比[(±s),分]

表2 两组学生医学教育环境影响对比[(±s),分]
组别社交环境学习观察组(n=34)对照组(n=30)t值P值19.15±3.05 12.12±2.16 10.508<0.001 39.25±2.10 30.20±2.55 15.564<0.001 26.95±1.00 18.40±1.85 23.371<0.001学术 教师38.00±5.42 30.05±5.18 5.978<0.001 31.05±3.60 25.40±2.16 7.485<0.001
2.3 两组学生教学满意度对比
与对照组比较,观察组总教学满意度明显较高,差异有统计学意义(P<0.05)。见表3。

表3 两组学生教学满意度比较[n(%)]
2.4 两组学生交流恐惧改善情况对比
教学前两组评分比较,差异无统计学意义(P>0.05);与对照组比较,教学后观察组交流恐惧评分明显较低,差异有统计学意义(P<0.05)。见表4。
表4 两组学生交流恐惧改善情况对比[(±s),分]

表4 两组学生交流恐惧改善情况对比[(±s),分]
组别教学前 教学后观察组(n=34)对照组(n=30)t值P值87.88±7.15 88.16±7.22 0.156 0.877 54.35±9.10 73.25±9.45 8.143<0.001
3 讨论
在临床医学教育中全科医学教育为重要组成部分,通过全科医学教育可有效推动学生综合素质的提升。教学模式直接关系到教学效果。传统教学模式却呈现诸多的不足,教学体验为填鸭式、灌输式,学生学习理论知识,此教学模式较为落后,遏制其学习主动性和积极性,教学主体主要为教师,教师主讲,学生被动接受教学内容。并且,传统教学模式阻碍学生间和师生间交流,导致学生产生交流恐惧症,影响实际工作中的人际关系。通过传统教学模式学生理论知识尚可,但是沟通能力和问题解决能力较差,对实际操作能力造成影响[6]。针对临床医学学生,较高的实际操作能力直接影响医学水平,也直接影响治疗效果[7]。首都医科大学延庆教学医院接收的三年制全科专科学生,通过二年观察发现其基础理论知识薄弱,课前不了解本节课的内容,传统的授课方法对学生来说难以理解,且受课时影响,教学效果不佳。基于此,2020年9月—2021年8月为促进教学效果提升,以培养学生综合素质,积极推动医学教育环境,进行以问题为基础的学习教学模式的学生为观察组,与2018年8月—2020年8月年采用传统教学模式为对照组进行对照研究,结果表明与对照组(80.10±3.85)分、(85.58±6.25)分比较,考试成绩(实践操作、理论知识)观察组学生(97.15±2.20)分、(91.45±7.10)分均明显较高(P<0.05)。与对照组(12.12±2.16)分、(30.20±2.55)分、(18.40±1.85)分、(30.05±5.18)分、(25.40±2.16)分比较,医学教育环境影响(对社交、环境、学术、教师、学习的知觉)观察组各项评分(19.15±3.05)分、(39.25±2.10)分、(26.95±1.00)分、(38.00±5.42)分、(31.05±3.60)分均明显较高(P<0.05)。与对照组(73.33%)比较,观察组教总满意度(94.12%)明显较高(P<0.05)。教学前评分两组比较,差异无统计学意义(P>0.05);与对照组(73.25±9.45)分比较,教学后观察组交流恐惧评分(54.35±9.10)分明显较低(P<0.05)。可见,PBL教学模式效果更佳,不但可提升学生理论和实践操作成绩,同时可积极影响医学教育环境,提升教学满意度,改善交流恐惧情况,主要是由于PBL教学模式可积极调动学生学习积极性,积极影响医学教育环境,在实际教学中利用此教学模式可以规避传统教学模式,教学主体转变为学生,而教师则发挥指导、引导作用,学生通过交流、讨论、问题解决,对学习过程进行总结,使其参与积极性和学习主动性得以激发,进而充分练习实践操作,主动学习理论知识,使其知识体系构建起来,改善其交流恐惧感,提升学生自信心,进而改变学生对社交、环境、学术、教师、学习等问题,使得教学过程良好循环,以积极改善医学教育环境[8]。PBL教学模式以问题为基础,针对常见问题,鼓励学生提出问题,架设建立,学生对资料收集,论证架设,之后实施总结和归纳[9]。学生接受到此教学模式,主动学习,调动学习热情,使其熟练掌握全科医学技能和理论知识[10]。另外,该教学模式可拓宽学生知识面,在学习中形成团队合作、自主学习的意识,提升学生问题解决能力[11]。在PBL教学模式下,实现了实践和理论的结合,学生在掌握全科知识点的同时,终身学习、创造性思维、沟通技巧逐渐形成,进而获得以上满意的教学效果。但是在PBL教学模式应用过程中也并非完美,问题也是存在的,主要表现在教师未深入认识其内涵,在实际教学中无法充分掌握课堂流程;同时师生沟通和交流有待提升,否则学习方向会出现偏差[12]。针对以上不足,在教学前需强化课前培训,加强师生沟通,合理选择教学病例,教学病例要尽量典型,增加学生接触患者机会,以此才能更为完善PBL教学模式,实现更好的教学效果。除此之外,PBL教学模式可提升学习质量,促进教学满意度提升,有利于建立良好师生关系。甘强[13]研究中选择临床医学专业学生108名,比较和探讨PBL教学模式和常规教学模式的效果,结果显示考核成绩:实践操作分数分别为(97.12±4.17)分、(80.09±4.92)分,理论知识分数分别为(91.44±7.13)分、(85.59±6.28)分,教学满意度分别为96.30%、83.33%,可见PBL教学模式可促进学生实践操作、理论知识成绩提升,有利于教学满意度提升,与该次研究结果基本一致,证实了PBL教学模式的可行性和有效性。由于该次研究所选样本量较少,因此,研究仍存在一定的不足,为提升研究的深度和科学性,在接下来的研究中需选择大量样本,进一步分析PBL教学模式的现实意义和实践价值。
综上所述,三年制全科医学教学中以问题为基础的学习教学模式具有重大的现实意义,可促进教学效果提升,建议推广。

