经第2骶椎骶髂螺钉内固定治疗成人退变性腰椎侧后凸畸形合并骨质疏松症的效果
燕淼恒,寇红伟,尚国伟,姬彦辉,陈向荣,包德明,孙新志,程 田,郭俊杰,李劲峰,陈松峰,尚春风,朱 迪,刘正沛,赵 哲,王卫东,皮国富,刘宏建,王义生
郑州大学第一附属医院骨科 郑州 450052
退变性腰椎侧后凸畸形是由各种因素引起的椎间盘、椎间关节及韧带组织退变而导致的脊髓、神经根及血管受压,表现为胸背和腰骶部疼痛、驼背甚至间歇性跛行、下肢肌力下降和皮肤感觉减退等症状[1]。随着我国人口老龄化的到来,退变性腰椎侧后凸畸形合并骨质疏松症(osteoporosis,OP)已成为中老年人群中的常见病,患者日常活动和劳动能力减退,需长期服用大量止疼药物,严重影响患者生活质量。腰腿痛和神经源性跛行等症状较轻时,首选非手术治疗;当神经压迫症状较重和侧后凸畸形明显时,手术治疗是改善患者生活质量的有效方法。
经第2骶椎骶髂(second sacral alar-iliac,S2AI)螺钉内固定技术是脊柱矫形术中稳定性最好的固定方法,已成熟应用于腰骶骨盆部的矫形手术中[2-7]。传统的腰骶骨盆固定技术往往采用髂骨螺钉(iliac screw,IS)联合椎弓根螺钉的固定方法,该技术具有增强腰骶骨盆间稳定性的生物力学优势,对于稳固腰骶骨盆具有较好的效果。然而退变性腰椎侧后凸畸形患者多为老年人,常合并OP,若在长节段的腰骶骨盆矫形术中使用IS联合腰骶椎椎弓根螺钉,由于IS钉道较短,把持力低、固定不牢固,螺钉易松动,将导致患者腰骶部疼痛、内固定失败甚至需要再次手术。S2AI螺钉内固定技术不仅可以满足内固定强化的需要,提高腰骶骨盆的稳定性,同时可恢复脊柱生理曲度,避免内固定失败的风险。本研究对S2AI螺钉内固定技术在成人退变性腰椎侧后凸畸形合并OP患者后路矫形术中的矫形效果进行分析。
1 对象与方法
1.1研究对象收集2016年1月至2019年7月我院骨科收治的35例成人腰椎侧后凸畸形合并OP患者的资料。纳入标准:①退变性腰椎侧后凸畸形引起脊柱矢状位、冠状位失平衡需手术治疗者。②术后随访超过1 a者。③年龄大于55岁。④经双能X线骨密度(dual energy X-ray absorptiometry,DEXA)测量符合OP诊断标准。排除标准:①既往接受过脊柱肿瘤切除手术或脊柱内固定手术者。②合并脊柱结核或椎体转移瘤者。③精神异常无法正常沟通者。采用S2AI螺钉内固定(S2AI组)20例,其中男4例,女16例,年龄(62.9±5.7)岁;远端固定至第1骶椎(S1)节段(S1组)15例,其中男2例,女13例,年龄(62.9±5.7)岁。
1.2手术方法手术均由同一位主任医师完成。S2AI螺钉置钉方法:麻醉达成,患者俯卧于桥形气垫上,常规消毒铺巾,逐层切开并向外侧显露至S1、S2背侧神经孔,进钉点为背侧第1骶孔外1 mm与下方1 mm的交点,开路锥向外侧倾斜约40°至50°、向尾侧倾斜约20°至30°,其方向指向股骨大粗隆,当穿破骶髂关节有明显落空感时,此时深度约为35 mm左右。当进入约70 mm时,取出开路锥,球探探查钉道周围骨质是否完整,将球探留于钉道内透视骨盆正位、斜位,位置理想后攻丝,拧入螺钉,行责任节段减压、矫形、椎间融合后,分别于双侧各置入1根连接棒予以固定,最后取自体骨和同种异体骨进行后外侧植骨融合。留置引流管1根,逐层关闭切口。所有患者S2AI螺钉直径7.5 mm,长度8 cm。S1组常规经椎弓根置钉,远端固定至S1节段。两组手术全程均有运动诱发电位(motor evoked potential,MEP)和体感诱发电位(somatosensory evokedpotential,SSEP)监测,术中均应用自体血回输装置。记录手术时长及术中出血量。
1.3影像学测量及随访患者于术前,术后第7天,术后第3、6、12个月,之后每年一次,拍摄站立位脊柱全长正侧位X线片并测量以下参数:侧凸Cobb角,矢状面轴向距离(sagittal vertical axis,SVA),冠状面平衡(C7plumb line-center sacral vertical line,C7PL-CSVL),骨盆倾斜,局部后凸(regional kyphosis,RK)Cobb角。采用疼痛视觉模拟评分(visual analogue scale,VAS)评价术前、术后第7天、末次随访时患者疼痛改善情况。采用 Oswestry 功能障碍指数(Oswestry disability index,ODI)评价术前、术后第7天、末次随访时患者生活质量。记录术后脊柱失代偿、断钉、退钉、近端交界性后凸(proximal junctional kyphosis,PJK)和远端交界性后凸(distal junctional kyphosis,DJK)发生率。
1.4统计学处理采用SPSS 22.0进行数据分析。两组年龄、手术时长、出血量、随访时间的比较采用两独立样本的t检验;两组手术前后侧凸Cobb角、SVA、C7PL-CSVL、骨盆倾斜、RK Cobb角、VAS和ODI的比较采用重复测量数据的方差分析;术后并发症发生率的比较采用确切概率法;检验水准α=0.05。
2 结果
2.1两组患者一般资料的比较两组患者年龄、手术时长、出血量和随访时间差异均无统计学意义,见表1。
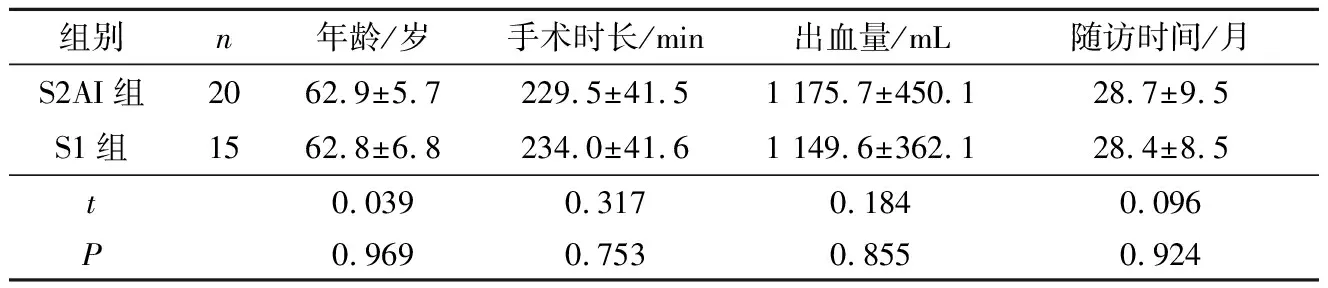
表1 两组患者一般资料的比较
2.2两组影像学参数测量结果见图1、表2。两组患者术后第7天及末次随访时侧凸Cobb角、SVA、C7PL-CSVL、骨盆倾斜及RK Cobb角均较术前减小(P<0.05);术后第7天与末次随访时比较差异均无统计学意义(P>0.05)。两组侧凸Cobb角、SVA、骨盆倾斜、RK Cobb角变化比较,差异均无统计学意义(P>0.05)。
2.3两组VAS和ODI的比较见表3。两组患者术后第7天、末次随访时VAS和ODI均较术前明显降低(P<0.05)。两组之间上述参数变化比较,差异无统计学意义(P>0.05)。
2.4两组并发症发生情况的比较患者术中均未出现SSEP及MEP信号的改变和丢失。术后随访中未发生退钉、断棒、PJK、DJK及脊柱失代偿。S1组有4例螺钉松动,且有1例因螺钉折断行翻修手术;有7例出现迟发性臀部疼痛。S2AI组无螺钉松动,2例迟发性臀部疼痛。与S1组比较,S2AI组术后螺钉松动和迟发性臀部疼痛的发生率降低(P=0.022)。
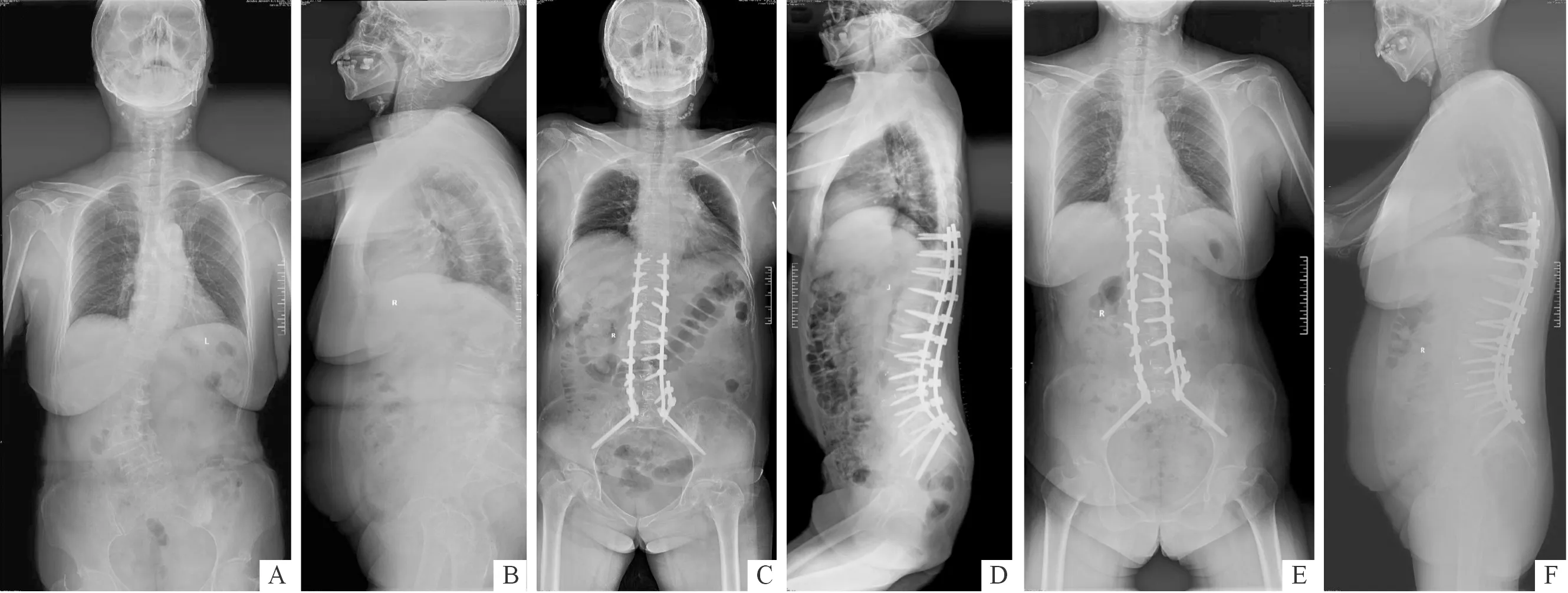
A、B:分别为术前脊柱全长正侧位X线片,术前侧凸Cobb角43°,SVA 58.1 mm;患者矢状位失衡,腰背部及双下肢疼痛。C、D:分别为术后第7天脊柱全长正侧位X线片,侧凸Cobb角18°,SVA 38.2 mm;矫形效果良好。E、F:分别为术后第24个月脊柱全长正侧位 X 线片,示冠状面和矢状面矫形效果维持良好

表2 两组术前、术后第7天及末次随访时影像学参数的比较
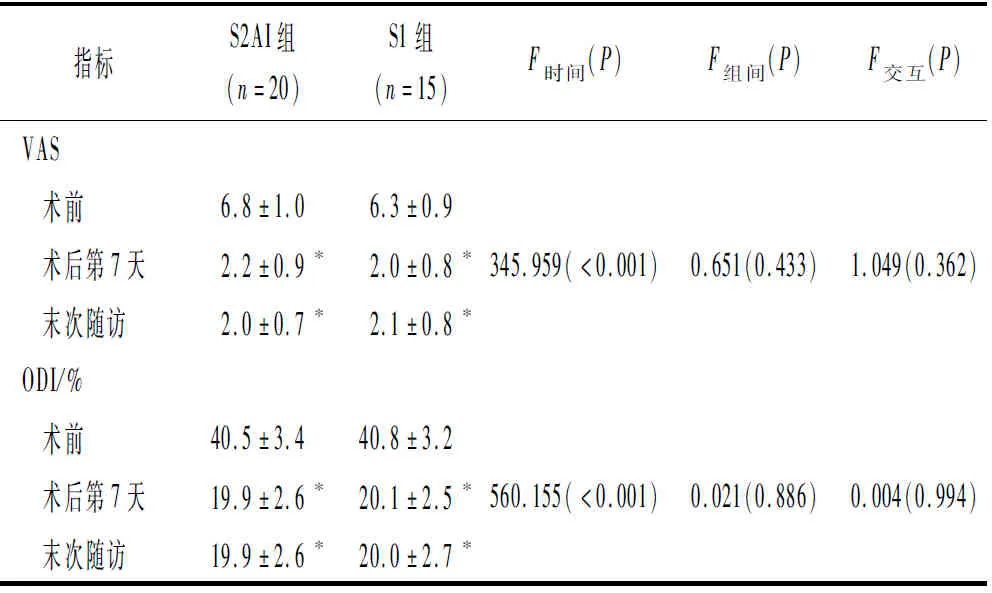
表3 两组术前、术后第7天及末次随访时VAS、ODI的比较
3 讨论
S2AI螺钉内固定技术是目前脊柱矫形手术中稳定性最好的固定方法,普遍应用于腰骶骨盆部的矫形手术中,尤其是退变性腰椎侧后凸畸形。此技术解剖标志明确易见,操作简便。国内有人[8]对此螺钉钉道的各种参数进行了CT测量,通过Light Speed工作站模拟理想的S2AI螺钉固定钉道,证实此螺钉固定在国人中具有可行性与安全性。传统IS内固定过程中需要大量剥离软组织,增加了术后感染的风险;手术部位距离维持骨盆平衡的重要肌肉韧带较近,容易造成背侧骶髂关节不稳定,IS进钉点位于髂后上棘突出处,位置表浅,内固定钉易引起疼痛、压疮及皮肤破溃等并发症[9]。与传统的IS内固定技术相比,S2AI螺钉内固定技术进钉深度比IS技术更深,钉穿过骶骨和骶髂关节,穿行于髂骨内,钉道更长,同时穿透三层皮质骨,大大增加了内固定强度,进钉点与腰椎椎弓根螺钉大致呈线性关系,与腰椎内固定系统连接相对简单。
Sponseller等[6]报道,32例接受S2AI螺钉内固定的患者骨盆倾斜矫正率达70%,冠状面Cobb角矫正率达67%。刘臻等[10]的研究结果表明,S2AI螺钉内固定技术治疗退变性腰椎侧后凸畸形可以获得满意的矫正率,纠正骨盆倾斜,减少术后疼痛和断棒等并发症的发生风险。也有研究[11]表明,55%的成人脊柱畸形患者在使用S2AI螺钉后骨盆入射角降低。针对不同骨盆入射角的患者特异性制定截骨矫形方案,调整连接棒的角度,尽可能恢复脊柱的平衡状态,重建脊柱骨盆矢状面平衡,可达到最佳的治疗效果[12]。Shabtai等[13]报道,S2AI螺钉位置更深,皮下组织充分覆盖,减少了术后腰骶部疼痛的发生率,同时也可显著降低术后内固定断裂、螺钉松动、切口感染率及再手术率。
我们应用S2AI螺钉内固定技术治疗腰椎侧后凸合并OP的患者20例,术前、术后第7天影像学参数测量结果显示,侧凸Cobb角由(37.4±7.3)°减少至(17.8±7.2)°,矫正率为(53.8±13.9)%;矢状面RK Cobb角由(41.6±21.6)°减少至(2.9±16.9)°,矫正率为(71.9±7.2)%;表明S2AI螺钉内固定技术用于退变性腰椎侧后凸畸形合并OP可获得满意的冠、矢状面畸形矫正效果。所有患者术后冠状面和矢状面失平衡均有显著改善。术后随访侧凸Cobb角、SVA、C7PL-CSVL、骨盆倾斜及RK Cobb角均未见明显丢失,表明S2AI螺钉对于腰椎侧后凸畸形合并OP患者的固定是牢固的。末次随访时VAS和ODI均有改善,表明此技术可以改善患者临床症状,提高其生活质量。
长节段固定会使脊柱骨盆交界处应力增加,如果抗拔出力不够,术后易出现内固定失败,假关节形成的风险会增加。Kim等[14]的研究表明,成人脊柱畸形远端融合至S1的假关节发生率高达24%。O′ Leary等[15]认为OP更容易引起长节段固定术后出现PJK,OP患者出现PJK的概率是非OP患者的2.13倍,骨量减少、骨微结构的破坏会导致内固定材料在椎体内的固定能力减弱。一项研究[2]报道了51例成年患者S2AI螺钉内固定术的影像学资料和至少5 a的随访结果,螺钉断裂率为6%[16],患者均未发生骶髂关节退行性变或融合,也未有L5-S1假关节形成。合并OP的患者更易出现DJK[17-18]。相对于IS,S2AI螺钉在合并OP的中老年患者中更能体现出生物力学优势,螺钉松动、钉尾外露、局部皮肤破溃和深部组织感染的发生率明显下降。本研究20例应用S2AI螺钉内固定的患者均合并OP,在术后随访中未发生退钉、断棒、PJK、DJK及脊柱失代偿等,患者生活质量明显改善。我们认为S2AI螺钉内固定技术,由于组织剥离部位局限在骶骨,无需过多暴露,可显著减少创口的面积,降低深部组织感染与臀部疼痛的发生风险。
Unoki等[19]认为远端固定到S2相对于固定到L5和S1,骶髂关节疼痛发生率降低,因此,对于长节段固定更倾向于固定到S2。我们认为对于严重的冠状面、矢状面失代偿,近端固定到T10以上且合并OP的患者远端均需固定至骨盆,远端固定至L5可能会导致冠状面、矢状面矫正不足及L5-S1的加速退变;固定融合至S1,容易引起L5-S1假关节形成及内固定失败。
综上,S2AI螺钉内固定技术可有效改善腰椎侧后凸畸形矢状面失衡,减轻疼痛,恢复脊柱生理曲度,纠正骨盆倾斜,在获得满意的矫形效果同时,保证了固定强度,大大降低了矫形丢失和严重并发症发生的风险,对于合并OP的退变性腰椎侧后凸畸形患者是较好的选择。但本研究病例数较少,为回顾性研究,存在选择偏倚,而且随访时间短,长期疗效有待进一步评估。

