克氏针固定联合喙锁韧带修复治疗急性肩锁脱位
陶日东,张新伟,黑金璇,王天成,王 俊
(滁州市第一人民医院骨科,安徽滁州239000)
肩锁关节是肩关节上方悬吊符合体的重要组成部分,亦为肩部主要损伤部位,占所有肩关节损伤的12%[1],多因外展位跌倒直接暴力作用所致。目前,Rockwood分型Ⅰ~Ⅱ型损伤,经保守治疗均能获得良好的临床效果,而Ⅲ型以上的患者均需进行手术干预。常用术式如喙突上移、TightRope袢钢板、锁骨钩钢板、Endobutton钢板等,各有优缺点,在临床工作中尚未形成共识[2]。
锁骨钩钢板通过在锁骨远端与肩峰之间的杠杆作用,控制锁骨远端的垂直稳定,为韧带愈合提供稳定的力学环境,同时钢板顶端与肩峰下表面为滑动接触,以减少对肩锁关节微动的影响[3]。但长期的临床应用发现,部分患者会因肩峰部位的支点作用,而出现肩峰疼痛、骨溶解等并发症。近年来,人们设计了Endobutton钛板和TightRope带袢钛板等弹性固定方法[4],该术式通过Fiberwire丝线在喙突与锁骨之间建立弹性连接,控制锁骨与肩胛骨垂直方向稳定。然而肩锁关节复杂的运动状态,不仅要求垂直方向稳定,而且要求两者在前后方向稳定,单根Endobutton或TightRope并不能提供前后方向的稳定。多根TightRope或Twin Tail TightRope增强控制前后向稳定的能力,但均显著增加患者的经济负担[5,6]。本研究采用克氏针联合喙肩韧带修复的方法治疗RockwoodⅢ-Ⅴ型肩锁关节脱位,取得良好的临床效果,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)年龄18~66岁;(2)影像证实RockwoodⅢ~Ⅴ型肩锁关节脱位;(3)受伤时间<3周;(4)术后随访12个月,资料完整。
排除标准:(1)局部软组织条件不佳及合并同侧肩部其他损伤;(2)合并臂丛神经损伤;(3)患者合并严重的心脑血管系统疾病,无法耐受手术;(4)随访资料不完整。
1.2 一般资料
2017年4月~2019年10月,59例患者符合上述标准,纳入本研究。依据术前医患沟通结果,将患者分为两组。两组患者术前一般资料见表1,两组患者在年龄、性别构成、损伤至手术时间和Rockwood损伤类型的差异均无统计学意义(P>0.05)。修复组采取克氏针联合喙肩韧带修复治疗24例,钩钢板组采用锁骨钩钢板治疗35例。本研究通过滁州市第一人民医院医学伦理委员会评审通过,所有患者签署知情同意书。

表1 两组患者术前一般资料与比较
1.3 手术方法
修复组:采取臂丛麻醉,平卧位,切口位于喙突上方约3 cm,显露远端肩锁关节肩峰侧,用手指探查至喙突下方,并将2根爱惜康5号丝线打折重叠后绕过喙突备用。分离锁骨远端,将之向前下方按压复位,从肩峰外侧纵形穿入2枚2.0 mm克氏针至锁骨远端。在喙锁韧带锁骨附着点附近钻2个2.5 mm骨孔,将上述备用的2根爱惜康5号丝线的一端引入骨孔,用Nice结技术,交替收紧固定。用可吸收缝线将撕裂的锥状韧带缝合,修复肩锁关节囊。冲洗,逐层关闭切口。典型病例影像资料见图1。
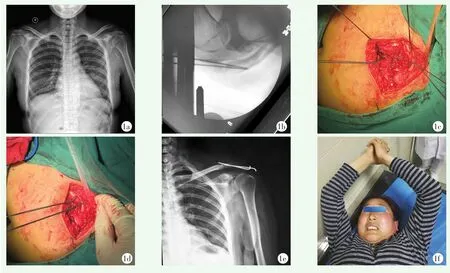
图1 患者,女,46岁,左侧肩锁关节脱位 1a:术前X线片示左侧肩锁关节脱位(RockwoodⅣ型),肩锁关节间距14.52 mm、喙锁间距11.85 mm 1b:术中C臂透视下手法复位,克氏针固定 1c:爱惜邦5号丝线穿过喙突及锁骨孔 1d:Nice结交替收紧固定喙突与锁骨 1e:术后2 d X线片示肩锁关节间距4.76 mm、喙锁间距9.51 mm 1f:术后6周去除克氏针后肩关节前屈上举良好
钩钢板组:同样采取平卧位,切口位于喙突上方4 cm。剥离锁骨上方的骨膜,将锁骨向前下按压复位,克氏针临时固定,3孔锁骨钩钢板,经肩锁关节后方插入肩峰下间隙,钢板与锁骨上表面持骨钳固定,检查肩锁关节复位情况,如出现过度加压,即锁骨远端低于肩峰,则将锁骨钩钢板弧度加大,否则,将弧度减小。打入3~4枚锁定螺钉,冲洗缝合切口。
1.4 评价指标
记录围手术期资料,包括手术时间、住院时间、住院费用等。采用完全负重活动时间、疼痛视觉模拟评分 (visual analogue scale,VAS)、Constant-Murley评分和肩外展上举活动度(range of motion,ROM)评价临床效果。行影像检查,拍摄肩关节负重正位X线片,测量肩锁关节间距及喙锁间距,观察内固定物与关节间隙的改变。
1.5 统计学方法
采用SPSS 22.0统计学软件进行统计分析。计量数据以±s表示,资料呈正态分布时,两组间比较采用独立样本t检验,组内两时间点比较采用配对T检验或单因素方差分析;资料呈非正态分布时,采用秩和检验。计数资料采用x2检验或Fisher精确检验。P<0.05为差异有统计学意义。
2 结果
2.1 围手术期情况
两组均顺利完成手术,术中无血管、臂丛神经损伤等严重并发症。两组围手术期资料见表2,修复组手术时间、术中出血量、切口长度、住院费用均显著少于钩钢板组,差异有统计学意义(P<0.05)。两组患者住院时间的差异无统计学意义(P>0.05)。
表2 两组患者围手术期资料(±s)与比较
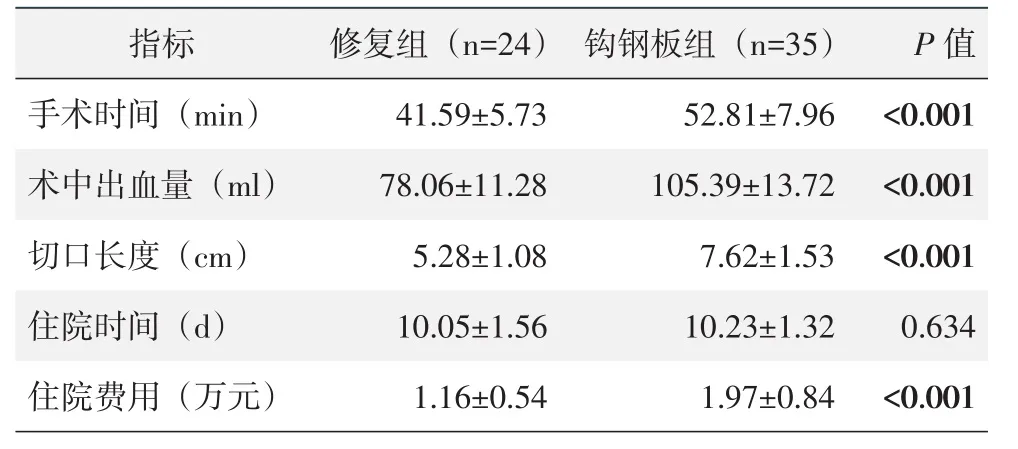
表2 两组患者围手术期资料(±s)与比较
指标手术时间(m i n)术中出血量(m l)切口长度(c m)住院时间(d)住院费用(万元)修复组(n=2 4)4 1.5 9±5.7 3 7 8.0 6±1 1.2 8 5.2 8±1.0 8 1 0.0 5±1.5 6 1.1 6±0.5 4钩钢板组(n=3 5)5 2.8 1±7.9 6 1 0 5.3 9±1 3.7 2 7.6 2±1.5 3 1 0.2 3±1.3 2 1.9 7±0.8 4 P值<0.0 0 1<0.0 0 1<0.0 0 1 0.6 3 4<0.0 0 1
修复组24例中,21例切口甲级愈合,3例切口乙级愈合;钩钢板组35例中,29例切口甲级愈合,6例切口乙级愈合;两组间差异无统计学意义(P=0.626)。住院期间,两组患者均未发生切口深部感染、症状性血栓等并发症。
2.2 随访结果
两组患者均获随访,随访时间8~12个月,平均(10.25±1.86)个月。修复组患者术后6周拔除克氏针,期间3例出现克氏针钉道感染,于术后4周拔除克氏针后愈合。随访期间无脱位复发、内固定失效及锁骨远端骨折等并发症。钩钢板组7例患者术后6个月随访时,出现肩峰部位疼痛,肩关节外展轻度受限。
两组患者随访资料见表3,两组患者完全负重活动时间的差异无统计学意义(P>0.05)。随时间推移,两组患者VAS评分显著下降(P<0.05),而Con⁃stant-Murley评分和肩外展上举ROM显著增加(P<0.05)。术前、术后1 d和术后2周,两组间VAS评分的差异均无统计学意义(P>0.05),但是,术后6个月和末次随访时,修复组VAS评分显著低于钩钢板组(P<0.05)。术前两组间Constant-Murley评分和肩外展上举ROM的差异无统计学意义(P>0.05),但是术后6个月和末次随访时,修复组的Constant-Murley评分和肩外展上举ROM显著大于钩钢板组(P<0.05)。
表3 两组患者随访结果(±s)与比较

表3 两组患者随访结果(±s)与比较
时间点指标完全负重时间(周)V A S评分(分)0.4 1 2 0.0 0 9 0.0 1 3 C o n s t a n t评分(分)肩外展上举R O M(°)术前术后1 d术后2周术后6个月末次随访P值术前术后6个月末次随访P值术前术后6个月末次随访P值修复组(n=2 4)7.4 8±1.1 7 5.3 1±1.1 7 4.1 9±0.6 8 2.3 7±0.5 1 1.3 2±0.3 8 1.1 7±0.2 6<0.0 0 1 5 3.1 8±4.8 6 8 6.2 9±5.4 2 9 2.1 7±6.3 5<0.0 0 1 8 9.5 4±1 0.3 5 1 3 8.2 6±7.2 2 1 6 3.4 8±1 0.3 9<0.0 0 1钩钢板组(n=3 5)7.5 9±1.4 1 5.2 4±1.0 8 4.2 8±0.9 1 2.2 9±0.4 6 2.0 6±0.4 2 1.6 2±0.3 4<0.0 0 1 5 4.0 7±3.4 3 8 2.9 4±4.2 2 8 8.2 8±5.2 9<0.0 0 1 9 0.2 1±1 1.5 1 1 2 0.7 3±8.8 6 1 4 9.4 6±1 3.5 9<0.0 0 1 P值0.7 5 4 0.8 1 4 0.6 8 1 0.5 3 3<0.0 0 1<0.0 0 1 0.8 2 0<0.0 0 1<0.0 0 1
2.3 影像学评估
两组患者影像学测量结果见表4。术后两组患者的肩锁关节间距、喙锁间距均显著小于术前,差异有统计学意义(P<0.05)。术前、术后2周及术后6个月,两组患者的肩锁关节间距、喙锁间距的差异均无统计学意义(P>0.05)。至末次随访时,钩钢板组4例患者出现肩峰下表面局限性的骨溶解。
表4 两组患者不同时间点影像测量结果(±s)与比较

表4 两组患者不同时间点影像测量结果(±s)与比较
修复组(n=2 4)钩钢板组(n=3 5)P值9.2 5±1.5 9 5.5 9±1.1 4 5.7 3±1.0 9<0.0 0 1 9.4 8±2.1 6 5.3 8±1.0 6 5.6 4±1.1 3<0.0 0 1 0.6 5 8 0.4 7 1 0.7 6 2指标肩锁间隙(m m)术前术后2周末次随访P值喙锁间隙(m m)术前术后2周末次随访P值1 4.7 6±3.7 3 7.5 5±1.4 7 8.7 3±1.2 4<0.0 0 1 1 4.9 2±3.2 8 7.4 9±1.5 2 8.1 4±1.8 3<0.0 0 1 0.8 6 2 0.8 8 2 0.3 4 3
3 讨论
对RockwoodⅢ-Ⅴ型肩锁关节脱位的手术治疗仍有很多不同的观点,常见的术式多达60余种,大概可归纳为以下三类[2],即肩锁固定、喙锁固定、韧带重建。但限于肩锁关节复杂的运动状态,每种修复方式均存在一定优势与不足,并不能完美的恢复肩锁关节功能。
本研究参照弹性固定与肩锁关节固定理念,设计克氏针联合Nice结固定的简易方案。该方案中爱惜邦缝线绕过喙突下方,一端经锁骨钻孔,一端置于锁骨皮质外,通过Nice结技术,实现喙锁之间的滑动加压固定,完全模拟了带袢钢板固定的原理,与镜下完成TightRope带袢钛板固定比较,本操作能够实现直视下缝合撕裂的肩锁关节囊上部及喙锁韧带残端,为便于韧带后期愈合。经24例患者临床应用及随访,结果显示修复组平均手术时间、住院费用均显著低于钩钢板组,而两者的平均住院时间无显著差异。不同时间段的VAS评分显示,在术后2周内两组之间差异无统计学意义,而末次随访时,修复组的VAS评分显著低于钩钢板组。进一步对两组患者末次随访时Constant-Murley评分进行比较显示,修复组的疼痛及活动范围优于钩钢板组,而日常生活及肌力无显著差异。笔者认为这主要由于修复组中对肩锁关节囊及喙锁韧带的修复。生物力学研究显示在前后向稳定中,肩锁关节囊韧带和锥状韧带对前稳定性的贡献相等,分别为23%和25.2%。肩锁关节囊韧带是后稳定性的主要贡献者(38.4%)[9]。而钩钢板组中缺少对肩锁关节囊的修复,有可能影响肩锁关节前后向稳定,特别是在上肢进行前屈上举过程。术后6个月两组患者肩锁关节间距及喙锁间距无显著差异,但钩钢板组4例患者出现肩峰下表面局限性的骨溶解。
该手术技术中注意事项: (1)修复组在切开显露时,限于前方联合腱阻挡,喙突基底部定位点往往显露不完全,而此位置为腋神经走行区,Rock⁃wood[10]通过实体解剖发现与腋神经平均距离为(22.0±3.4)mm;(2)由喙突顺行解剖圆锥韧带、肩锁关节囊及软骨盘,便于术中进行修复,尽量避免瘢痕愈合;(3)建立喙锁通道前,首先手法复位肩锁关节,直视下观察锁骨远端与肩峰的位置关系,提高喙锁通道的准确性;(4)锁骨侧两个缝线通道前后排列,以模拟锥状韧带和梯形韧带的位置,增加控制前后向移位的强度;(5)用Nice结交替收紧2根爱惜邦缝线。Nice结为滑结,容易进行加压,Nice结张力不用太大,收紧后固定即可[11]。
综上所述,克氏针联合Nice结固定治疗Rock⁃woodⅢ-Ⅴ型急性肩锁关节脱位,能够替代Tight⁃Rope带袢钛板及锁骨钩钢板,减轻患者经济负担,可更好的恢复肩锁关节功能,是一种简单实用的手术方法。

