早产儿维生素D水平与呼吸系统疾病的相关性研究
温志杰,张王芳,刘 芳,杨 鹏,李翠华
(武安市第一人民医院,河北 武安 056300)
呼吸系统疾病在早产儿中发病率高,近年来维生素D水平与胎儿的肺发育、成熟及呼吸系统疾病关系的研究成为了一个新的热点[1-2],维生素D缺乏不仅与新生儿呼吸窘迫综合征发病率有关[3-4],亦加重支气管肺发育不良[5-6]。此外,根据Nguyen等的研究,维生素D在间充质细胞和肺泡上皮细胞之间的相互作用中发挥着重要作用,并影响胎儿肺发育和肺成熟,从而进一步加重呼吸系统疾病[7]。本研究通过分析早产儿血清25-(OH)D水平与呼吸系统疾病的关系,为早产儿呼吸系统疾病的防治提供新思路。
1 资料与方法
1.1入选标准 ①出生胎龄<33周;②病例资料完善;③新生儿出生24 h内、维生素D补充之前静脉采血行维生素D检测。
1.2排除标准 ①出生有严重先天性畸形者;②新生儿有甲状腺功能减退者;③母亲孕期服用抗癫痫等药物影响维生素D代谢者。
1.3研究方法 本研究经武安市第一人民医院伦理委员会审核通过(2019-R-67)。分析2017年1月—2019年1月在武安市第一人民医院分娩的符合入选标准的120例早产儿资料,分娩时胎龄27+6~32+6(29.9±1.9)周。根据出生24 h内血清25-(OH)D水平,参考文献[7]将新生儿分为维生素D严重缺乏组(<10.0ng/mL)、维生素D缺乏组(10~20 ng/mL)、维生素D不足加充足组(>20 ng/mL)。收集3组新生儿人口统计学资料(胎龄、体重、性别、分娩方式、5 min Apgar 评分)、母亲情况(年龄、妊娠期并发症、产前激素使用情况)、新生儿入住NICU期间治疗情况[包括住院时间、用氧时间、有创呼吸机通气时间、无创呼吸机通气时间、肺表面活性物质应用情况(应用指征:胎龄<26周早产儿吸入氧浓度>0.3,或胎龄>26周早产儿吸入氧浓度>0.4)]及呼吸系统疾病[包括呼吸窘迫综合征(诊断根据临床症状、血气分析,并伴有典型胸部X射线表现)、肺炎、支气管肺发育不良(指出生后28 d仍需吸氧及有胸部X射线表现)]发生情况,分析血清25-(OH)D水平与早产新生儿呼吸系统疾病发生情况的相关性。
1.4血清25-(OH)D和血气检测方法 血清25-(OH)D水平采用化学发光免疫分析法检测,所用仪器为美国安捷伦的高效液相色谱仪串联质谱仪;血气分析采用德国罗氏血气分析仪检测。

2 结 果
2.13组早产新生儿人口统计学资料、母亲情况及血清25-(OH)D水平比较 维生素D严重缺乏组38例,维生素D缺乏组60例,维生素D不足加充足组22例。早产儿维生素D缺乏率为81.66%(98/120),维生素D严重缺乏率为31.66%(38/120)。严重缺乏组胎龄27+6~32+6周,出生体重880~2 050 g,血清25-(OH)D水平为2.6~9.8 ng/mL;缺乏组胎龄27+6~32+6周,出生体重820~2 030 g,血清25-(OH)D水平为10.4~18.4 ng/mL;不足加充足组胎龄29+1~32+5周,出生体重980~2 040 g,血清25-(OH)D水平为20.3~40.2 ng/mL。3组胎龄、体重、性别、剖宫产率、5 min Apgar评分、母亲年龄、母亲妊娠期并发症发生率和产前激素应用率比较差异均无统计学意义(P均>0.05),见表1。

表1 3组早产新生儿人口统计学资料、母亲情况及血清25-(OH)D水平比较
2.23组早产新生儿住院时间及入住NICU期间治疗情况比较 维生素D严重缺乏组的住院时间、用氧时间、使用有创呼吸机时间、无创呼吸机时间均明显长于其他组(P均<0.05),肺表面活性物质应用率高于其他组(P均<0.05)。见表2。

表2 3组早产新生儿住院时间及入住NICU期间治疗情况比较
2.33组早产新生儿呼吸系统疾病发生情况比较3组之间呼吸窘迫综合征、肺炎、支气管肺发育不良发生率比较差异均有统计学意义(P均<0.05)。 见表3。

表3 3组早产新生儿呼吸系统疾病发生情况比较 例(%)
2.4血清25- (OH)D水平与早产新生儿呼吸系统疾病发生情况的相关性 Logistic回归分析显示,低血清25- (OH)D水平是早产儿呼吸窘迫综合征(OR=4.99,P<0.001)、肺炎(OR=4.08,P=0.040)、支气管肺发育不良(OR=7.85,P<0.001)的危险因素。见表4。
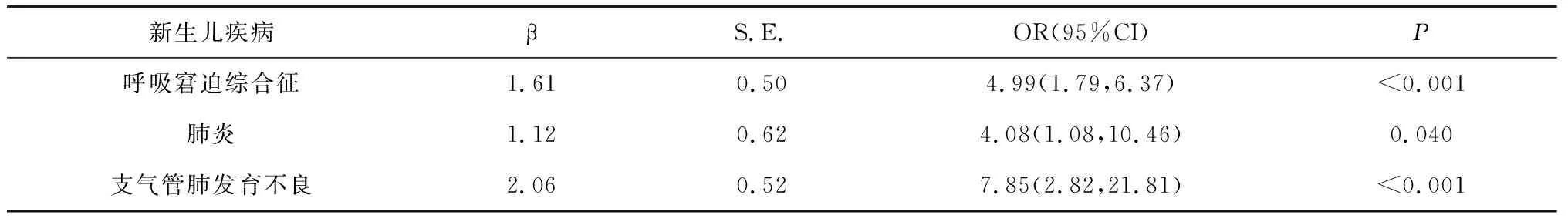
表4 血清25- (OH)D水平与早产新生儿疾病的Logistic分析
3 讨 论
维生素D是一种脂溶性维生素,胎儿本身不会产生维生素D,主要通过胎盘从母亲那里获得,而且主要发生在妊娠晚期[8],如果母亲不重视维生素D的摄入或者早产,从母体获得的维生素D少,故早产儿维生素D缺乏的发生率高。目前,维生素D缺乏已成为全球性的公共卫生问题。最近的研究显示,母亲缺乏维生素D,早产儿维生素D缺乏率达97.4%[9]。在美国的一项研究中,早产儿维生素D缺乏(<20 ng/mL)的发生率为79.8%,严重缺乏(<10 ng/mL)发生率达44.1%[10]。本研究显示,早产儿维生素D缺乏的发生率为81.66%,低于国内以往的研究,高于美国,可能与早产儿胎龄、母亲年龄、孕期户外活动时间、饮食情况及对维生素D缺乏的认识提高等有关。
维生素D能促进肺发育及肺成熟,进而促进肺泡表面活性物质的合成与分泌。研究显示,1,25(OH)2D3即活性维生素D3能在Ⅱ型肺泡上皮细胞表面的特异结合位点结合,促进Ⅱ型肺泡上皮细胞中表面活性物质中磷脂的产生,促进胎儿肺成熟和表面活性物质的合成[11-12]。动物实验证实,维生素D缺乏可降低肺活量,影响肺泡数量、肺泡隔厚度,从而影响肺发育[13]。本研究显示,早产儿出生时维生素D严重缺乏组氧气使用时间及应用有创、无创呼吸机辅助呼吸时间均长于其余2组,早产儿应用肺泡表面活性物质多,呼吸窘迫综合征发病率高,与周勤等[14]的研究一致。近年来,维生素D对儿童呼吸系统疾病影响的研究成为新热点,尤其是减轻感染性肺炎疾病的研究[11,15]。主要是活性维生素D3可介导单核细胞分化为巨噬细胞,下调粒细胞-巨噬细胞集落刺激因子的表达,减少炎症因子的分泌,增加抗菌肽的表达,同时加速诱导免疫应答[16-18]。
本研究中肺炎在维生素D严重缺乏组中常见,说明维生素D水平缺乏可增加肺炎的发病率,与Lu等[19]的研究一致。机制可能与维生素D的免疫调节作用有关,能加速诱导肺部的免疫应答,减少炎性反应的发生[20]。维生素D缺乏组支气管肺发育不良的发生率也较高,而支气管肺发育不良发生发展的病理生理基础为炎症,这与Çetinkaya等[5]的报道一致。本研究显示维生素D缺乏(<20 ng/mL)是呼吸窘迫综合征、肺炎、支气管肺发育不良的危险因素,可能与维生素D参与肺部发育有关。维生素D可以上调肺发育的假腺期,即支气管树和囊期即远端气道发育期,维生素D受体存在肺泡Ⅱ型上皮细胞中,通过特定的信号通路基因表达来完成,肺泡细胞上有维生素D的特殊结合点,结合后可与肺泡间质细胞与上皮细胞产生相互作用[21]。维生素D严重缺乏组住院时间及用氧气时间长,可能与维生素D缺乏增加支气管肺发育不良发生率有关。
综上,早产儿存在较高的维生素D缺乏率,维生素D严重缺乏可增加早产儿呼吸系统疾病的发病率,延长住院时间、用氧时间、呼吸机辅助通气时间。 孕期母体低维生素D水平容易导致胎儿早产及患喘息性疾病,因此支持孕妇需要足够的维生素D摄入量,怀孕期间户外活动及补充适当的维生素D对于预防早产及新生儿呼吸系统疾病非常重要。
利益冲突:所有作者均声明不存在利益冲突。

