阿尔茨海默病诊断标准的变迁:2021年版国际工作组标准解读
丁赛能,马小茜,赵倩华,,
1.复旦大学神经病学研究所,上海 200040
2.复旦大学附属华山医院国家老年疾病临床医学研究中心,上海 200040
3.复旦大学附属华山医院神经内科,上海 200040
4.复旦大学附属华山医院国家神经疾病医学中心,上海 200040
5.复旦大学脑科学前沿科学中心,上海 200040
阿尔茨海默病(Alzheimer’s disease,AD)是一种慢性进展的神经退行性疾病,具有发病率高、医疗成本高以及精神负担重等特点,是全球共同面临的重要健康问题。以AD 为代表的痴呆,在全球范围内累及4 700 万例患者,至2050 年,该人数将增至3 倍。中国60 岁以上痴呆患者已逾1 000 万例(其中约60%为AD 患者),占全球痴呆患者人数的1/4,是患病人数最多的国家。AD 对于老龄化日趋严峻的中国而言,是刻不容缓的医疗、经济和社会难题。
近年来,随着对AD 发病机制认识的不断深入,以影像学和体液标志物为代表的早期诊断技术不断涌现,带来如下改变:(1)促使AD 的诊断和干预窗口大幅度前移;(2)推动AD 诊断标准更新迭代;(3)为疾病修饰治疗(disease modifying therapy,DMT)的研发奠定基础。2011 年之后发表的各版AD 诊断标准都倚重生物学标志物的检测,将AD 从一种临床疾病推进为临床-生物学实体,甚至是纯生物学概念。在2021 年发表的国际工作组诊断建议中,DUBOIS 等对此进行了审慎而严谨的思考,强调临床表型仍是AD 诊断的基础和出发点。
本文回顾了AD 诊断标准的变迁,并与现今较为常用的AD 诊断体系进行比较,旨在为从事AD 相关工作的临床医师和科研人员提供参考。
1 AD 主要诊断体系的比较
目前较常使用的AD 诊断体系包括:美国国立神经病语言障碍卒中研究所-阿尔茨海默病及相关疾病协会(National Institute of Neurological and Communicative Disorders and the Stroke-Alzheimer’s Disease and Related Disorders Association,NINCDS-ADRDA)标准、美国国家衰老研究所-阿尔茨海默病协会(National Institute on Aging-Alzheimer’s Association,NIA-AA)标准/框架以及国际工作组(International Working Group,IWG)标准/推荐意见。其中,1984 版NINCDS-ADRDA 标准中对生物学标志物不作为强制要求,仍是目前临床应用最广的诊断体系。NIA-AA 和IWG 标准体系要求进行PET 检查以及脑脊液β 淀粉样蛋白(amyloid β-protein,Aβ)、Tau 蛋白和磷酸化Tau 蛋白检测,主要适用于科学研究。此外,NIA-AA 系列标准侧重于强调AD 的早期诊断,提出了临床前AD 的概念;IWG 标准仍将临床表型作为诊断的重要依据,对不典型AD 作出了明确定义。表1 列出各诊断体系的适用场景以及对生物学标志物的相应要求。
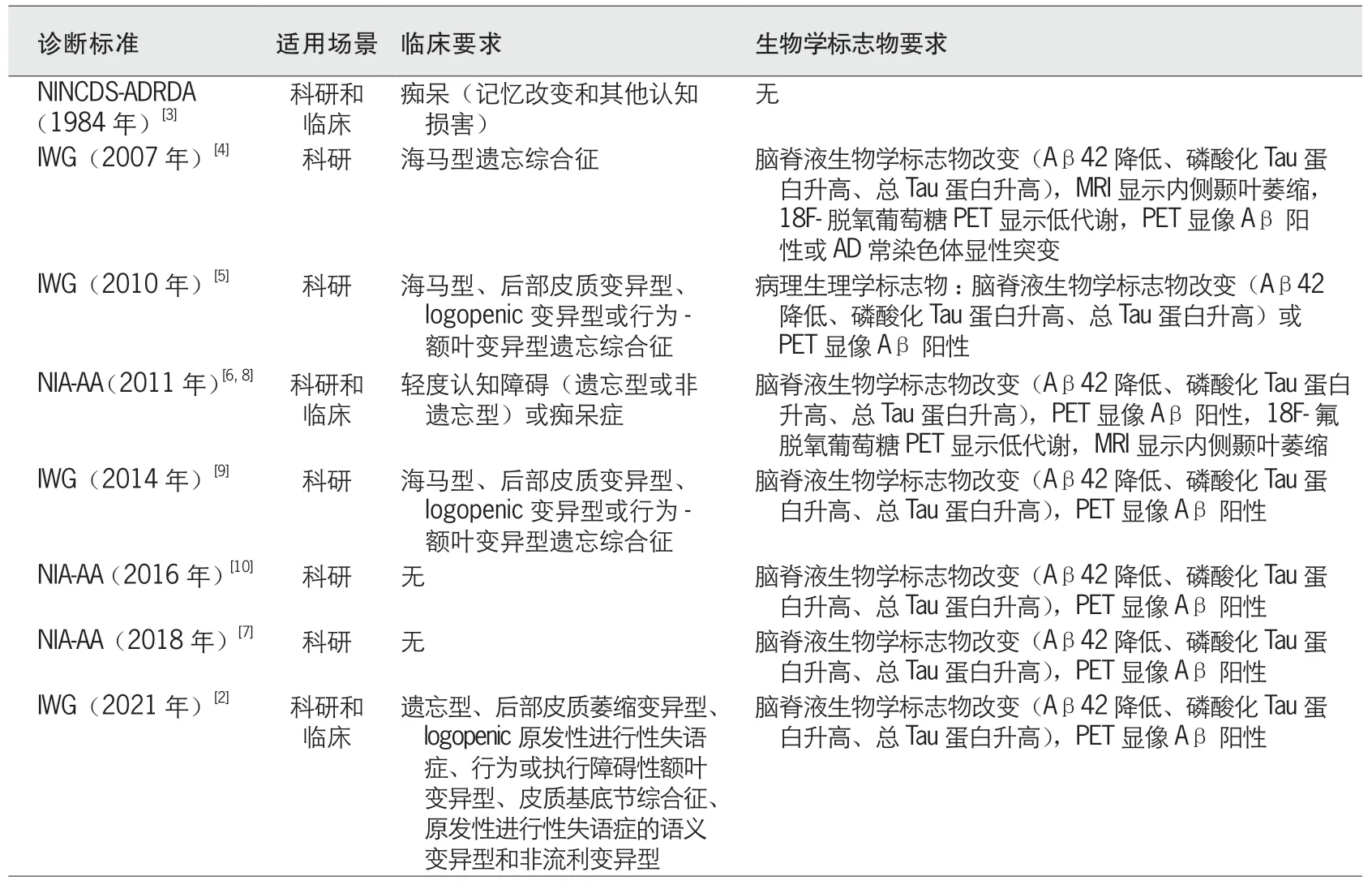
表1 AD 经典诊断标准的比较
2 AD:生物学概念还是临床实体?
在2021 年版IWG 推荐意见中,强调AD 的诊断仍应是基于临床-生物学,即要求同时存在AD 特定临床表型(表型阳性)以及AD 病理学方面Aβ 和Tau 蛋白均为阳性的证据(即生物学标志物阳性),方可考虑AD 诊断。
当认知测试和生物学标志物的检测结果接近临界点,诊断AD 应谨慎。可考虑重复测量生物学标志物,同时完善其他神经退行性病变检测(如18F-氟代脱氧葡萄糖PET 等),或进行临床随访。
AD 还可能与其他脑病理学改变共存,包括α-突触核蛋白病、血管病变、非AD Tau 病变和TAR DNA 结合蛋白43(TAR DNA-binding protein 43,TDP-43)病理学改变。其他的神经退行性疾病尸检结果也显示,AD 样病变常为共同的病理学改变。在上述情况下,AD 标志物均可呈阳性。临床医师应根据表型和随访情况来确定最终的诊断,而避免单纯依赖生物学检测进行诊断。部分复杂案例的最终确诊,仍需依赖尸检。
生物学标志物检查受到不同国家和地区检测可获得性、经济成本和医疗支付范围的限制。许多情况下,无法开展AD 标志物检测,此时应对患者进行临床综合征诊断(如遗忘型AD 或logopenic原发性进行性失语症),并且仍可进行严重度分级,并给予相应的治疗。
3 重视AD 的临床表型
在2021 年版IWG 推荐意见中,将临床表现分为3 种类型,并给出了对应的生物学标志物的诊断价值。
3.1 常见的AD 表型
包括海马型遗忘综合征(典型)、后部皮质萎缩(posterior cortical atrophy,PCA)变异型和logopenic 原发性进行性失语症。在临床症状符合常见表型的患者中,Aβ 和Tau 蛋白生物学标志物阳性可作为AD 的诊断依据。其中,Aβ 和Tau蛋白生物学标志物必须同时呈阳性。
3.2 少见的AD 表型
包括行为或执行功能障碍变异型、皮质基底节综合征(corticobasal syndrome,CBS)、原发性进行性失语症的非流利变异型和原发性进行性失语症的语义变异型。此类患者若同时存在Aβ 和Tau蛋白等生物学标志物阳性,则考虑很有可能是AD。
3.3 其他的AD 表型
路易体痴呆(dementia with Lewy body,DLB)、理查森综合征(Richardson’s syndrome)、亨廷顿病(Huntington’s disease,HD)和肌萎缩侧索硬化症(amyotrophic lateral sclerosis,ALS)与AD 相关性不强,即便AD 标志物阳性,诊断时也不应优先考虑AD。在这种情况下,AD 可能不是驱动临床表型的责任病因,而只是一种共同的病理改变。
4 AD 的生物学标志物检测及其适用人群
AD 的生物学标志物检测主要包含Aβ 和Tau蛋白的病理学检测。推荐的Aβ 病理学检测:(1)脑脊液中Aβ42 降低,Aβ40/Aβ42 比值升高,其中Aβ40/Aβ42 比值的诊断价值更高;(2)分子PET 检查显示,Aβ 标准化摄取值比率高于划界值。推荐的Tau 蛋白病理学检测:(1)脑脊液中磷酸化Tau 蛋白升高;(2)分子PET 检查显示,Tau 蛋白标准化摄取值比率高于划界值。值得注意的是,脑脊液中的总Tau 蛋白浓度在其他疾病(如脑外伤和克雅氏病等)中可有不同程度的升高,因此不推荐其作为AD 特异的诊断标志物。
根据迄今为止的研究结果,对于认知功能正常的无症状患者,尚无足够证据预测生物学标志物阳性状态(Aβ 阳性和Tau 蛋白阳性)的可靠临床轨迹。因此,在2021 年版IWG 推荐意见中,不推荐对认知功能正常的个体进行上述生物学标志物的检测。未来,如果具有疾病修饰作用的治疗或预防方案对延缓疾病显示出显著的疗效,则可能改变无症状患者的生物学标志物检测需求。
DUBOIS 等根据基因和生物学标志物检测结果,对个体进行AD 风险分层,分为绝对风险人群、高风险人群以及未确定风险人群。针对不同风险群体,可选择相应的随访、干预和治疗措施(表2)。
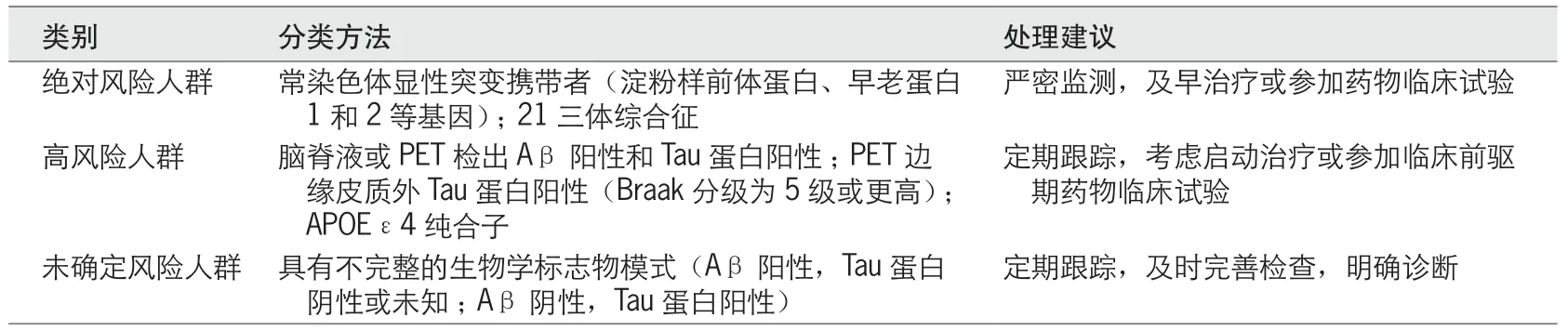
表2 根据生物学标志物检测结果对无症状人群进行AD 风险分层
5 外周血生物学标志物检测是否适用于临床诊断
近年来,高灵敏度检测平台如单分子免疫阵列技术和免疫吸附串联质谱等相继问世,大幅提升了外周血AD 相关生物学标志物的检测效率。目前,国内外正在临床病例和社区老人等不同群体中开展研究,并与经典的PET 和脑脊液检测进行比较,探索AD 外周血标志物的敏感度、特异度和诊断阈值等,评价其临床应用的可靠性。在2021 年版IWG 推荐意见中,临床实践暂不推荐将外周血血浆Aβ 和Tau 蛋白病理学标志物作为AD 的诊断标准。尽管血浆标志物具有一定的潜力,但在其被广泛认为是AD 病理(Aβ 阳性和Tau 蛋白阳性)的可靠证据之前,需要进一步的标准化和验证。
6 总结
AD 的诊断是临床-生物学的,即要求同时存在AD 的特定临床表型和AD 病理的生物学标志物证据(Aβ 阳性和Tau 蛋白阳性),其最终诊断需要临床医师具备综合评估临床症状和生物学标志物的专业知识。在临床实践中,应重视个体的表型,并将其作为诊断的基础和出发点。在认知正常的个体中,不建议开展病理生理学方面的生物学标志物检测。暂不推荐将血浆Aβ 和Tau 蛋白等病理标志物纳入AD 临床诊断标准。应开展深入而严谨的科学研究,对相应的生物学标志物开展进一步的验证。未来,如果DMT 的疗效确切且显著,或将改变生物学标志物检测的适用群体。

