腹腔镜子宫肌瘤剔除术对患者子宫微循环及再妊娠结局的影响
杨 华 严 平
湖北省公安县中医医院(434000)
子宫肌瘤多发生于30~50岁,多数患者无明显临床症状[1-2]。有学者认为,子宫肌瘤虽是良性肿瘤,但会破坏子宫正常生理结构,引起流产、不孕等事件[3]。对有生育要求的患者临床多采用子宫肌瘤剔除术,具有出血量少、伤口易愈合等优势[4]。通常采用传统的开放式肌瘤切除术治疗,手术视野较宽,肿瘤组织可直接切除,但对患者干扰较大,手术切口大,术后疼痛程度较显著,不利于术后恢复[5]。随着微创技术日渐成熟,腹腔镜手术具有创伤小、恢复快等优势[6]。本研究探讨腹腔镜子宫肌瘤剔除术对子宫肌瘤患者子宫微循环及再次妊娠的影响。
1 资料与方法
1.1 一般资料
选择2017年1月-2020年1月在本院接受治疗的180例子宫肌瘤患者。纳入标准:①符合诊断标准[7];②临床资料完整;③符合手术指征。排除标准:①重症;②神志不清;③妊娠期;④血液疾病;⑤药物、酒精滥用史;⑥宫体恶性肿瘤;⑦依从性较差。本研究经伦理委员会审批,患者均签署知情同意书。
1.2 治疗方法
根据子宫肌瘤剥除术方案的不同分为组。手术均为月经干净后第3~7天。对照组行开腹子宫肌瘤剔除术:全身麻醉后,耻骨联合上或下腹正中行横切口,探查肌瘤数目、大小,确认子宫切口,将肌瘤剔除,缝合瘤腔,逐层闭腹。观察组采用腹腔镜子宫肌瘤剔除术:全身麻醉后,脐孔下缘切口,制造人工气腹放入腹腔镜。常规剥离肌瘤假包膜,剔除后止血,常规缝合。
1.3 观察指标
记录围手术期情况;采集月经周期卵泡期抽取空腹静脉血检测孕酮(P)、雌二醇(E2);采用微循环观察仪检测血流灌注及毛细血管管径;采用经阴道三维超声测定血管化指数(VI)、血流指数(FI)、血管化血流指数(VFI);观察记录再次妊娠时间、分娩及并发症发生情况。
1.4 统计学分析
2 结果
2.1 一般情况
观察组91例,年龄(31.3±2.2)岁(25~36岁),肿瘤直径(3.5±1.1)cm(1.6~5.2cm),肌瘤数目(4.9±1.2)个(1~8个);病灶位于肌壁间52例,浆膜下39例。对照组89例,年龄(31.2±2.2)岁(24~37岁),肿瘤直径(3.5±1.2)cm(1.7~5.6cm),肌瘤数目(4.6±1.3)个(1~7个);病灶位于肌壁间53例,浆膜下35例。两组基线资料无差异。
2.2 两组围手术期情况比较
观察组手术时间长于对照组,出血量、肛门排气时间、下床活动时间及住院时间均少于对照组(P<0.05)。见表1。

表1 两组围手术期情况比较
2.3 两组子宫微循环比较
血流灌注及毛细血管管径治疗前两组无差异,治疗后两组上述指标均上升且观察组高于对照组(P<0.05)。见表2。

表2 两组手术前后子宫微循环指标比较
2.4 两组子宫内膜容受性比较
子宫内膜容受性指标治疗前两组无差异,治疗后两组均上升且观察组高于对照组(P<0.05)。见表3。

表3 两组手术前后子宫内膜容受性指标比较
2.5 两组再次妊娠情况比较
两组流产发生率无显著差异;观察组再次妊娠时间及早产发生情况低于对照组,足月产高于对照组(P<0.05)。见表4。

表4 两组再次妊娠情况比较
2.6 两组性激素水平比较
治疗后两组P、E2均下降且观察组低于对照组(P<0.05)。见表5。

表5 两组手术前后性激素水平比较
2.7 两组并发症比较
并发症总发生率观察组低于对照组(P<0.05)。见表6。
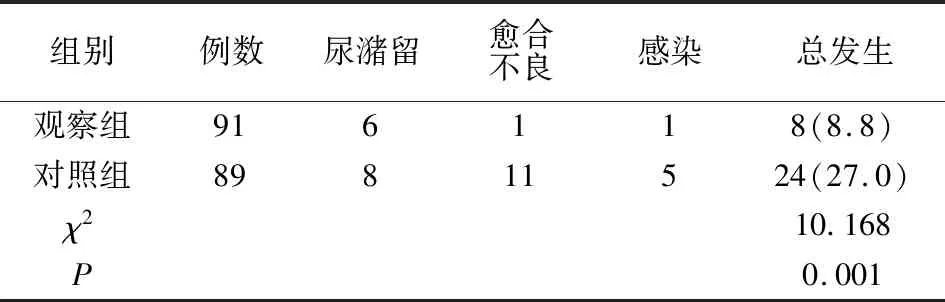
表6 两组并发症情况比较[例(%)]
3 讨论
子宫肌瘤患者多没有明显症状,当肌瘤较大时可导致患者腹胀,从而压迫膀胱严重影响患者生活质量[8-9]。发病机制尚不明确,可能与患者体内雌激素与孕激素水平有关[10-11]。子宫肌瘤切除术可改善临床症状,降低恶性子宫肌瘤发生的风险,是目前临床治疗的主要方式。
子宫肌瘤剔除术在保全患者子宫方面有显著优势,对患者的卵巢功能影响较小,被广泛用于子宫肌瘤患者的治疗中[12]。研究证实,微创内镜手术具有创伤轻、机体应激反应较小等优点,用于子宫肌瘤切除术对患者机体损伤较小[13]。本研究结果显示,使用腹腔镜子宫肌瘤剔除术的患者出血量、肛门排气时间、下床活动时间及住院时间均低于使用开腹手术的患者,且并发症发生率也低,说明腹腔镜子宫肌瘤剔除术可减少患者术中出血量及住院时间,具有较高的安全性,降低并发症发生率。分析其原因可能是:腹腔镜子宫肌瘤剔除术属微创手术,通过腔镜定位子宫肌瘤,手术使用电凝止血,减少术中出血量,对患者机体应激反应较小,还能剔除阔韧带、肌壁间的子宫肌瘤,有助于术后恢复,降低感染的发生率。
随着医学技术的飞速发展,临床对于子宫肌瘤手术疗效判定已从传统手术创口大小上升到对患者机体系统性评价。微循环指标血流灌注及毛细血管管径能综合反映患者机体血供情况及病灶微血供[14]。本研究治疗后患者血流灌注及毛细血管管径均上升且使用腹腔镜子宫肌瘤剔除术组更高,说明腹腔镜子宫肌瘤剔除术对患者宫颈微循环影响较小,术后恢复更快。陈体平等[15]研究也显示,腹腔镜子宫肌瘤剔除术对患者血液灌注及血流明显低于使用传统开腹手术。本研究结果还显示,使用腹腔镜子宫肌瘤剔除术的患者VI、FI及VFI上升程度较对照组更高,再次妊娠时间及早产发生情况较对照组更低,足月产高于对照组,说明腹腔镜子宫肌瘤剔除术对患者子宫内膜损伤较小,可有效改善患者的子宫内膜容受性,不会影响患者再次妊娠。分析认为:子宫肌瘤会引起子宫内膜容受性改变,增加流产风险,而腹腔镜子宫肌瘤切除术能较清晰观察患者的肌瘤数量、大小及部位等情况,对子宫内膜损伤更小,从而降低了早产的可能发生率。同时观察组患者性激素水平低于对照组,证实了腹腔镜子宫肌瘤剔除术对患者性激素影响较小。分析其原因:患者卵巢供血受手术一定影响,血循环障碍可导致性激素异常,而腹腔镜子宫肌瘤剔除术对患者机体影响较小,术后患者前列腺素释放减少,使内分泌过程受到抑制,对患者性激素影响更小。
综上所述,应用腹腔镜子宫肌瘤剔除术临床效果显著,可有效改善患者子宫微循环及再次妊娠,且并发症较少。

