浅析系统性红斑狼疮外周血固有淋巴细胞变化与其临床相关性
李璐 杜勇 李敬 师晓强 贾艳辉
【摘要】目的:深入探析系统性红斑狼疮病患者外周血当中固有淋巴细胞变化及其临床相关性。方法:任意筛选从2017年11月到2018年5月治疗于我院的风湿免疫科病患者,并且符合相应年龄段,且规避免疫有关病症及其家族史遗传的身体健康群体,流式细胞术检测外周血当中ILC、B细胞、CD4+T与CD8+T细胞百分比值,解析ILC各亚组之间的变动偏差,区别于B细胞、T细胞亚群相互间的关联性。酶联免疫吸附实验检测血浆当中包括细胞介素(IL)-4、-33与干扰素-γ等细胞因子水准,并且解析ILC亚群和各因子的关联性。结果:具体划分为SLE活动组,即P=0.0037;SLE稳定组,即P=0.0462,分开跟健康对照组进行比较,外周血当中ILC百分比完全上升,伴随着ILC2百分比的提升,而SLE疾病活动度评价也随之下降,两者呈现负相关,SLE病患者当中ILC2即r=0.1543,P=0.0288与ILC3百分比即r=0.3136,P=0.0011对比IL-4水准呈现正相关。结论:SLE病患者ILC细胞百分比失调和病症活动有着紧密关系,细胞因子出现不寻常表现也掺杂当中,需要深入研究功能与作用。
【关键词】系统性红斑狼疮;固有淋巴细胞;临床相关性
【中图分类号】R593.241 【文献标识码】A
【基金项目】保定市科技计划项目:艾拉莫德对系统性红斑狼疮患者B淋巴细胞的影响及临床疗效研究;(编号:2041ZF323)
系统性红斑狼疮的简称为SLE,其是一种多系统受累的自身免疫性疾病,在人体内形成对于核蛋白复合物的致病性身体抗体针对包含肾脏在内绝大多数器官有极大的损害影响。通过探究从中找出各种固有免疫细胞加入到SLE的发病中,参照ILC细胞因子谱把其划分为三大亚群,呈现出分泌干扰素-γ特性,集中分散在黏膜和组织当中。接下来文章主要研究了ILC在SLE中的表现水平,及其跟细胞因子有惯性,进一步深入研究LLC在SLE具体实践中的影响。
1 研究对象
具体探究对象为任意筛选从2017年到2018年5月在我院诊治风湿免疫科SLE病患者40名,整体病患者完全符合1997年SLE划分标准,当中男性1名,女性39名,平均岁数42.0+2.2岁。根据SLE病症活动度-2K把SLE病患者划分成为活动组与稳定组,每组各20名,筛选同期在我院体检中心体检岁数达标的人群,同时规避免疫有关病症及其家族遗传病史的健康对照者15名。按照我院伦理委员会的相关制度,已获得全体研究对象及其家属签字知情同意书。
2 方法
2.1 实验室检查数据
采集SLE病患者实验室检查材料,比如:抗核抗体、血红细胞沉降率、C-反应蛋白、类风湿因子及其免疫球蛋白等,并且综合病患者临床病症实施SLEDAI详尽评估。
2.2 重点试剂和仪器
其中流式荧光抗体为:CD56-PE,CD11b-PE,CD16-PE,CD14-PE,CD19-PE,CD11C-PE,CD20-PE,FeRIa-PE,CD3-PE,CD123-PE,CD127-PerCP/Cy5.5,CD161-AF700,CD336-APC,CD117-BV421,CD45-FITC,CD294-PE/Cy7,CD19-PE/Cy7,CD4-FITC,CD3-PaificBlue,CD8-PerCP/Cy5.5;仪器具体包含:BDFACSCCantoII流式细胞仪、Biocell2010酶标仪。
2.3 外周血单个核细胞制备
需要空腹抽取两组数据5ml外周抗凝血,通过Ficoll密度梯度离心法分离,最终获得PBMC悬液,且计算数值。
2.4 测定ILC细胞群测
獲取200μlPBMC悬液中添加到抗体CD56,CD11b,CD16,CD14,CD19,CD1IC,CD20,FcRlo,CD3,CD123,CD127,CD161,CD336.CD117,CD45,CD294,待避光孵育30分钟之后,采取磷酸盐缓冲液冲洗,添加300μulPBS重悬,流式细胞术检测ILC细胞比例。
2.5 测定外周免疫细胞亚群
获取200μlPBMC悬液添加到抗体CD3,CD4,CD8,CD19;待避光孵育30分钟后,使用PBS冲洗,添加300μlPBS重悬,流式细胞术T、B细胞群比例。
2.6 ELISA检测二组研究对象血浆中细胞因子表达水准
遵照ELSA试剂盒当中说明书检测L-4.-33与干扰素-γ具体浓度,试剂盒完全购买于外国公司。
2.7 统计学处置
采取SPSS17.0统计软件实施数据解析。全部数据完全达到正态分布,每组计量材料使用独立样本t检验方式,三组及其三组之上材料运用方差解析,结果为P<0.05具备统计学意义。
3 结果
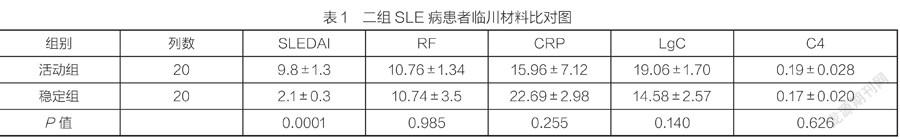
3.1 SLE病患者临床材料对比二组病患者的SLEDAI评分与ESR呈现上升趋势,差异具备统计学意义;活动组C3水准对比稳定组有所下降,差异具备统计学意义;然而,RF、CRP、IgG及其C4水准二组之间差异不具备统计学意义。详见表1所示。
3.2 三组对象ILC百分比对比
第一,SLE活动组和对照比较,ILC比例呈现上升趋势,即22.33+2.52)%比(14.56+1.28)%,t=2.488,P=0.0181,ILC2比例呈现下降趋势,即(8.67+0.83)%比(42.48+3.46)%,t=10.79,P<0.0001;ILC3百分比在SLE活动组中下降(5.72±1.08)%比(14.35+2.40)%,t=3.504,P=0.0013。第二,SLE稳定组和对照组比较,二组之间ILC1与ILC3群百分比之间没有显著差异,ILC2百分比在SLE稳定组中对比健康对照组显著下降,第三,SLE两组病患者对比,活动组对比稳定组的ILC1比例上升,LC2比例显著下降,ILC3在两组之间差异化不具备统计学意义。
3.3 SLE病患者外周血T、B细胞百分比与ILC百分比关联性
第一,SLE稳定组当中ILC各亚群和CD4+T、CD8+T与CD19+B细胞没有明显关联性,全部P>0.05;第二,SLE活动组病患者外周血中,伴随着外周ILC2百分比例上升,而CD4+T细胞比例有所降低,两者有互相关联性,ILC1与ILC3细胞和CD4+T、CD8+T及其CD19+B细胞百分比完全没有明显关联性。
3.4 SLE病患者外周血LC细胞比例和临床血清学标准关联性解析
SLE病患者外周ILC百分比和ESR、RF及其CRP等不具备明显关联性,全部P>0.05。随着SLE病患者外周ILC2百分比上升,血清当中的IgG含量下降,二者体现出负相关。
3.5 SLE病患者外周血PBMC当中ILC占比及其疾病活动度相关性
ILC2百分比上升时,而SLEDAI评分却渐渐下降,二者体现出负相关,然而,在ILC1和ILC3群中没有相关性,差异化不具备统计学意义。不一样活动度的SLE病患者外周ILC表达水平不一样,跟对照组进行比较,SLE稳定组当中ILC百分比上升,即(3.79+0.39)%比(6.59+1.19)%,t=2.077,P=0.0462;SLE活动组中ILC百分比明显上升,即(3.79+0.39)%比(12.58+2.40)%,t=3.129,P=0.0037;SLE两组对比,活动组即(6.59+1.19)%比(12.58+2.40)%,t=2.155,P=0.0379,病患者外周血中ILC百分比先祖上升,活动组LEDAI评分对比稳定组呈现上升趋势。
3.6 三组对象干扰素-γ、IL4和IL-33表现水准对比
SLE活动组当中干扰素γ水准对比SLE稳定组与健康对照组有所上升,SLE二组病患者差异不具备统计学意义。SLE两组患者血浆IL4水平完全比健康对照组上升;然而,SLE活动组对比稳定组IL4水平略微上升,但是无差异化统计学意义。IL-33表达水平,SLE活动组分开跟与健康对照组及其SLE稳定组对比全部呈现下降,SLE稳定组与健康对照组差异不具备统计学意义。
3.7 SLE病患者外周血ILC亚群比例和细胞因子相关性分析
SLE病患者外周LC2与ILC3百分比跟血清当中IL-4水平呈现相关性,ILCI与血清IL-4水平没有显著相关性,其他亚群和IL-33和干扰素-γ也没有显著相关性,P>0.05。
4 讨论
SLE其实为免疫调节系统错乱的自身免疫性并赠,呈现的特性为形成很多自身抗体与多系统受累,且病患者身体内T、B细胞异常活化,同时跟细胞因子的变化有关联。通过探究表明,先天细胞与淋巴细胞相互间放大的互相影响促使耐受性欠缺,造成本身反应性B细胞激活与连续产生。此次探究得出结论:ILC各亚群在SLE病患者外周血中的比例跟健康对照组对比差异具备统计学意义。
ILC有不一样活动度SLE病患者外周血比例区别性非常显著,干扰素-γ为介导细胞之间互相影响的关键因子,经过调整TLR,抗原呈递与淋巴细胞募集到生发中心,推动身体内部抗体形成。基于此,干扰素-γ为驱动消耗性病症与整体身体炎症的关键原因,此次探究结果也证实了干扰素-γ在SLE病发中的影响。
ILC2分泌IL-4、-5和-9等2型细胞因子,部分炎性细胞因子介导各种炎性反应,可影响到T、B与DC等细胞。其DC细胞与单核细胞分解的IL-I2影响下,增强分解干扰素-γ的功能。其他探究得出结论,可塑性ILC2s能够下调CATA3的表达,致使细胞走向类ILCI样的状态。不仅如此,SLE病患者血清中IgG水準随着ILC百分比例上升而提升,同时SLE活动组外周血C3补体水准对比SLE稳定组显著下降,致使保护性免疫转向病理状态。
ILC3亚群具备非常强的可塑性与异质性,其在特定环境中转向ILC1群,具体探究表明,NKp46+T-be+ex-ILC3针对促炎细胞因子刺激的应答中失去了RORyt表达,且在功能与表型跟ILC105很相似。除了1L-17与-22,NCR+IILC3与ex1LC3也可分泌干扰素-γ与-ɑ加入到保护性免疫,随之慢性活化的ILC3引导爆发性炎性反应造成病症产生。ILC3活化后的分解IL-2、-6、-17、-10,有助于T与B细胞应答的启动或调整。
通过此次探究得出结论,ILC细胞百分比与疾病活动度有一定相关性,ILC百分比提升并无法控制自身炎性反应,同时不一样病症活动度情况下,各亚群差异化完全不同。ILC不但呈现出百分比提升,同时跟适应性免疫反应细胞相互间的影响逐渐增强,由此得出结论,ILC细胞具备“双刃”功能,其在SLE发病机制中影响需要深入探究。
5 总结
总而言之,SLE病患者尤其在病症发病期内,身体内总T细胞及其亚群数量分配出现了异动情况,T细胞亚群、B细胞及其NK细胞的变动在病患者发病当中产生了巨大影响。当检测病患者外周血淋巴细胞亚群,有针对性地全方位掌握机体免疫情况,才能精准地推断出病情与指导临床诊治起到了积极的作用。
参考文献:
[1]陈燕文,王超,王旭光,等.系统性红斑狼疮患者外周血T、B细胞自噬水平及其临床意义[J].中国免疫学杂志,2015,(10).
[2]汤杰印,张祥贵.系统性红斑狼疮患者外周血淋巴细胞凋亡的研究进展[J].医学信息(上旬刊),2011,24(11).
[3]周红霞.系统性红斑狼疮患者外周血B淋巴细胞中TLR9的表达及其临床意义[J].海南医学院学报,2012,18(11).
作者简介:
李璐,女,汉族,河北省保定市人,硕士研究生,主治医师,研究方向:狼疮肾炎治疗。
杜勇,男,汉族,河北省保定市人,硕士研究生,讲师,主治医师,研究方向:狼疮肾炎治疗。

