3.0T MRI对踝关节外侧韧带损伤患者损伤程度及治疗效果评价意义
刘俊丽, 鲍鹏程
南通大学附属如皋医院如皋市人民医院放射科, 江苏 如皋 226500
踝关节外侧韧带是踝关节部位最为薄弱且易受损伤的韧带,在不平地面行走或运动时易遭受内翻或外翻暴力,导致韧带损伤或断裂,严重者出现踝关节脱位、韧带撕脱骨折等[1,2]。踝关节外侧韧带损伤后若未及时诊治,会引起创伤性关节炎、附骨窦综合征、骨质坏死等严重并发症,进而严重影响患者生活质量[3,4]。因此,在临床中早期准确诊断踝关节外侧韧带损伤就显得尤为重要。常规X线片、CT检查虽可准确检出韧带损伤及损伤部位,但难以准确评估韧带损伤程度[5]。磁共振成像(MRI)可多参数、多序列成像,对软组织分辨率好,可直观显示踝关节外侧韧带形态、信号及相关病理改变过程,近年来,其在诊断关节韧带损伤的优势愈显突出[6,7]。MRI场强越高,分辨率越高,图像质量越好,且高场强成像可提供较高信噪比(SNR),缩短成像时间[8]。目前,3.0T MRI用于踝关节外侧韧带损伤患者治疗效果评价,临床尚无报道。本研究首次探讨3.0T MRI对踝关节外侧韧带损伤患者损伤程度及治疗效果评价意义,旨在为个体化治疗提供参考依据。
1 资料与方法
1.1 一般资料
选取2017年12月至2020年6月我院80例踝关节外侧韧带损伤患者作为研究对象,均行3.0T MRI检查。纳入标准:均为行走、运动过程中因踝关节过度内翻引起外侧韧带损伤患者;距腓前韧带扭伤时韧带增厚肿胀;均为单侧损伤;病程≤2周;患者及家属知情同意。排除标准:踝部手术史;踝关节发育畸形、周围感染;既往有骨软组织疾病;踝关节外侧韧带陈旧性损伤。本研究经我院医学伦理委员会审批同意。
1.2 方法
(1)3.0T MRI检查。美国GE公司Achieva 3.0T磁共振成像仪,取仰卧位,下肢自然伸直,踝关节跖屈20°,固定检查位置,重点扫描损伤侧踝关节,取横轴位、矢状位、冠状位进行T1WI(TE 10 ms、TR 500 ms)、T2WI(TE 78 ms、TR 4500 ms)扫描,层间距0.3 mm,层厚3 mm,矩阵256×256,视野160 mm。入院时及治疗后4周、8周、12周各进行一次MRI检查。所有图像均由两名经验丰富的医师进行双盲阅片,观察、评价韧带损伤部位、程度、范围等。
(2)踝关节外侧韧带损伤分度[9]。轻微韧带损伤,MRI显示韧带连续性完整,轻度增粗,有或无小片状高信号,周围脂肪间隙模糊,并皮下软组织肿胀为Ⅰ度;韧带部分撕裂,累及部分韧带纤维,韧带增粗和信号强度变化更显著为Ⅱ度;韧带完全断裂,并可见两端分离和断端见高新号为Ⅲ度。
(3)治疗方法。踝关节外侧韧带Ⅰ度、Ⅱ度损伤患者行保守治疗,采用手法复位石膏外固定;Ⅲ度损伤患者建议行手术治疗,采用关节镜下Broström术式进行踝关节外侧副韧带解剖修复。
1.3 观察指标
(1)健侧与患侧距腓前韧带宽度、厚度。(2)距腓前韧带厚度与损伤程度的关系。(3)不同疗效患者临床资料、距腓前韧带厚度。疗效评价标准[10]:疼痛、肿胀症状消失,活动正常,内翻应力试验阴性,距骨倾斜角<50°为治愈;疼痛、肿胀改善,内翻应力试验阴性,距骨倾斜角50°~90°为好转;未达到上述标准为未愈。治愈、好转为疗效良好,未愈为疗效不良。(4)分析踝关节外侧韧带损伤患者疗效影响因素。(5)距腓前韧带厚度对踝关节外侧韧带损伤患者疗效的评估价值。
1.4 统计学方法
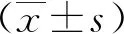
2 结果
2.1 健侧与患侧距腓前韧带宽度、厚度
踝关节外侧韧带损伤患者患侧距腓前韧带厚度高于健侧,差异有统计学意义(P<0.05),患侧距腓前韧带宽度与健侧相比,差异无统计学意义(P>0.05),见表1,不同损伤程度MRI图像见图1~图3。

图1 踝关节外侧韧带Ⅰ度损伤a.轴状位; b.冠状位; c.矢状位
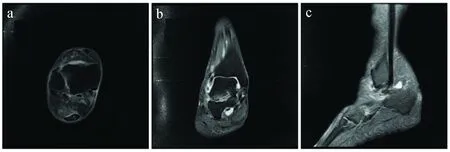
图2 踝关节外侧韧带Ⅱ度损伤a.轴状位; b.冠状位; c.矢状位

图3 踝关节外侧韧带Ⅲ度损伤a.轴状位; b.冠状位; c.矢状位

表1 健侧与患侧距腓前韧带宽度、厚度对比
2.2 距腓前韧带厚度与损伤程度的关系
Spearman相关性分析可知,踝关节外侧韧带损伤患者患侧距腓前韧带厚度与损伤程度呈正相关关系(r=0.659,P<0.05)。
2.3 不同疗效患者临床资料、距腓前韧带厚度
疗效不良患者病程>7 d比例、既往踝关节损伤比例、损伤程度及距腓前韧带厚度高于疗效良好患者,差异有统计学意义(P<0.05)。见表2。

表2 不同疗效患者临床资料、距腓前韧带厚度对比
2.4 踝关节外侧韧带损伤患者疗效影响因素
踝关节外侧韧带损伤患者疗效为因变量,将表3中差异有统计学意义的因素作为自变量纳入Logistic回归分析,结果发现损伤程度、病程、既往踝关节损伤、治疗后距腓前韧带厚度,均为踝关节外侧韧带损伤患者疗效不良影响因素(P<0.05)。见表3。

表3 踝关节外侧韧带损伤患者疗效影响因素
2.5 距腓前韧带厚度对踝关节外侧韧带损伤患者疗效的评估价值
绘制距腓前韧带厚度对踝关节外侧韧带损伤患者疗效的评估价值的ROC曲线,发现治疗后12周距腓前韧带厚度AUC值最大,为0.869。见表4。

表4 距腓前韧带厚度对踝关节外侧韧带损伤患者疗效的评估价值
2.6 典型病例
患者男,年龄57岁,Ⅱ度踝关节外侧韧带损伤,经支具外固定治疗3周,并辅助患肢关节康复功能训练,治疗后12周后,复查MRI,修复良好。见图5。

图5 典型病例(12周)a.轴状位; b.冠状位; c.矢状位
3 讨论
踝关节外侧韧带损伤是最常见踝关节损伤,约占90%[11]。距腓前韧带所受张力较大,十分薄弱,其损伤约占2/3[12,13]。目前,影像学检查仍是诊断踝关节外侧韧带损伤的首选手段,常用方法包括X线、CT、关节镜、MRI等。对于踝关节外侧韧带损伤,X线仅可观察关节稳定性及间隙变化,无法直接观察韧带损伤;CT优势在于发现病变、显示病变特征,但受踝关节体位及各韧带显示平面的影响,难以获得理想的影像学资料;关节镜可准确评估韧带损伤位置及程度,但属有创操作,患者接受度低,难以作为常规性检查在临床上推广[14,15]。MRI作为无创检查,具有多序列、多方位、多参数的特点,对软组织分辨率好,可直观、清晰地显示踝关节外侧韧带解剖结构、病理改变过程及信号特点[16]。正常韧带中,氢原子固定在多肽形成致密网架上,不参与MRI成像,T1WI、T2WI均表现为低信号,而损伤韧带水肿、增厚,表面粗糙,连续性部分或完全中断,MRI表现上,T1WI表现为等或低信号改变,T2WI表现为高信号改变,若存在出血可见斑点高信号,在T2WI STIR序列上,由于无脂肪信号干扰,可更加清楚地显示损伤韧带,使均匀低信号变为高低混杂不均一信号带[17,18]。
MRI对腕关节进行检查最常使用的场强是标准1.5T,这一场强不足以充分显示小而复杂的腕关节韧带[19]。近年来,高场强MRI越来越普及,与1.5T MRI相比,3.0T MRI主要优点在于SNR接近线性增长,采集时间明显缩短,带宽更宽、梯度性能更好,图像质量明显改善[20]。1.5T场强中,骨骼、肌肉结构的SNR较低,3.0T场强提供的SNR近乎1.5T场强的2倍。而踝关节韧带、肌腱尺寸小,关节软骨薄,3.0T MRI的优势利于获得精细的软组织的高对比度、高分辨率图像[21]。值得注意的是,场强增加也存在一定限制,如金属磁化性随场强增加而增加,引起更大几何变形、信号丢失、脂肪抑制信号不均匀。
踝关节韧带损伤涉及韧带厚度改变,本研究数据显示,踝关节外侧韧带损伤患者患侧距腓前韧带厚度高于健侧,且患侧距腓前韧带厚度与损伤程度呈正相关关系,提示韧带增厚可作为评估踝关节外侧韧带损伤的重要指标。同时,韧带增厚可引发一系列邻近组织异常改变,如骨损伤、骨折、关节囊积液、软骨损伤、肌腱腱鞘积液等,可作为诊断韧带损伤的依据之一。通过3.0T MRI检查,观察损伤韧带信号、形态改变及修复过程,可准确、全面评价韧带修复过程,为治疗方案选择提供指导。一般踝关节外侧韧带部分断裂或撕裂采用保守治疗,完全断裂或骨折并移位建议行手术治疗。本研究发现,除损伤程度、病程、既往踝关节损伤外,治疗后4周、8周、12周距腓前韧带厚度也是踝关节外侧韧带损伤患者疗效不良影响因素,治疗后12周距腓前韧带厚度AUC值最大,为0.869,预测疗效更为可靠。
综上可知,3.0T MRI可准确评价踝关节外侧韧带损伤患者损伤部位及程度,利于临床进行疗效评估,为选择最佳治疗手段提供精准影像学依据。目前,3.0T MRI图像判定以放射科医师主观观察为主,尚缺乏客观、可量化的疗效评价指标,后续研究可通过定量MRI技术进一步开展研究。

