皮肤软组织MRSA感染的临床诊断及危险因素分析
尧志建 许洪铭 吴奕丹 雷莹 龙婉玉 李美娴 谷悦

摘要:目的:探讨皮肤软组织分泌物培养出耐甲氧西林金黄色葡萄球菌(MRSA)的相关疾病诊断及导致MRSA感染可能的危险因素。方法:回顾性分析2015年1月~2021年9月我院皮肤性病科皮肤软组织糜烂面分离培养出的MRSA,将感染分为社区获得性MRSA(CA-MRSA)或医院获得性MRSA(HA-MRSA)。结果:1)皮肤软组织MRSA感染平均占皮肤科多重耐药菌的83.19%;2)主要以CA-MRSA感染为主,占71.1%(192/270)。与CA-MRSA及HA-MRSA感染相关的皮肤病占比最高均为天疱疮,分别为28.1%和26.9%;葡萄球菌性烫伤样皮肤综合征(SSSS)的CA-MRSA感染率要明显高于HA-MRSA(P=0.002);3)HA-MRSA感染患者使用抗生素比例明显高于CA-MRSA(P=0.001),但糖皮质激素及免疫抑制剂系统使用上没有显著差异。结论:皮肤科MRSA感染主要是社区获得性MRSA,MRSA感染最主要的疾病为天疱疮及SSSS,抗生素使用可增加院内感染MRSA的风险。
关键词:皮肤软组织,耐甲氧西林金黄色葡萄球菌(MRSA),临床诊断,危险因素
【中图分类号】 Q954.539 【文献标识码】 A 【文章编号】2107-2306(2021)02--02
Abstract:Objective To investigate the diagnosis and possible risk factors of skin and soft tissue infections caused by MRSA.Methods.Results Pemphigus was the highest skin disease associated with CA-MRSA and HA-MRSA infection;The proportion of antibiotic use in patients with HA-MRSA infection was significantly higher than that in CA-MRSA patients (P=0.001).Conclusion.Key words: skin and soft tissue, MRSA, clinical diagnosis, risk factors
金黄色葡萄球菌耐药率不断上升,而耐甲氧西林金黄色葡萄球菌(methicillin-resistan Staphylococcus aureus (MRSA))的出现给临床工作提出了更大的挑战[1]。故如何有效防控MRSA感染是临床工作重点。本研究回顾性分析了2015年1月到2021年9月我院皮肤科住院患者皮肤软组织分泌物培养出MRSA的相关疾病诊断及导致MRSA感染可能的危险因素,给临床医生积极防控MRSA感染提供理论依据。
1 材料与方法
1.1标本来源 选择2015年1月到2021年9月我院皮肤性病科分离培养出的金葡菌899株,其中MRSA共282株,同一患者多次送检只取第1次阳性标本做统计。通过定义入院48小时内或48小时后获得的MRSA阳性培养,分为社区获得性MRSA(CA-MRSA)或医院获得性MRSA(HA-MRSA)。剔除诊断不明的9株CA-MRSA及3株HA-MRSA,故最终MRSA共270株,192株CA-MRSA和78株HA-MRSA。标本限定为皮肤软组织创面分泌物,并在1-2h内送检。
1.2仪器及试剂 仪器为法国生物梅里埃公司的全自 动 微 生 物 分 析 鉴 定 仪(VITEK-2 Compact)。鉴定卡为法国生物梅里埃公司的配套产品。质控菌株采用金黄色葡萄球菌ATCC25923,国家卫生部临检中心提供。
1.3菌株鉴定 常规培养分离细菌,严格按照《全国临床检验操作规程》第4版操作,采用VITEK-2 Compact仪器鉴定菌种。通过苯唑西林(MIC>≥4μg/mL))或头孢西丁筛选阳性和VITEK-2 Compact仪器将金葡菌分离为甲氧西林敏感的金葡菌(MSSA)或MRSA。
1.4MRSA感染的疾病诊断 选择原发产生皮肤软组织创面的疾病作为MRSA感染的诊断,且为单一疾病诊断。去除诊断不明的菌株。
1.5MRSA感染的危險因素 包含是否使用抗生素、糖皮质激素及免疫抑制剂,要求在入院48h内使用为纳入标准。
1.6统计分析 采用SPSS 24.0进行分析。对率及构成比的比较采用卡方检验,为双侧检验,P<0.05被认为有统计学意义。
2结果
2.1 皮肤科MRSA在多重耐药菌株中的构成比 表1所示,皮肤科每年的MRSA感染在多重耐药菌中占有绝大多数比例(54.90%~97.73%),平均构成比为83.19%。
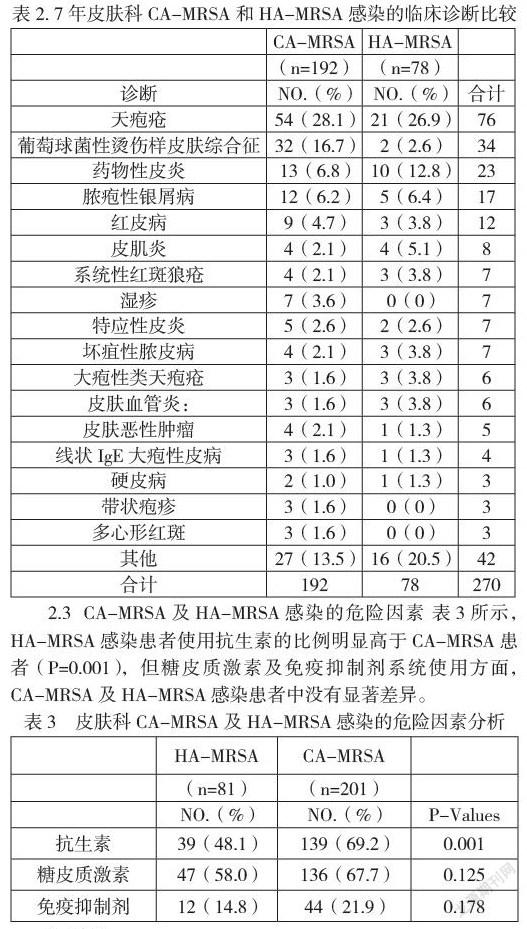
2.2 皮肤科CA-MRSA和HA-MRSA感染的临床诊断比较 表2显示,与CA-MRSA感染相关的皮肤病依次为:天疱疮28.1%,葡萄球菌性烫伤样皮肤综合征(SSSS)16.7%,药物性皮炎6.8%(含重症4例)等。HA-MRSA感染依次为天疱疮26.9%,药物性皮炎12.8%(含重症9例)和脓疱性银屑病6.4%,MRSA感染以CA-MRSA感染为主占71.1%(192/270)。SSSS的CA-MRSA感染率要明显高于HA-MRSA感染(16.7% vs.2.6% [P=0.002])。
2.3 CA-MRSA及HA-MRSA感染的危险因素 表3所示,HA-MRSA感染患者使用抗生素的比例明显高于CA-MRSA患者(P=0.001),但糖皮质激素及免疫抑制剂系统使用方面,CA-MRSA及HA-MRSA感染患者中没有显著差异。E5C04FCF-3DE6-4A71-B572-B02AD1A9241E
3.讨论
本研究回顾性研究了2015年1月到2021年9月皮肤科MRSA感染的临床诊断及导致MRSA感染的可能危险因素,可能是目前国内皮肤科最大的病例数分析研究报告。皮肤科MRSA的检出率为31.4%,略低于2018年CHINET中国细菌耐药监测报告中的34.1%[2]。7年来MRSA感染的平均占比83.19%,提示皮肤科最主要的多重耐药菌为MRSA,为防治多重耐药菌指明了方向。国内类似研究多以医院各科室为研究对象,同样得出MRSA在多重耐药菌中检出率最高[3]。CA-MRSA和HA-MRSA患者表現出不同的感染分布,CA-MRSA感染占71.1%,HA-MRSA占29.9%,我们观察到CA-MRSA感染的病例数在表2的诊断中普遍比HA-MRSA要多,提示CA-MRSA感染是MRSA的主要感染类型,这一发现与美国医院内MRSA感染的分布特点一致[4]。对于此现象,既往研究提示可能与CA-MRSA具有独特的毒力因子和耐药性有关,以致容易引起皮肤和软组织感染[5]。
皮肤科CA-MRSA和HA-MRSA感染中,最主要的疾病是天疱疮,但主要以CA-MRSA感染为主。天疱疮是一种自身免疫性疾病,自身免疫与免疫缺陷和感染有关。天疱疮水疱破裂后导致皮肤屏障功能破坏,同时抗生素及免疫抑制剂治疗也可增加感染风险。一些研究报道天疱疮的伤口有MRSA定植[6],后者是感染的一个重要危险因素,其伤口金黄色葡萄球菌中MRSA菌株的患病率为43.2%。CA-MRSA感染位居第二位的是SSSS,但在34例患者中CA-MRSA感染占94.1%,与HA-MRSA感染相比差异非常显著,提示SSSS的MRSA感染主要来自社区获得。另外,有研究显示银屑病患者的鼻腔内未检测出MRSA感染,原因考虑与银屑病可以产生大量的抗菌肽有关[7],但在本研究中发现脓疱性银屑病可感染MRSA,故目前尚不能认为抗菌肽能抵抗银屑病MRSA感染。
关于MRSA感染的危险因素较多,与之前的研究一致,抗生素使用史与MRSA感染密切相关,其使用数量与MRSA发生风险的增加显著相关[8],在本研究中也发现抗生素的使用增加HA-MRSA感染的比例,但没有观察到糖皮质激素及免疫抑制剂系统治疗与HA-MRSA感染的相关性。
综上所述,皮肤科MRSA感染最主要的是CA-MRSA,主要的疾病为天疱疮、SSSS及重症药疹,抗生素使用可增加院内感染MRSA的风险,因此临床上可在患者入院时对易感染MRSA的高危病种进行提前预警,及时采取有效的防控措施,从而减少MRSA医院内传播及感染风险。
参考文献:
[1]Vestergaard M, Frees D, Ingmer H. Antibiotic Resistance and the MRSA Problem. Microbiol Spectr. 2019 Mar;7(2).
[2]胡付品,郭燕,朱德妹等.2018年CHINET中国细菌耐药性监测[J].中国感染与化疗杂志,2020,20(01):1-10.
[3]李燕,巩林霞,高岸英等. 多药耐药菌感染患者科室分布特点及影响因素分析[J]. 中华医院感染学杂志,2019,29(22):3502-3505.
[4]Jernigan JA, Hatfield KM, Wolford H,et al. Multidrug-Resistant Bacterial Infections in U.S. Hospitalized Patients, 2012-2017. N Engl J Med. 2020 Apr 2;382(14):1309-1319.
[5] Skiest DJ,Brown K,et al.Prospective comparison of methicillin-susceptible and methicillin-resistant community-associated Staphylococcus aureus infections in hospitalized patients. J Infect 2007;54:427–34.
[6] Lehman JS, Murrell DF, Camilleri MJ,et al. Infection and infection prevention in patients treated with immunosuppressive medications for autoimmune bullous disorders. Dermatol Clin. 2011 Oct;29(4):591-8.
[7] Reich-Schupke S, Geis G, Reising M,et al. MRSA in dermatology - Prospective epidemiological study in employees and patients of a dermatological department of a university hospital. J Dtsch Dermatol Ges. 2010 Aug;8(8):607-13.
[8]Waitayangkoon P, Thongkam A, Benjamungkalarak T, et al. Hospital epidemiology and antimicrobial susceptibility of isolated methicillin- resistant resistant Staphylococcus aureus: a one-year retrospective study at a tertiary care center in Thailand. Pathog Glob Health. 2020 May 18;114(4):212-217.E5C04FCF-3DE6-4A71-B572-B02AD1A9241E

