2型糖尿病骨折患者围手术期德谷胰岛素与甘精胰岛素疗效对比研究
周姣姣 蒋小燕 孙琴华 杨奇超 薛冰霜 徐瑞君 冯小芬
摘要:目的:比较德谷胰岛素与甘精胰岛素胰岛素对围手术期2型糖尿病患者血糖控制及安全性。方法:采用前瞻性对照分析方法,纳入拟进行骨折手术的2型糖尿病患者共120例,随机分为甘精胰岛素+3次门冬胰岛素组(甘精组,I组)和德谷胰岛素+3次门冬胰岛素组(德谷组,II组)。对其降血糖所需胰岛素量、术前血糖达标时间、低血糖发生率、切口感染发生率及住院总时间等方面差异进行比较分析。结果:德谷组在胰岛素所需量、术后血糖达标时间、低血糖发生率、住院天数及术后并发症发生率均明显低于甘精组,差异有统计学意义(P<0.05)。结论:德谷胰岛素能有效控制2型糖尿病患者围手术期血糖,减少低血糖及术后并发症的发生,减少待术时间和住院时间。
关键词:德谷胰岛素;甘精胰岛素;2型糖尿病;围手术期
【Astract】 Objective: To observe the effectivity and safety of insulin degludec during periperative treatment of type 2 diabetes with fracture. Methods: Differences of blood glucose level, the time needed for reaching well controlled blood gloucose level, hypoglycemia episodes, the infection rate of operation incisions and the cost of therapy were compared between insulin degludec(n=60) and insulin glargine(n=60). Results: The dose, time of arriving the target, hypoglycemia incedence, and infection incidence of operation incisions in the insulin degludec weresignificantly lower than those of insulin glargine(P<0.05). Conclusions: Degludec treatment can improve a diabetes control in a quick, effective,safe and economic way for perioperative treamtment of type 2 diabetes.
【Key words】Insulin Degludec; Insulin Glargine; Type 2 diabetes; Perioperative
約有40 -50% 的糖尿病患者在一生中需要接受外科手术治疗,而糖尿病患者外科手术死亡率是非糖尿病患者的1.5 - 2倍。糖尿病的常见并发症冠心病等均会使患者围术期风险大大增加及围术期血糖持续不降,可能发生手术切口感染、伤口难以愈合导致住院时间延长,手术时患者麻醉耐受性较差,机体修复能力下降,容易导致严重的外科并发症甚至会危及生命。有效控制血糖,使糖尿病病人安全度过围手术期是糖尿病外科手术患者的关键环节。
围术期血糖异常通常分为高血糖、低血糖及血糖波动不稳三类情况。其中围术期血糖升高严重威胁患者预后,在增加术后感染概率、延迟伤口愈合基础上,这类患者将伴随较高的并发症发生率和病死率。围术期低血糖症状常常由于术后麻醉药物的残留而导致病情掩盖、延误抢救。目前,多次皮下注射胰岛素已成为控制围手术期血糖的有效方法,其中德谷胰岛素和甘精胰岛素是两种常用的控制基础血糖的重组长效人胰岛素类似物,均能模拟生理性基础胰岛素分泌。因此本研究旨在通过不同基础胰岛素的使用对比分析,从而减少围术期患者低血糖发生风险,提高预后质量,减少住院时间,控制住院费用。
1.资料和方法
1.1 临床资料
研究对象为2019年1月-2020年12月在武进人民医院骨科进行骨折手术的2型糖尿病患者120例,其中男性59例,女性61例,年龄30-70岁,糖尿病病程为0-15年。所有患者均符合2型糖尿病诊断标准,术前3个月内未使用胰岛素治疗;排除:①其他类型糖尿病(1型糖尿病、妊娠糖尿病),②合并皮质醇增多症、甲状腺功能亢进者等其他影响糖代谢疾病,③合并严重心、肾、肝功能异常者。
1.2 治疗方法
德谷胰岛素组应用德谷胰岛素(Degludec,诺和诺德公司)联合三针门冬胰岛素治疗;甘精胰岛素组应用甘精胰岛素(Lantus,法国赛诺菲-安万特公司)联合三针门冬胰岛素治疗;德谷胰岛素及甘精胰岛素均在21:00皮下注射药物,起始剂量均为0.25U·kg·d,门冬胰岛素在三餐前20分钟注射,起始剂量均为基础量1/3。两组术前及术后未进食阶段均停用门冬胰岛素,基础胰岛素剂量不变,并予GIK液(葡萄糖:胰岛素=4:1)输注,术中测指尖血糖控制在6.0-10.0mmol/L[5]。术后进食后恢复门冬胰岛素皮下注射。此外,监测空腹、三餐后及01:00末梢血糖,当空腹血糖>8.3mmol/L,德谷胰岛素及甘精胰岛素增加2-6U/d,如空腹及夜间血糖小于3.9mmol/L,减少基础胰岛素2-4U/d。
1.3 效果评价
术前、术中及术后使用同一血糖仪(美国雅培血糖仪)对空腹、三餐后2h及01:00血糖水平进行监测,禁食阶段Q4h监测血糖,根据血糖值调整胰岛素应用剂量。观察并比较两组胰岛素使用量、血糖达标时间、低血糖发生情况、术后并发症(术后感染、栓塞)及住院天数。结合文献资料及2020版专家共识,将围手术期目标血糖范围控制在4.4-8.34mmol/L。大多数共识认为将血浆血糖值低于3.9mmol/L作为糖尿病患者低血糖诊断标准。
1.4 统计学分析
采用SPSS18.0软件进行统计学分析。正态分布的数据以`x ± s表示,非正态分布数据以中位数(四分位数间距)[M (QL, QU)]表示。计量资料两组间比较采用独立样本t检验,计数资料进行卡方分析。按术前血糖达标时间作为因变量(≤8天为0,>8天为1),采用多因素Logistic回归模型进行相关性分析。P <0.05差异有统计学意义。
2.结 果
2.1 两组患者一般资料比较
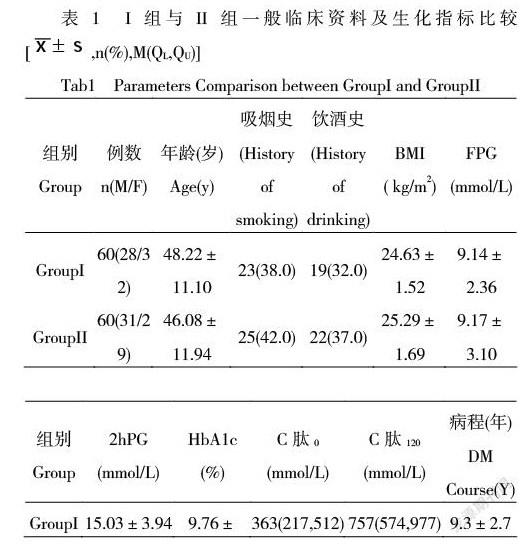
在患者知情同意的前提下,将患者随机分为:德谷胰岛素联合3针门冬胰岛素组和甘精胰岛素联合3针门冬胰岛素组。其中甘精胰岛素组60例(I组),年龄48.22±11.10岁,病程9.3±2.7年,糖化血红蛋白9.76±2.29%;德谷胰岛素组60例(II组),年龄46.08±11.94岁,病程10.5±1.9年,糖化血红蛋白9.98±2.31%。两组患者一般资料见表1。经统计检验,I组和II组患者性别、年龄、吸烟史、饮酒史、BMI、HbA1c、FPG、2hPG、空腹C肽、餐后2小时C肽差异均无统计学意义,P>0.05。(表1)
2.2 两组疗效比较
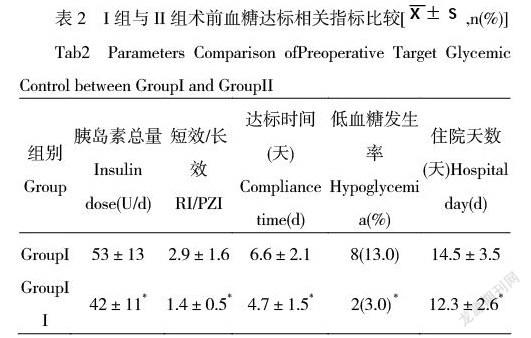
两组患者在术前及术后的血糖状况及疗效比较见表2。I组胰岛素总量为53±13U/d,短效/长效为2.9±1.6,达标时间为6.6±2.1天,低血糖发生率为13%,总住院天数为14.5±3.5天;II组胰岛素总量为42±11U/d,短效/长效为1.4±0.5,达标时间为4.7±1.5天,低血糖发生率为3%,总住院天数为12.3±2.6天。II组胰岛素总量、短效与长效胰岛素用量比值、达标时间、低血糖发生率、住院总天数均较I组低,差异有统计学意义(P<0.05)。(表2)
2.3 兩组术后并发症比较
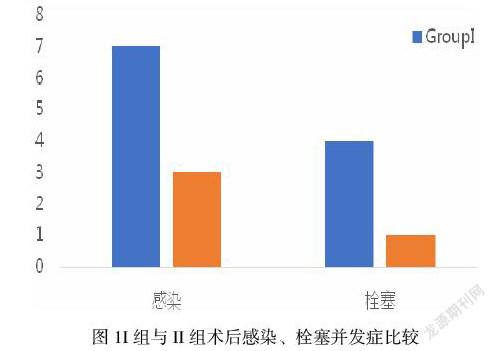
I组出现术后感染7例、栓塞4例,II组出现术后感染3例,栓塞1例,II组与I组相比术后并发症显著减少,P<0.05。(图1)
2.4 术前血糖达标的相关影响因素分析
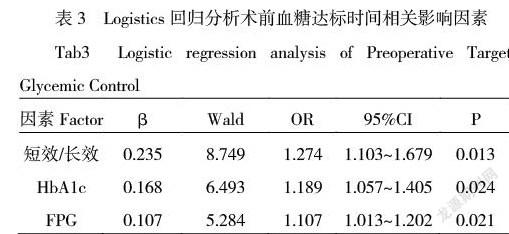
Logistic回归分析,术前血糖达标与入院时糖化血红蛋白、空腹血糖以及短效与长效胰岛素用量比值相关。(表3)
3 讨论
全球范围内,我国糖尿病患者数量已跃居首位。2 型糖尿病患者高血糖状态易增加机体糖基化终末产物水平,使其大量堆积于骨胶原蛋白上,导致成骨细胞在胶原蛋白上的附着量下降,从而阻碍成骨细胞分化与增殖,同时高血糖状态还会刺激细胞因子分泌肿瘤坏死因子-α、白细胞介素-6等炎症因子,从而增强破骨细胞增殖、分化,进而导致机体骨骼强度及质量下降,增加骨折的发生率。[8]即使血糖长期控制良好的病人,也会因手术时应激、麻醉等原因而导致血糖波动较大,甚至难以控制。应激性的高血糖状态会影响内皮细胞功能,阻碍胶原合成,导致切口不愈合或愈合延迟;同时吞噬细胞的吞噬和趋化能力下降,易导致术后继发感染。[9]因此糖尿病患者在术前将血糖控制在适当范围对于手术的顺利进行及降低手术的风险具有重要意义。围手术期血糖控制措施主要分为口服药物联合胰岛素、胰岛素多次皮下注射以及胰岛素泵。胰岛素泵作为一种较新的治疗方法,因其能够模拟人体生理胰岛素分泌曲线,所以能够较好地控制血糖保持在适宜范围。但是该种治疗方法较昂贵[10],操作复杂,且多项研究表明胰岛素泵治疗与胰岛素多次皮下注射在血糖达标方面差异不大。
本研究主要对比了近年来新入临床的德谷胰岛素与甘精胰岛素疗效方面差别,两者均可有效控制血糖,改善围手术期患者预后。其中,德谷胰岛素为多个六聚体的混合体,通过改变人胰岛素分子的一个氨基酸,即去掉其B链第30位氨基酸,再通过1个谷氨酸连接子,将1个16碳脂肪二酸的侧链连接到B29位上。另外在德谷胰岛素的制剂中,添加苯酚、锌,使各个六聚体相互作用结合,形成稳定的多六聚体,从而达到缓慢释放进入体内循环的目的。德谷胰岛素作为长效胰岛素类似物,在皮下吸收平稳,注射24h内血药浓度稳定,无峰值出现,很好地避免了夜间低血糖、黎明现象及Somigy现象,故可在有效保证全天血糖控制安全性的基础上,明显缩短血糖达标时间。
本研究结果显示,德谷胰岛素,超长效,更符合人体生理胰岛素分泌,降低胰岛素总用量,短效与长效胰岛素用量比值更接近1,使得达标时间、低血糖发生率、住院天数均下降,大大减少了术后并发症,使患者平安度过围手术期。由于注射时间灵活、性价比高,患者易于接受,而且操作简便、安全,值得在非糖尿病专科围手术期推广使用。
参考文献:
[1] Nair BG, Horibe M, Neradilek MB, Newman SF, Peterson GN (2016) The Effect of Intraoperative Blood Glucose Management on Postoperative Blood Glucose Levels in Noncardiac Surgery Patients. Anesth Analg 122: 893-902.
[2] Palermo NE, Garg R (2019) Perioperative Management of Diabetes Mellitus: Novel Approaches. Curr Diab Rep 19: 14.
[3] 高卉.围术期血糖管理专家共识(快捷版)[J].临床麻醉学杂志,2016,32(01):93-95.
[4]中華医学会糖尿病学分会.中国2型糖尿病防治指南(2020年版)[J].中华内分泌代谢杂志,2021,37(4):311-398.
[5] Kotagal M, Symons RG, Hirsch IB, Umpierrez GE, Dellinger EP, et al. (2015) Perioperative hyperglycemia and risk of adverse events among patients with and without diabetes. Ann Surg 261: 97-103.
[6] Vongsumran N, Buranapin S, Manosroi W (2020) Standardized Glycemic Management versus Conventional Glycemic Management and Postoperative Outcomes in Type 2 Diabetes Patients Undergoing Elective Surgery. Diabetes Metab Syndr Obes 13: 2593-2601.
[7] Cheisson G, Jacqueminet S, Cosson E, Ichai C, Leguerrier AM, et al. (2018) Perioperative management of adult diabetic patients. Preoperative period. Anaesth Crit Care Pain Med 37 Suppl 1: S9-S19.
[8] 马颖,赵东洋.门冬胰岛素联合德谷胰岛素在2型糖尿病合并骨折患者围手术期的应用[J].河南医学研究,2020,29(35):6666-6668..
[9] Holloran-Schwartz MB (2014) Surgical evaluation and treatment of the patient with chronic pelvic pain. Obstet Gynecol Clin North Am 41: 357-369.
[10] 王芳,李玲.2型糖尿病围手术期控制血糖方法疗效的比较[J].吉林医学,2011,32(01):42-43.

