儿童及青少年甲状腺癌的临床特征与预后分析
陈怡如,雷亚丽,邹联洪,武亚琴,肖湘钰琴,张超杰
(湖南师范大学附属第一医院/湖南省人民医院1.乳甲外科2.病理科3.急危重症代谢组学湖南省重点实验室,湖南 长沙 410005)
在过去的几十年里,儿童及青少年甲状腺癌的发病率呈上升趋势。流行病学调查发现,10 岁以后甲状腺癌的发病率随着年龄增长而增加,从5~9岁的0.43%增加为10~14岁3.5%,进而于15~19岁增加为15.6%[1]。2013年,据杨雷等[2]统计,中国儿童及青少年甲状腺癌的发病率约6.53/10 万,病死率约0.17/10 万[3]。近年来,儿童及青少年甲状腺癌的发病率每年增加约1.0%[4],已逐渐引起医学界广泛重视。研究[5-6]表明,儿童及青少年甲状腺癌具有独特的生物学特点,其临床病理特征及预后与成人有所不同,其侵袭性更高,初次发现时恶性程度较高,但生存期较长。关于儿童及青少年年龄的界定,一直存在争议。2015年美国甲状腺协会(American Thyroid Association, ATA) 发表的《儿童甲状腺结节及分化型甲状腺癌治疗指南》中将儿童及青少年年龄划分至18 岁以下,但有学者[7-8]将年龄界定为≤20 岁,甚至22 岁以下[9]。Alzahrani 等[10]研究证明分化型甲状腺癌(differential thyroid cancer,DTC)的甲状腺外转移、淋巴结和远处转移率,以及持续/复发DTC 的风险在≤20 岁的患者中更高。本研究纳入20 岁及以下者作为研究对象,通过回顾性分析22 例儿童及青少年甲状腺癌患者临床病理参数、治疗情况及预后情况,并与成年甲状腺癌患者资料进行比较,旨在探讨分析儿童及青少年甲状腺癌的临床病理特点及与预后的关系,以进一步指导临床工作与研究。
1 资料与方法
1.1 一般资料
回顾性分析湖南师范大学附属第一医院/湖南省人民医院2014年9月—2021年6月收治的因甲状腺疾病行手术治疗的儿童及青少年甲状腺癌患者的临床资料、病理资料、随访资料,包括年龄、性别、发病年龄、术前超声检查结果、CT 检查结果、手术方式、术后病理结果、术后并发症、131I 治疗情况等。这期间共收治患者4 817 例,其中≤20 岁者68 例,其中病理确诊为甲状腺癌的24 例。另外,随机抽取同期22 例成人甲状腺癌患者作为对照组,比较两组临床特点及预后的异同,探索儿童及青少年甲状腺癌患者的临床病理特点与预后情况。纳入标准:⑴儿童及青少年甲状腺癌患者年龄≤20 岁,成人甲状腺癌患者>20 岁;⑵行手术治疗;⑶术后病理结果为甲状腺癌;⑷首次诊断为甲状腺癌;⑸具有完整的临床及病理资料;⑹有完整的随访结果;⑺充分知情同意。排除标准:⑴缺乏完整的临床及病理资料;⑵患者失访。本研究方案经过湖南师范大学附属第一医院(湖南省人民医院)医学伦理委员会审批(审批号202199)。
1.2 随访
通过电话、微信、门诊等多种方式进行随访,随访内容包括术后是否存在不适症状(如手足、口周麻木或抽搐,声音嘶哑,饮水呛咳等)及转归,术后是否行进一步治疗,是否规律复查,有无异常指标[如促甲状腺激素(thyroid stimulating hormone, TSH) 刺激后甲状腺球蛋白(thyroglobulin,Tg)水平明显增高(>10 ng/mL)等]或复发征象(如影像学和/或细胞组织病理学提示颈部淋巴结复发转移或远处转移等) 等。24 例儿童及青少年甲状腺癌患者中,22 例获得全程随访,2 例失访,随访率为91.67% (22/24)。随访至2021年7月30日,随访时间3~72 个月,平均随访时间为23.32 个月。纳入研究的22 例成人甲状腺癌患者,随访至2022年4月15日,随访时间14.5~86 个月,平均随访时间为25.34 个月。
1.3 统计学处理
应用SPSS 26.0 软件对数据结果进行统计学分析。计数资料以例数(百分比) [n(%)]表示,采用χ2检验。儿童及青少年甲状腺癌危险因素采用单因素分析,P<0.05 为差异有统计学意义。
2 结 果
2.1 儿童及青少年甲状腺疾病的分类
在68 例因甲状腺疾病行手术治疗的儿童及青少年患者中,病理确诊为甲状腺癌者24 例,占35.29%(24/68);确诊为结节性甲状腺肿者28 例,占41.18% (28/68);确诊为甲状腺腺瘤者11 例,占16.18%(11/68);确诊为弥漫性毒性甲状腺肿者2 例,占2.94%(2/68);确诊为结节性甲状腺肿合并甲状腺腺瘤者1 例,占1.47%(1/68);确诊为结节性甲状腺肿合并桥本氏甲状腺炎者1 例,占1.47%(1/68);确诊为急性化脓性甲状腺炎者1 例,占1.47%(1/68),其中甲状腺癌占比较高(表1)。

表1 68例儿童及青少年甲状腺疾病的分类[n(%)]Table 1 Classification of thyroid disorders in the 68 children and adolescents[n(%)]
2.2 儿童及青少年甲状腺临床病理特征
2.2.1 首诊临床特点 22 例随访资料完整的儿童及青少年甲状腺癌患者中,年龄3~20 岁,平均(16.73±4.52)岁;女性∶男性为6.33∶1;病程10 d至5年,平均为9.5 个月;主要因触及颈部无痛性肿块(最小者触及约1.0 cm×0.5 cm,最大者触及约5.0 cm×4.0 cm)就诊,占77.27%(17/22);1 例患者于儿童时期,首诊甲状腺癌前曾行化疗、放疗,余21 例既往无明确辐射暴露史。
2.2.2 术前评估 22 例儿童及青少年患者均于术前行常规甲状腺及颈部淋巴结超声检查,均提示甲状腺占位性病变或伴有颈部淋巴结肿大,且根据甲状腺超声影像报告和数据系统(thyroid imaging reporting and date system,TI-RADS)分级,TI-RADS 4 类及以上结节占比高,达86.36%(19/22),其中9 例行细针穿刺细胞学检查(fine needle aspiration cytology,FNAC)。19 例患者行术前CT 检查,其中提示可疑异常淋巴结者占42.11%(8/19),出现肺转移者1 例(4.55%)(表2)。1 例3 岁患儿无意中发现颈部增粗1年,甲状腺右侧叶可扪及一肿块,大小约1.5 cm×1.5 cm,2 个月内肿块快速增大,CT 评估见气管压迫(图1A)。21 例甲状腺乳头状癌(papillary carcinoma of thyroid,PTC)患者,甲状腺功能及甲状腺球蛋白检测均正常,1 例甲状腺髓样癌(medullary carcinoma of thyroid,MTC) 患者,术前降钙素(calcitonin,Ctn)>2 000 pg/mL,癌胚抗原(carcino-embryonic antigen,CEA) >60 ng/mL。1 例甲亢患者口服丙基硫氧嘧啶片治疗1年余,术前甲状腺功能检查正常并稳定。1 例CT 示存在肺转移(图1B)。

图1 典型病例CT图片 A:肿瘤压迫气管;B:双肺多发转移瘤Figure 1 CT images of typical cases A:Tracheal compression by the tumor;B:Multiple bilateral lung metastases

表2 术前评估情况[n(%)]Table 2 Preoperative evaluation[n(%)]
2.2.3 治疗过程 22 例儿童及青少年患者均行手术治疗,术后所有标本常规送病理检查。1 例3 岁患儿术前评估双侧为结节性甲状腺肿,术中探查包膜完整,未发现明显肿大淋巴结,考虑术后甲状旁腺相关并发症的风险可能性大,故行甲状腺双侧叶全切,未行颈部淋巴结清扫术。4 例患者因病变范围大,担心患者难以耐受手术及术后并发症风险增高等情况,取得患者及其家属同意后,4 例行二期对侧侧颈区淋巴结清扫术。3 例因患者初次甲状腺癌手术要求暂时保留部分甲状腺组织,术后根据术后病理结果,建议其限期行二期手术治疗,其中1 例于初次术后行二期残余甲状腺组织切除,余2 例患者暂不考虑二期手术治疗。1 例双侧MTC 患者初次行甲状腺双侧叶全切+双侧中央区+左侧侧颈区淋巴结清扫术后,术后复查Ctn 460.5 pg/mL,CEA 29.79 ng/mL,建议其3 个月后行二期手术,患者考虑定期复查,暂不行二期手术治疗(表3)。21 例PTC 患者术后均口服左旋甲状腺素片,10 例在术后行131I 治疗。

表3 22例儿童及青少年甲状腺癌的手术方式Table 3 Surgical procedure of the 22 pediatric and adolescent patients with thyroid cancer
2.2.4 术后病理22例患者中, PTC 18 例(81.82%)、甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC) 3 例(13.64%)、MTC 1 例(4.54%)。癌灶位于单侧叶16 例(72.73%)、双侧6 例(27.27%);单灶16 例(72.73%)、多灶6 例(27.27%);被膜侵犯14 例(63.64%);单侧颈部淋巴结转移6 例(27.27%)、双侧颈部淋巴结转移11 例(50.00%)。
2.2.5 并发症及预后 术后出现单侧喉返神经损伤者3 例,声音嘶哑症状均于术后4 个月内逐渐恢复;术后喉头水肿者1 例,在术后即刻送入重症监护室密切监测,后顺利拔除气管插管,术后恢复良好;术后甲状旁腺功能低下者2 例,1 例患者需要长期口服钙制剂缓解症状,1 例患者经过1~2 周口服钙剂后,症状逐渐消失;1 例患者行甲状腺癌左侧侧颈区淋巴结清扫术后出现乳糜漏,最大量1 400 mL/d,术后第4 天予以手术探查,发现胸导管破口,予以缝扎,即日终止乳糜漏(表4)(图2)。1 例双侧叶MTC 患者于术后3年余复查发现Ctn 2 000 pg/mL(正常值<10 pg/mL)、CEA 155.91 ng/mL(正常值<5 ng/mL),颈部超声、CT 示异常淋巴结(图3),提示其MTC 复发,再次行双侧颈部淋巴结扩大清扫术。患者二次术后,Ctn 622.7 pg/mL,CEA 80.14 ng/mL,术后2 个月于门诊复查示Ctn:1 253 pg/mL,CEA:32.95 ng/mL,医师判断单纯手术治疗已无法使该患者疾病达到生化治愈标准,且难以延缓疾病的进展,于是对该患者始行安罗替尼靶向治疗,患者于接受靶向治疗3 周后复查,示Ctn 453.3 pg/mL,CEA 22.18 ng/mL。余在访患者均未发现复发或转移征象(图4)。
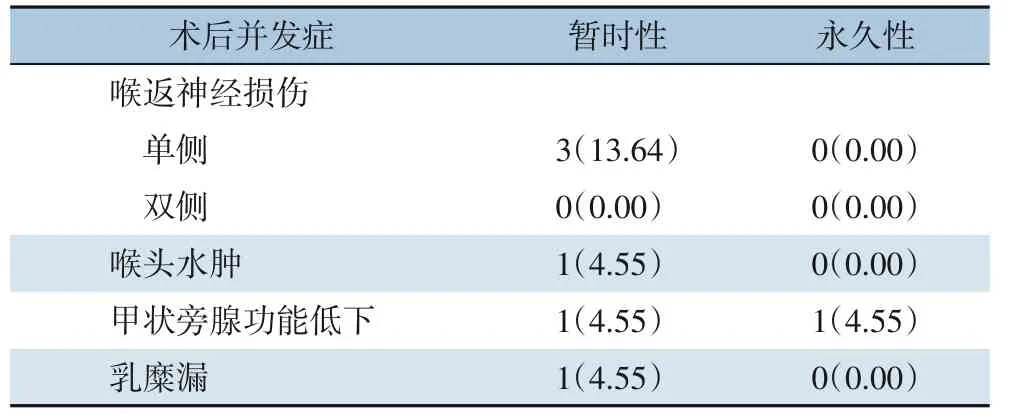
表4 22例儿童及青少年甲状腺癌术后并发症情况[n(%)]Table 4 Postoperative complications of the 22 pediatric and adolescent patients with thyroid cancer[n(%)]
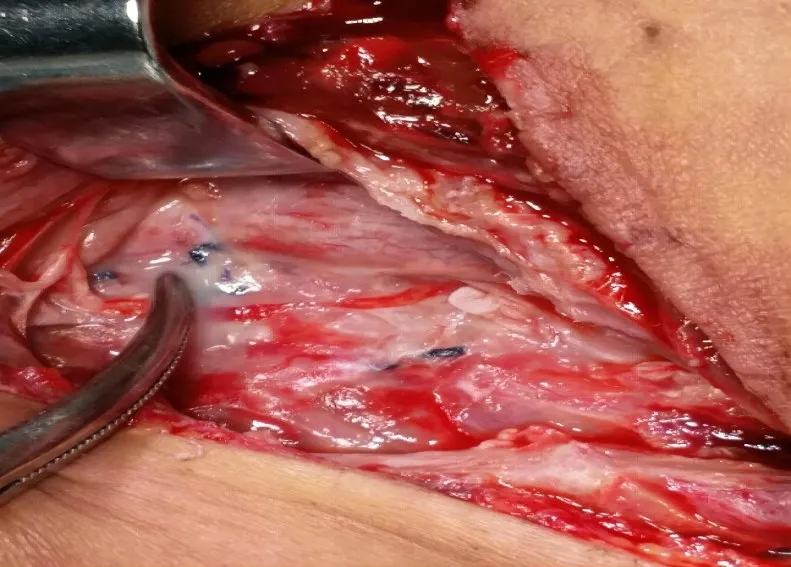
图2 术后乳糜漏手术探查及处理Figure 2 Surgical exploration and management of postoperative chylous leakage
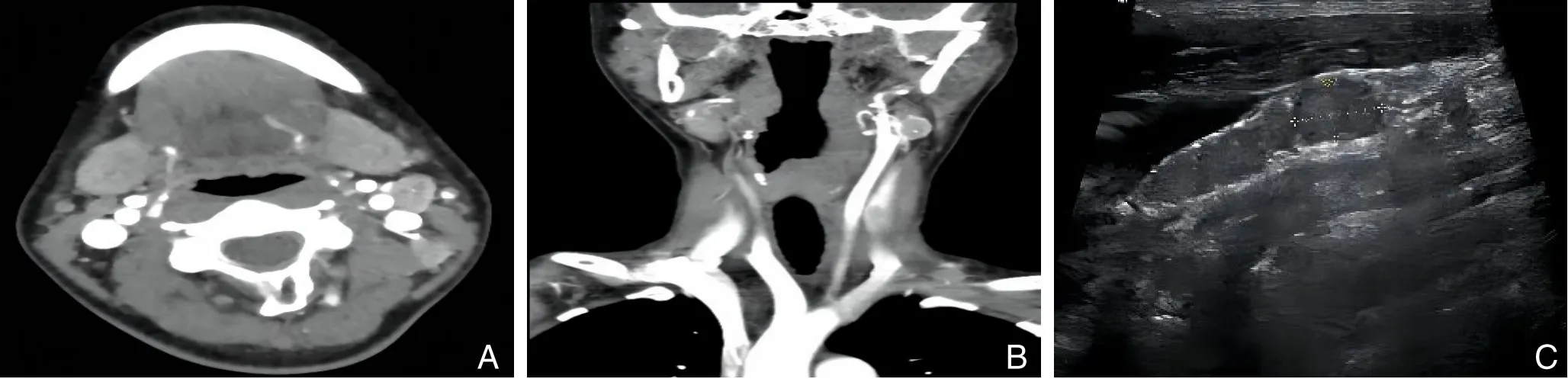
图3 MTC患者影像学资料 A:CT示左侧颈部异常淋巴结(横断面);B:CT示左侧颈部异常淋巴结(冠状面);C:超声示左侧颈部异常淋巴结Figure 3 Imaging data of the MTC patient A:CT showing abnormal lymph nodes in the left neck (cross section); B: CT showing abnormal lymph nodes on the left side of the neck(coronal plane);C:Ultrasound showing abnormal lymph nodes on the left side of the neck
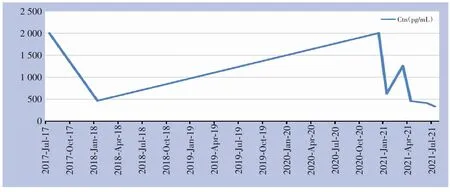
图4 MTC患者Ctn变化趋势(2017年7月行第1次甲状腺癌根治术;2021年1月因甲状腺癌复发行再次双侧颈部淋巴结扩大清扫术;2021年3月始行安罗替尼靶向治疗)Figure 4 The trend of change in Ctn of the MTC patient (undergoing first radical operation for thyroid cancer in July 2017;undergoing expanded bilateral cervical lymph node dissection due to recurrence of thyroid cancer in January 2021;undergoing targeted therapy with Anlotinib in March 2021)
2.3 儿童及青少年甲状腺癌与成人甲状腺癌的临床病理特征比较
本组儿童及青少年甲状腺癌患者的性别分布与成人基本一致,女性发病多于男性。儿童及青少年甲状腺癌患者因触及颈部无痛性肿物就诊的比例明显高于成人(77.27%vs.18.18%,P<0.001),成人组甲状腺癌多因例行健康体检发现甲状腺结节就诊(81.82%,18/22)。儿童及青少年甲状腺癌及成人甲状腺癌病理诊断均以PTC 居多(95.45%vs.100.00%),然而,儿童及青少年甲状腺癌诊断时PTMC 的比例明显低于成人甲状腺癌患者(13.36%vs.50.00%,P<0.05),肿瘤体积较成人更大。此外,儿童及青少年组双侧淋巴结转移比例高于成人组(50.00%vs.9.09%,P<0.05)(表5)。

表5 儿童及青少年甲状腺癌与成人甲状腺癌的临床病理特征[n(%)]Table 5 Comparison of the clinicopathologic characteristics of pediatric and adolescent thyroid cancer patients and adult thyroid cancer patients[n(%)]
3 讨 论
青少年及甲状腺癌患者在青春期出现性别差异,女性∶男性(5∶1)[11]。本研究中,女性∶男性为6.33∶1,这与既往的研究[11]基本相符。且有研究[12]表明,在儿童及青少年甲状腺癌中,≤12 岁组与>12 岁组比较,前者生存率更低,且有更强的侵袭性和转移性。
成人乳头状甲状腺癌的发病率较高[13],而与成人相比,儿童及青少年PTC 在甲状腺癌中的比例更高,儿童甲状腺滤泡癌并不常见,儿童MTC及未分化癌更为罕见[14]。本研究发现,儿童及青少年组PTC 占95.45%,MTC 占4.55%,成人组PTC占100.00%,这与既往研究[13-14]有差异,可能由于本研究样本量少、病理类型较为单一,尚需更大的样本量以减小随机误差,进一步分析。
虽然儿童及青少年甲状腺结节的发病率较低,约占2%[15],但其恶性风险却不低,占9%~50%[16]。本研究发现,需行手术治疗的儿童及青少年甲状腺疾病患者中,甲状腺癌患者占比高达35.29%,而PTMC 患者的比例明显低于成人组(13.36%vs.50%)。儿童及青少年甲状腺癌患者因触及颈部无痛性肿物就诊的比例明显高于成人(77.27%vs.18.18%),分析其原因可能在于,现在越来越多的成年人注重在医院进行健康体检,许多甲状腺癌得以早发现、早诊断、早治疗[17]。而儿童及青少年主要进行校园体检,极少借助影像学、实验室检查等辅助检查,较小、较深的甲状腺结节难以经体表触及,一般在出现较明显的体征或症状后才到医院就诊。因此,应在儿童及青少年的校园体检中更加重视颈部体查。
有研究[18]证实,青少年DTC 更易扩散,儿童及青少年较成人有更高的淋巴结转移发生率(40%~90%vs.20%~50%)。本研究发现,虽然儿童及青少年组与成年人组均存在较高的淋巴结转移率(77.27%vs.68.18%),但是儿童及青少年组的双侧颈部淋巴结转移比例明显高于成人组(50.00%vs.9.09%)。儿童及青少年甲状腺癌预后较好,总体存活率高,尽管其较容易转移,但多数为分化型,较少发生骨转移,且对放射碘治疗敏感[19]。我院22 例在访儿童及青少年患者现均生存,肺转移占4.55%,均未发现骨转移征象,131I 治疗者占45.45%。虽本研究提示儿童及青少年组与成人组远处转移发生率无明显差异,但本研究随访时间尚短,需增加随访时间,继续观察远期预后情况。
目前已知甲状腺癌可能的危险因素包括碘缺乏,既往辐射暴露史,甲状腺疾病家族史和一些遗传综合征。迄今为止,暴露于电离辐射是唯一确定的发生DTC 的风险因素,尤其是当暴露发生在儿童时期[20-21]。本研究中有1 例患者在9 岁时因小脑髓母细胞瘤行手术及化疗及放疗,8年后于我院行左侧叶甲状乳头状癌根治术。
存在甲状腺肿瘤患病风险较高的患儿应当每年进行体检。当检测到甲状腺结节时,应检测血清TSH、游离甲状腺素(free thyroid hormone,FT4)和/或血清总甲状腺素(thyroid hormone,T4)并做颈部超声检查;应评估Ctn 水平以筛查MTC;如果TSH 被抑制,放射性核素扫描可能识别出功能亢进的结节[18,22]。必须结合超声特征和临床背景来鉴别是否需要采用FNAC[17]。ATA 指南[11]推荐儿童甲状腺结节评估采用与成人一致的Bethesda 细胞病理学报告系统,对于FNAC 结果为意义不明确的细胞非典型性病变或滤泡性病变,滤泡性肿瘤或可疑滤泡性肿瘤,可疑恶性和恶性,一般均首选手术[23-24]。对于未分化癌者,其治疗仍是世界需要攻克的难题,目前各肿瘤治疗中心均在探索以局部治疗(手术、放疗)联合药物治疗(化疗、靶向治疗等其他生物治疗)的综合治疗策略[25]。
目前儿童及青少年DTC、MTC 的治疗方法以手术治疗为主,前者辅以内分泌治疗和或131I 治疗等。笔者单位术前对患者的颈部进行全面仔细的超声检查,当需要进一步描述潜在的颈部疾病及进展时,考虑使用增强CT 或磁共振成像(MRI),以优化手术方案[26]。本研究22 例儿童及青少年甲状腺癌患者中,3 例行患侧甲状腺腺叶切除术,1 例行患侧甲状腺腺叶切除+对侧腺叶次全切除术,2 例行患侧甲状腺腺叶切除+对侧腺叶近全切除术,余均行甲状腺全切术。有研究[27]称接受腺叶切除术的患者比接受甲状腺次全切除或全切除术的患者更容易复发,证实更广泛的手术切除范围与较低的复发风险相关。大部分儿童及青少年PTC 患者,甲状腺全切术是手术治疗的首选,对单侧微小且局限的肿瘤,可选择甲状腺近全切术[11]。
22 例患者中,21 例行中央区淋巴结清扫,13 例患者行侧颈区淋巴结清扫,1 例未行淋巴结清扫。初次淋巴结处理不彻底是甲状腺癌淋巴结复发的危险因素,如术前FNAC 结果为恶性,或临床发现甲状腺外侵犯或局部转移,推荐行中央区淋巴结清扫(central neck dissection,CND);单病灶者行同侧CND,再根据术中情况选择性对侧CND;除非细胞学已证实存在颈侧区淋巴结转移,否则一般不推荐常规行颈侧区淋巴结清扫[11]。
本研究中术后行131I 治疗的10 例患者均为甲状腺全切患者。术后131I 治疗的目的是清除残留的甲状腺组织,提高用血清Tg 作为DTC 复发生物标志物的敏感度,以及降低复发的风险。人们普遍认为,大多数儿童和成人都应接受131I 治疗残留在甲状腺床和局部淋巴结中的癌症微灶[18]以减少疾病复发。但131I 治疗对儿童及青少年可能存在短期和长期的不良反应和并发症。短期的不良反应主要是损伤一些能摄取碘的组织,导致唾液腺炎、口干症、龋齿等;长期不良反应有损伤性腺、抑制骨髓造血系统、诱发继发性肿瘤等[28]。至于131I 使用剂量,经验性剂量法更简单,应用更广泛,但是也可能导致患者治疗过度或治疗不足。因此,对于首次接受131I 治疗的低龄儿童、骨髓储备有限的患儿及肺转移患者应谨慎考虑经验性剂量法[11,29]。
行甲状腺癌根治术的患者,术后均需终身服用左旋甲状腺素钠片。对于非分化型甲状腺癌患者,左旋甲状腺素钠片主要起到补充生理需要的作用。对于DTC 患者,服用左旋甲状腺素钠片不仅可维持生理需要,还可抑制TSH,降低复发率[30]。但TSH 抑制存在生长加速、骨龄提前、青春期早发等潜在风险[11,31],并且,与成年人相比,儿童通常需要相当高的左旋甲状腺素剂量才能完全抑制TSH[18,32]。因此,目前关于儿童及青少年分化型甲状腺癌术后行TSH 的最佳抑制程度存在着争议。
在极少数情况下,患有甲状腺癌的儿童及青少年可能会出现进行性恶化的症状和/或发展为危及生命的疾病。而这些疾病不适合进一步的手术或131I 治疗,此时应考虑全身治疗,临床试验是首选[11],如分子靶向疗法[33]。本研究中,1 例双侧髓样癌手术治疗后复发患者现行安罗替尼靶向药物治疗,该患者始行靶向药物治疗后,随访4 个月内,复查结果均示Ctn<500 pg/mL。
患有DTC 的儿童术后定期评估内容有Tg 及抗甲状腺球蛋白抗体(anti-thyroglobulin antibodies,TgAb)、 颈部超声检查及131I 诊断全身显像(diagnostic whole body scan,DxWBS)等[34]。Tg 水平是DTC 随访评估的主要内容,检测Tg 必须同时检测TgAb。初次手术6 个月后须行颈部彩超,并推荐于确诊甲状腺癌后6~12 个月进行DxWBS,尤其是胸部X 线片或CT 扫描不明显的肺转移瘤者[11]。患有MTC 的患者术后定期评估内容包括Ctn、CEA、甲状腺功能、颈部超声等。
综上,甲状腺癌在儿童及青少年甲状腺疾病中占比较高,且甲状腺癌诊断时肿瘤体积往往较成人更大,PTMC 的发生率更低,且更易出现双侧颈部淋巴结转移,但是经过手术等规范化治疗后,整体预后较好。因此,对于儿童及青少年甲状腺癌患者,建议利用手术治疗彻底切除癌灶降低复发风险,DTC 患者术后辅以内分泌和或131I 等治疗,MTC 患者应重视影像学及血清学复查。同时应做好长期甚至终身跟踪随访,更有利于深入地了解儿童及青少年甲状腺癌的进展、预后。
利益冲突:所有作者均声明不存在利益冲突。

