多层螺旋CT显像对结直肠癌术后再分期、区域淋巴结转移及疗效的评估价值
王 振 高 星 王金勇
近年来,随着饮食结构和习惯改变,我国结直肠癌的发病率和死亡率呈逐年上升趋势[1]。统计数据显示,结直肠癌的发病率和死亡率分别居我国恶性肿瘤的第3位和第5位,每年新发病例37.6万例,死亡病例19.1万例[2-3]。结直肠癌的治疗通常是外科手术联合放疗、化疗等的综合治疗[4],但由于受到淋巴血管侵犯、癌结节、术后肿瘤残余等影响[5],结直肠癌术后复发或转移率高达30%,严重影响患者预后[6]。因此,尽早检出结直肠癌术后复发、转移灶,对于提高患者预后具有重要意义。目前,临床常用的超声、CT、MRI等诊断方法均具有肯定的临床价值,但也存在一定的局限性。传统单层CT扫描层厚大,扫描粗略,容易遗漏病灶部位,而多层螺旋CT扫描层厚小,扫描细致,能有效减少扫描部位遗漏,从而显著提高结直肠癌诊断准确率[7]。本文研究CT在结直肠癌术后再分期、区域淋巴结转移和预后评估中的价值,为临床应用提供参考。
1 资料与方法
1.1 一般资料
采用回顾性分析,选取2017年12月至2019年3月在我院行CT检查的结直肠癌术后患者65例,其中男性46例,女性19例;年龄28~80岁,平均年龄(56.5±12.5)岁;原发灶位置:升结肠7例,乙状结肠28例,直肠25例,直乙交接处5例;TNM分期:Ⅰ期30例,Ⅱ期24例,Ⅲ期11例。
1.2 纳入及排除标准
入选标准:①病理检查确诊为结直肠癌;②均接受结直肠癌根治术治疗;③CT检查时间与手术间隔时间不超过1周;④临床及随访资料完整;⑤完全知情并签署知情同意书。
排除标准:①合并有其他原发癌;②合并心、肺、肝肾等其他严重疾病;③接受局部切除手术;④临床和随访资料不全者;⑤拒绝参与研究。
1.3 显像方法
采用西门子炫速双源CT系统(德国西门子公司)进行显像,检查前6 h禁食,排空肠道。患者取仰卧位,行平扫和增强扫描,扫描范围:自膈肌至耻骨联合下缘。平扫参数:层厚5 mm,螺距0.984∶1,扫描矩阵512×512,勾画病灶位置、大小、范围及解剖关系。经肘静脉注射碘海醇(总量70~80 ml,注射速度2.5~3 ml/s),以最大层面为中心,行CT灌注成像,范围包括病灶及周围组织可疑淋巴结,扫描参数:层厚5 mm,扫描间隔1 s,120 kV×40 mA,连续采集40 s。
1.4 诊断标准[8]
采用双盲法由两名经验丰富的CT医师独立进行阅片,结果不一致时,共同讨论确定最终结果。CT显像示淋巴结边缘不规则,可见信号异常增强,反之为淋巴结阴性。采用AJCC和TNM分期系统,T1-2期:癌灶外缘光滑,肠壁增厚超过5 mm,内层强化明显,肠腔未见明显狭窄;T3期:癌灶外缘粗糙,肠壁增厚超过5 mm,侵犯肠壁外层,可见肠腔狭窄;T4期:癌灶突出至肠壁外,肠壁增厚变形明显。N0期:区域淋巴结无转移;N1期:1~3枚区域淋巴结转移;N2期:淋巴结转移枚数≥4枚。远处转移(M):M0期:未见远处转移,M1期:出现远处转移。
1.5 观察指标
以病理诊断结果作为金标准,根据再分期结果,分期改变者定义为阳性,分期未改变者定义为阴性;CT判断淋巴结分期与病理结果一致性、符合率及效能。
1.6 随访
显像后随访2年,统计患者无进展生存时间(progress free survival,PFS),即从CT检查后到出现疾病进展或死亡时间。
1.7 统计学分析
采取SPSS 19.0进行数据处理。计数资料以例(%)表示,比较以χ2检验或Fisher确切概率法;一致性分析采用Kappa,Kappa值>0.4表示具有一致性;采用Kaplan-Meier进行生存分析。P<0.05为差异有统计学意义。
2 结果
2.1 术后再分期
发现并确诊恶性病灶9例,其中术前分期为Ⅰ/Ⅱ期5例,再分期改变率为9.26%(5/54);术前分期为Ⅲ期4例,再分期改变率为36.4%(4/11)。根据原发病灶位置分为:升结肠1例,再分期改变率为14.3%(1/7);乙状结肠4例,再分期改变率为14.3%(4/28);直肠3例,再分期改变率为12.0%(3/25);直乙交界处1例,再分期改变率为20.0%(1/5)。阳性组与阴性组年龄、性别等临床资料差异无统计学意义(P>0.05),CT检查后,术前Ⅲ期再分期改变率显著高于Ⅰ/Ⅱ期患者(χ2=5.65,P=0.017)。
2.2 CT对结直肠癌N分期的诊断价值
CT对结直肠癌N分期的诊断结果见表1。CT诊断结直肠癌N分期的符合率为76.9%(50/65),诊断结果与病理结果的一致性较好(Kappa=0.79,P<0.001);CT对N0期诊断的灵敏度、特异度和准确度分别为84.62%、71.79%和84.62%;对N1期诊断的灵敏度、特异度和准确度分别为72.00%、80.00%和83.08%;对N2期诊断的灵敏度、特异度和准确度分别为71.43%、78.43%和86.15%。

表1 CT对结直肠癌N分期的诊断价值/例
2.3 CT对结直肠癌M分期的诊断价值
CT对结直肠癌M分期的诊断结果见表2。CT诊断结直肠癌M分期的符合率为89.2%(58/65),诊断结果与病理结果一致性较好(Kappa=0.75,P<0.001),CT对M期诊断的灵敏度、特异度和准确度分别为89.13%、89.47%和89.23%。
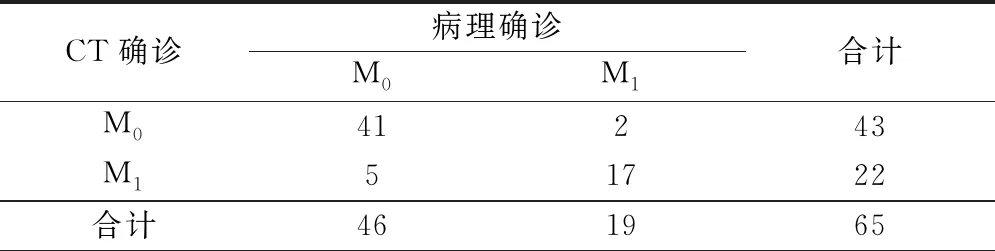
表2 CT对结直肠癌M分期的诊断价值/例
2.4 CT在预后评估中的价值
随访2年中,PFS患者24例,其中CT诊断阳性患者16例,CT诊断阴性患者8例。CT诊断阳性和阴性患者的中位PFS分别为16.5个月和20.6个月,差异有统计学意义(P<0.05),CT真阴性患者的OS及PFS时间显著长于真阳性患者。生存函数见图1。
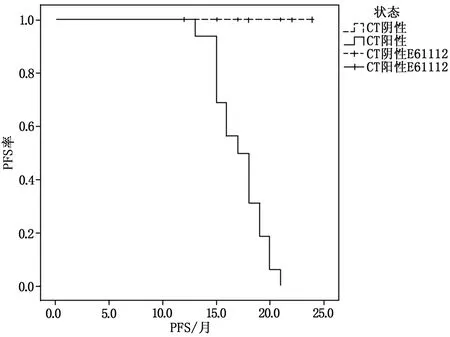
图1 PFS 生存函数曲线
3 讨论
结直肠癌术后易发生复发和转移,文献报道的结直肠癌复发和转移率高达7.5%~16.4%[9],其中可接受再次手术切除的患者占10%~30%,并提高患者5年生存率至30%~40%[10]。因此,做好结直肠癌术后复发转移诊断,对尽早进行干预、延长生存期具有重要意义。
目前,结直肠癌复发转移的监测和诊断主要依赖临床检查、血清癌胚抗原(CEA)及传统影像学(CT、MRI)检查。CEA是常用的肿瘤标志物,通常其血清水平升高提示肿瘤复发或转移,但CEA作为监测指标的特异性不高,通常非特异性结肠炎、心血管疾病等都会引起血清CEA水平升高,对于结直肠癌术后血清CEA水平升高患者,应先排除结直肠炎等良性病变,只能作为辅助诊断指标[11]。传统影像学技术基于解剖结构,难以区分复发转移病灶与坏死组织、手术瘢痕及炎性改变[12]。近年来,随着CT技术快速发展,多层螺旋CT扫描三维重建技术逐渐应用于结直肠癌诊断、分型中,可精确获得患者病变部位、范围等信息,且多层螺旋CT的扫描速度快和容积扫描的优越性,能有效避免胃肠道蠕动引起的伪影,从而使图像更加清晰[13]。
本文研究发现,CT检查对术前Ⅲ期的再分期率显著高于Ⅰ/Ⅱ期患者(χ2=5.65,P=0.017),表明多层螺旋CT在结直肠癌患者术后再分期中具有重要价值。同时,本文研究还发现,CT诊断多结直肠癌淋巴转移(N分期)和远处转移(M分期)的符合率较高,与病理结果一致性较好,CT对N0期诊断的灵敏度、特异度和准确度分别为84.62%、71.79%和84.62%;对N1期诊断的灵敏度、特异度和准确度分别为72.00%、80.00%和83.08%;对N2期诊断的灵敏度、特异度和准确度分别为71.43%、78.43%和86.15%;对M期诊断的灵敏度、特异度和准确度分别为89.13%、89.47%和89.23%。随访2年中,CT诊断阳性患者的中位PFS显著短于阴性患者(16.5个月 vs 20.6个月,P<0.05),提示多层螺旋CT在结直肠癌患者术后的预后评估中具有重要价值。
综上所述,CT在结直肠癌术后再分期、区域淋巴结转移和预后评估中具有重要价值。

