甲状腺癌患者CEUS特征及参数变化研究
李 梅,郑绥丽,刘 楚,黄月春
崇左市人民医院超声医学科,广西 崇左 532200
甲状腺癌诊断的金标准是病理组织活检,但此方法是有创操作,患者依从性差[1,2]。目前,CT、MRI、超声等影像学方法被用于甲状腺疾病的诊断[3,4]。常规超声检查时,甲状腺良恶性结节信号可能有重叠,易引起检查结果误差,且仅使用超声单个指标诊断的效能也较差[5]。有研究[6,7]认为,超声造影(CEUS)用于鉴别诊断腹腔实质性脏器疾病效果较好,其能够动态显示组织器官的血流情况,评估组织器官的性质及功能。研究显示[8,9],可以根据恶性病灶与周边正常组织在造影增强消退上的差别鉴别病灶的良恶性。甲状腺恶性结节组织内新生血管分布杂乱,血流分布不均匀,可能出现造影剂“进入晚、消退早”的现象。基于CEUS技术能够反映微血管灌注情况及造影剂消退情况,本研究考虑通过获得的CEUS特征信息对疾病进行鉴别诊断。且现在多数研究注重甲状腺乳头状癌内部血流信号而忽视了甲状腺良恶性结节处造影剂的消退情况[10],故甲状腺乳头状癌的CEUS特征表现还需要进一步考虑。本研究分析了超声造影参数与甲状腺乳头状癌恶性程度的关系,旨在为临床甲状腺肿瘤良恶性的鉴别诊断提供一种有效的手段。
1 资料与方法
1.1 一般资料
选取2020年12月至2021年12月本院确诊的68例甲状腺癌患者作为甲状腺癌组、70例甲状腺良性肿瘤患者作为对照组。研究方案符合我院医学伦理专家组要求,且患者及其家属同意并签署知情同意书。纳入标准:患者年龄19~65岁;甲状腺癌诊断标准参考美国癌症联合委员会制定的甲状腺癌诊断标准[11];甲状腺癌患者均经过病理学检查证实,均为甲状腺乳头状癌,甲状腺良性肿瘤均为甲状腺腺瘤或结节性甲状腺肿;患者在接受超声及CEUS检查前均无放化疗病史。排除标准:既往有放化疗、免疫治疗病史;甲状腺及颈部手术病史;认知障碍及精神病史;其他部位恶性肿瘤转移至甲状腺或颈部;颈部局部感染;妊娠期及哺乳期妇女。两组患者年龄、体质量指数(BMI)、性别、吸烟、饮酒、合并疾病情况,差异无统计学意义(P>0.05),具有较好的可比性和均衡性。
1.2 方法
采用CanonApLio i800型超声诊断仪,i8LX5宽频线阵探头,机械指数为0.09。患者仰卧位,充分暴露颈部,检查时不能咳嗽及吞咽。根据结节位置调节探测深度、增益及焦点,在甲状腺底部聚焦,调节增益直至显示出结节边缘。检查时获取纵切、横切、斜切多平面,分析并记录结节的数目、大小、形态、边界、内部回声、周边及内部血流情况、有无微钙化、纵横比、与相邻甲状腺被膜的关系等特征。常规超声检查完成后,开启CEUS模式。调整机械指数为0.06~0.08,选择包括甲状腺结节的切面,固定探头位置,将规定浓度的造影剂经肘正中静脉注入,从造影剂注入开始连续观察90 s,记录造影剂的灌注情况,选取感兴趣区(ROI),应用QLAB定量分析软件制作时间-强度曲线,对良性、恶性病灶与周围组织进行对比分析,并获取峰值强度(PI)、达峰时间(TTP)及平均通过时间(MTT)等参数。
1.3 统计学处理

2 结果
2.1 甲状腺癌组与对照组的二维超声声像特征比较
甲状腺癌组的边界欠清晰、纵横径比≥1的患者占比显著大于对照组(P<0.05)。见表1。

表1 甲状腺癌组与对照组的二维超声声像特征比较[n(%)]
2.2 甲状腺癌组与对照组的CEUS特征比较
甲状腺癌组的边界不清晰、增强方式不均匀、早期明显消退的患者占比显著大于对照组(P<0.05)。详见表2。CEUS结果见图1。

图1 甲状腺乳头状癌(a)和甲状腺腺瘤(b)的CEUS结果

表2 甲状腺癌组与对照组的CEUS特征比较[n(%)]
2.3 甲状腺癌组与对照组的CEUS参数比较
甲状腺癌组结节的PI、TTP、MTT值均显著低于对照组(P<0.05)。见表3。
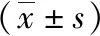
表3 甲状腺癌组与对照组的CEUS参数比较
2.4 不同恶性程度甲状腺癌结节的CEUS参数比较
甲状腺癌组中,发生淋巴结转移的甲状腺癌患者PI、TTP、MTT值低于未发生淋巴结转移的患者(P<0.05);是否发生包膜侵犯的PI、TTP、MTT值比较,差异均无统计学意义(P>0.05)。见表4。

表4 不同恶性程度甲状腺癌结节的CEUS参数比较
3 讨论
甲状腺疾病的发病率逐年增加,良恶性疾病的鉴别是决定治疗效果的重点之一。与甲状腺癌高度相关的超声特征多为结节内部低回声、周围无晕征、结节内部存在微钙化、纵横比>1等[12,13]。本研究结果显示:甲状腺癌组患者出现边界欠清晰、纵横径比≥1比例要比对照组大;此外甲状腺癌组出现边界不清晰、增强方式不均匀、早期明显消退患者占比也显著大于后者。CEUS技术通过分析血流灌注情况来定性结节性质,造影剂进入人体后,在声场中微泡会出现散射及共振现象,增加结节内部的血流信号,医师可通过病灶的CEUS增强模式实时成像信息鉴别病灶的性质。研究发现[14,15],甲状腺良性肿瘤呈现增强信号,造影剂多分布于周边,有“早进晚退”的特点;造影剂在甲状腺恶性肿瘤中呈现不均匀分布、低增强及“晚进早退”的特征。因此,CEUS技术可以通过造影剂的增强及消退差异来对病灶的良恶性进行鉴别。
良恶性肿瘤在造影时会在增强方式、增强模式、增强特点及廓清方式方面存在差别,上述差别可以当作临床诊断的有力补充。目前,CEUS参数PI、TTP和MTT可评估甲状腺结节中的新生血管以及细胞增殖状态[16]。也有研究表明甲状腺肿瘤组织内PI、TTP与周围正常甲状腺组织之间无显著差异[17]。本研究中甲状腺癌组结节的PI、TTP、MTT值均显著小于对照组。本研究结果提示,恶性肿瘤内部的新生血管非常多,且生长不成熟、排列无章,新生血管不能满足恶性肿瘤快速生长所需要的氧分,因而常常出现缺氧、缺血状态,CEUS图像信息中呈低增强或无增强特点,PI、TTP与MTT值较低。江振雄等[18]指出,CEUS判断病灶的良恶性效果较好,其通过定量分析,发现恶性病灶时间-强度曲线参数中的增强时间、PI值低于良性病灶,分析是因为恶性病灶微血管管腔狭窄,故造影剂进入缓慢,PI值低,与本研究结果相似。薛红红等[19]认为,甲状腺良性病灶无纤维包膜,其与周围组织相似,呈增强或高增强信号;而恶性病灶新生血管也呈分化差、细胞间空隙大等特点,血流阻力增加,其时间-强度曲线形态表现为上升段迟缓,下降段平缓,曲线低平,TTP、MTT值降低,而良性结节时间-强度曲线多数与病灶周围正常甲状腺组织基本相似。本研究也得出相似结论,CEUS相关参数对甲状腺肿瘤良恶性具有一定的诊断价值。
此外,恶性肿瘤细胞的增殖主要是因为促增殖基因和抗增殖基因之间的平衡关系被打破,因而恶性肿瘤异常增殖,恶性程度加大。CEUS在诸如肾脏、胰腺、卵巢、子宫等病变中被应用[20],恶性肿瘤内部血供丰富,造影剂流经恶性病灶血管时会出现多参数异常,并形成时间-强度曲线,肿瘤内微血管灌注异常程度与恶性程度显著相关。本研究探究了其在不同肿瘤分期甲状腺肿瘤中的应用价值,本研究结果显示:发生淋巴结转移的甲状腺癌患者PI、TTP、MTT值低于未发生淋巴结转移的患者,但有学者研究恶性肿瘤富血供特征时,出现淋巴结转移患者的上述指标是升高的[21],与本文有所不同,笔者认为甲状腺乳头癌是乏血供的病灶,淋巴结转移后,肿瘤对血流的需求是降低的,即病灶血流信号越低则表明其转移的可能性越高。本研究结果显示CEUS能够对病灶的血供状态进行准确反映,有利于对病灶定性,恶性程度的差异也可通过血流灌注的差异进行评判。
CEUS在肝脏、肾脏病变方面的应用较为成熟,并已取得良好的应用效果[22],但甲状腺方面的研究多针对CEUS增强特点来鉴别肿瘤的良恶性,本研究则在CEUS造影模式的基础上,利用时间-强度曲线形态及参数测值定量分析甲状腺恶性结节与良性病灶造影剂显现强度,以及灌注、消退的差异,并结合血流信号、增强特点等信息,从不同层面为CEUS在甲状腺肿瘤良恶性的鉴别诊断提供了更多信息。鉴于CEUS费用高于常规超声,目前多针对应用于高度怀疑恶性肿瘤患者,但随着技术和设备不断进步,其费用也可随之下降,有利于进一步推广。
综上所述,根据CEUS特征参数及影像学特征在鉴别诊断甲状腺肿瘤的良恶性及判断甲状腺癌危险分层方面均具有重要的价值。

