恒定性和间歇性外斜视黄斑区视网膜血流密度及厚度特征
翟晶 俞雪婷 方伟 陈佳燕 侯立杰
恒定性外斜视(Constant exotropia,XT)和间歇性外斜视(Intermittent exotropia,IXT)是临床上常见的斜视类型[1]。既往普遍认为视力正常的斜视患者其黄斑区视网膜结构正常,但随着眼科影像技术的进步和对疾病研究的深入,越来越多的研究发现在斜视患者中存在着眼底形态结构的异常。已有文献报道斜视患者中发现不同层次和不同区域的视网膜厚度改变[2-3],以往研究发现XT和IXT患者的主斜眼黄斑区视网膜血流密度减少[4],而正常人群中黄斑区视网膜厚度和视网膜血流密度之间存在关联[5]。那么在这类斜视患者中视网膜血流密度变化是否会伴随不同层次和不同象限的视网膜厚度的改变?目前鲜见报道。
光学相干断层扫描血管成像(Optical coherence tomography angiography,OCTA)作为一种重复性和再现性都高的无创成像技术,已被广泛应用于视网膜结构的评估,包括对浅层毛细血管丛(Superficial capillary plexus,SCP)和深层毛细血管丛(Deep capillary plexus,DCP)血流密度、黄斑中心凹无血管区(Foveal avascular zone,FAZ)面积、内外层视网膜厚度等参数进行量化。因此,本研究旨在应用OCTA定量测量正常视力的XT和IXT患者及与其年龄匹配的正常对照者黄斑区视网膜血流密度和视网膜厚度等参数,探讨黄斑区视网膜血流密度与厚度间的相关性,从而为进一步了解外斜视的病理生理学改变带来新的认识。
1 对象与方法
1.1 对象
纳入标准:①年龄为6~18岁;②双眼最佳矫正视力(BCVA)≥20/20;③屈光度:球镜度>-6.00 D、散光及屈光参差<1.50 D。排除标准:①既往有斜视手术史;②合并其他类型斜视如垂直分离性斜视,合并眼球震颤、弱视、器质性眼病;③有神经系统疾病或全身性疾病,如糖尿病、偏头痛等。纳入2020年9月至2021年9月在温州医科大学附属眼视光医院杭州院区就诊的XT患者和IXT患者,以及年龄匹配的无斜视的正常对照者。本研究经温州医科大学伦理委员会(批号:2020-139-K-124)批准,并遵循赫尔辛基宣言。所有受检者在检查开始前均由其父母或法定监护人签署知情同意书。
在XT组和IXT组患者中,我们通过卡孔法[6]进行主斜眼的判断:嘱患者伸直手臂平举测试卡,经由卡片中央直径2 cm的圆孔观察远距和近距目标,其中自发表现出向外偏斜的眼为主斜眼。将XT组和IXT组的双眼分为主斜眼和对侧眼,并进行双眼间比较。3组间数据比较时XT组和IXT组中选择主斜眼作为研究眼,而正常对照组也纳入双眼,定义右眼作为研究眼,左眼为对侧眼。
1.2 检查方法
1.2.1 眼科检查 所有受检者均接受完整的眼科常规检查,包括BCVA、等效球镜度(SE)、斜视度数(使用三棱镜加交替遮盖试验,分别注视33 cm近距和6 m远距目标测得)、眼球运动、裂隙灯显微镜检查(包括眼前节和眼底检查)等。
1.2.2 OCTA检查 应用RTVue XR(美国Optovue公司)结合分频辐去相干影像(Split-spectrum amplitude decorrelation angiography,SSADA)算法对所有受检者行OCTA扫描。采集黄斑区3 mm×3 mm范围内的扫描图像,并由仪器内置的AngioVue软件(版本号:2017.1.0.155)对图像中SCP、DCP、内层视网膜和外层视网膜进行自动化分层(见图1)。所有操作均由我院同一名经验丰富的检查者进行,并对每张图像的分层进行人工检查和调整,剔除图像不居中或质量指数小于6/10 或分层不清晰的图像。根据早期糖尿病视网膜病变治疗研究(Early Treatment Diabetic Retinopathy Study,ETDRS)[7-8]按黄斑中心凹(直径1 mm圆形)和旁中心凹(内径1 mm、外径3 mm圆环)进行分区,并按上方(Superior,S)、下方(Inferior,I)、鼻侧(Nasal,N)、颞侧(Temporal,T)分象限进行记录(见图2)。
1.3 统计学方法
病例对照研究。采用SAS 9.2软件进行统计学分析。计量资料通过kolmogorov-Smirnov正态性检验,符合正态分布的数据采用表示。分类数据采用数值和百分比表示。视网膜血流密度和厚度参数组内比较采用配对t检验,组间比较采用广义线性模型方差分析,并以Tukey法矫正两两参数比较水平。采用Pearson相关分析视网膜血流密度参数、内外层视网膜厚度及斜视度数之间关系。以P<0.05为差异有统计学意义。

图1.黄斑区视网膜血流密度和厚度测量的自动化分层A:SCP包含内界膜(红线)至内丛状层上9 μm(绿线);B:DCP包含内丛状层上9 μm(绿线)至外丛状层下9 μm(红线);C:内层视网膜包含内界膜(红线)至内丛状层(绿线);D:外层视网膜包含内核层(绿线)至视网膜色素上皮层(蓝线)Figure 1.Automatically segmented image of macular microvasculature and thicknessA: The SCP was calculated from the internal limiting membrane (ILM,red boundary) to 9 μm above the inner plexiform layer (IPL,green boundary).B: The DCP was calculated from 9 μm above the IPL (green boundary) to 9 μm below the outer plexiform layer (red boundary).C: The inner retina extends from the ILM (red boundary) to the IPL (green boundary).D: The outer retina ranges from the inner nuclear layer (green boundary) to the retinal pigment epithelium (blue boundary).SCP,superficial capillary plexus;DCP,deep capillary plexus.

图2.黄斑区扫描图像的ETDRS分区分为中心凹(直径1.0 mm圆形)和旁中心凹(内径1.0 mm、外径3.0 mm圆环),其中旁中心凹区域分为上方、下方、鼻侧、颞侧共4个象限Figure 2.Scanning image based on the ETDRS contourThe macular area was separately calculated for the fovea (central circle with 1.0 mm diameter) and the parafovea (ring around the fovea with inner and outer diameters of 1.0 mm and 3.0 mm) divided into the superior,inferior,nasal,and temporal quadrants.ETDRS,Early Treatment Diabetic Retinopathy Study.
2 结果
2.1 3组受检者基线资料
共纳入72例(144眼)研究对象,其中XT组25例(50眼)、IXT组22例(44眼)、正常对照组25例(50眼),所有基线资料见表1。XT组的远距和近距斜视度均大于IXT组的远距和近距斜视度,差异均有统计学意义(P=0.022、0.034)。此外,3组间年龄、性别、SE差异均无统计学意义(均P>0.05)。
2.2 3组受检者视网膜血流密度的比较
XT 组研究眼总SCP 血流密度低于对侧眼(t=-2.10,P=0.047),在旁中心凹上方区域SCP血流密度低于对侧眼(t=-2.28,P=0.032);研究眼DCP血流密度在旁中心凹上方及下方区域均低于对侧眼(t=-2.26,P=0.033;t=-2.43,P=0.023)。IXT组研究眼与对侧眼间SCP和DCP血流密度差异均无统计学意义(均P>0.05)。
3 组中的研究眼总SCP和旁中心凹上方区域SCP血流密度,以及总DCP和除鼻侧外的其他旁中心凹区域DCP血流密度总体差异均有统计学意义(均P<0.05);进一步两两比较发现,XT组研究眼总SCP和旁中心凹上方区域SCP血流密度,以及总DCP和除鼻侧外的其他旁中心凹区域DCP血流密度均低于正常对照组(均P<0.05);IXT组研究眼总DCP和旁中心凹上下方区域DCP血流密度均低于正常对照组(均P<0.05),研究眼SCP血流密度与正常对照组差异无统计学意义(P>0.05)。FAZ面积在3组受检者中组间及组内差异均无统计学意义(均P>0.05)。见表2—3和图3。
2.3 3组受检者视网膜厚度比较
XT组中研究眼的内层视网膜厚度在旁中心凹颞侧区域较对侧眼更薄(t=-2.84,P=0.009),在旁中心凹上方区域厚度较对侧眼减少,但差异无统计学意义(P=0.062),见表4。3组受检者中组间及组内全层视网膜厚度和外层视网膜厚度差异均无统计学意义(均P>0.05)。
2.4 各参数间的相关性
相关性分析显示,内层黄斑中心凹视网膜厚度与远距斜视度(r=-0.36,P=0.012)和近距斜视度(r=-0.37,P=0.010)均呈负相关。远近斜视度与内层其他象限和外层各象限视网膜厚度、全层视网膜总厚度、深浅层或者各象限血流密度均无明显相关性(均P>0.05)。视网膜血流密度与视网膜厚度均无明显相关性(均P>0.05)。见图4。
3 讨论
OCTA影像技术的快速发展使活体测量视网膜血流灌注和结构成为可能,从而为临床和科研中对疾病的检查提供了可靠的信息,也通过这一检查技术加深了对许多疾病的认识。既往认为弱视患者眼底结构正常,但越来越多的研究发现弱视患者存在异常的黄斑视网膜血流灌注和视网膜厚度改变[9-11]。在国内外有关弱视眼的视网膜形态结构改变的研究中常选取斜视性弱视患者为研究对象[12-15],在这类患者中发现与正常对照眼相比,弱视眼的黄斑区视网膜血流密度降低,视网膜厚度出现变化,尽管相关研究结果仍存在争议。
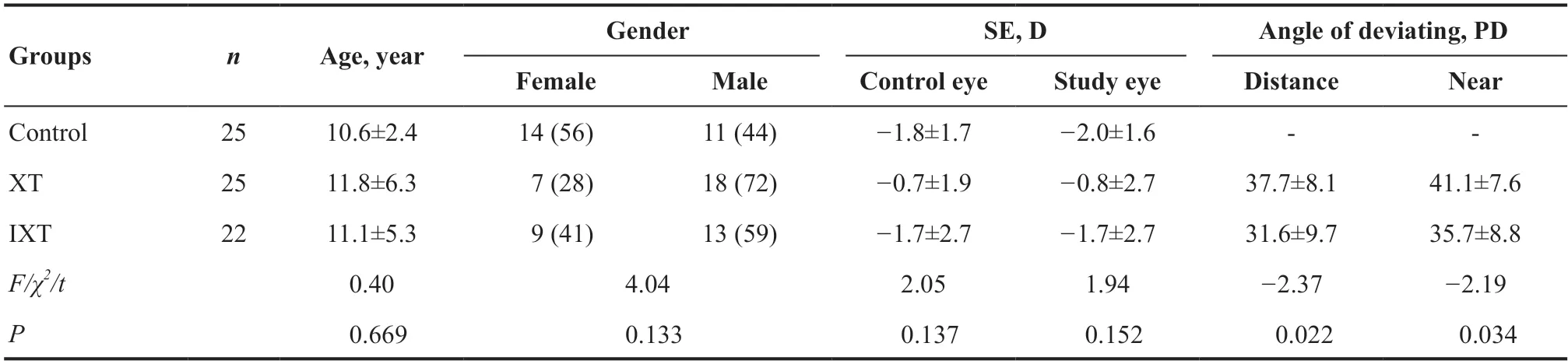
表1.正常对照组、XT组、IXT组基线资料Table 1.Demographics of the control,XT and IXT groups

表2.3组受检者黄斑区视网膜浅层毛细血管丛血流密度Table 2.Macular perfusion density of superficial capillary plexus in three groups
本研究选择的研究对象为视力正常的XT和IXT未成年患者,研究结果提示IXT患者主斜眼黄斑区DCP血流密度较正常对照组降低,其中以黄斑区旁中心凹上下方象限最为明显,而内外层视网膜厚度均无改变。推测可能原因是IXT患者仍能通过融合机制控制眼位正位,眼位偏斜仅在疲劳、生病、遮盖一眼等破坏融合后出现,因此双眼常能接收相同的光刺激,从而使得其视网膜结构改变较少。而IXT患者中主斜眼黄斑区血流密度改变发生在DCP,可能是由于DCP位于视网膜内核层上下,为视网膜浅层血管垂直方向末端吻合的终末毛细血管网,这一特殊的解剖结构使其更易受到缺血、缺氧损伤。
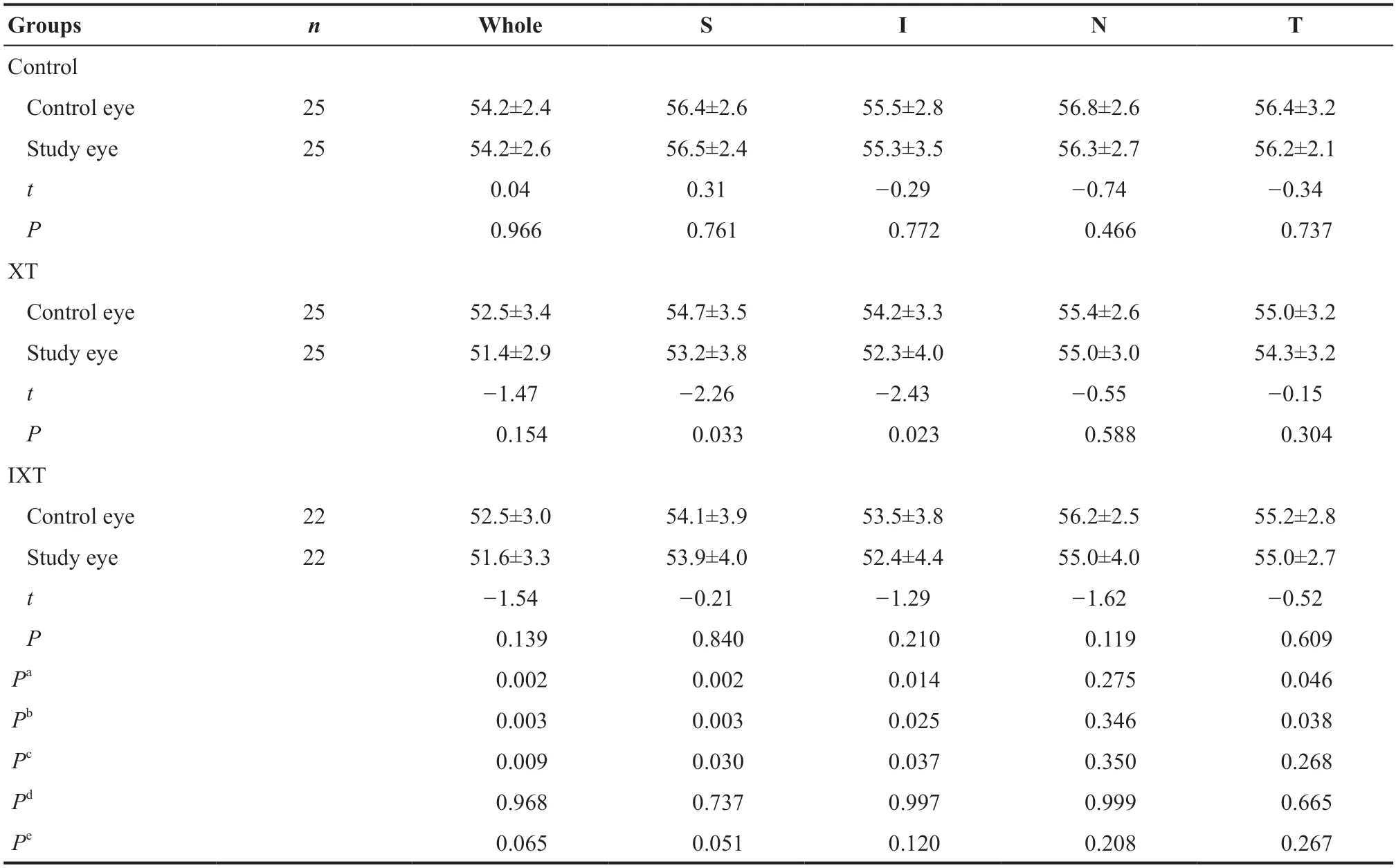
表3.3组受检者黄斑区视网膜深层毛细血管丛血流密度Table 3.Macular perfusion density of deep capillary plexus in three groups
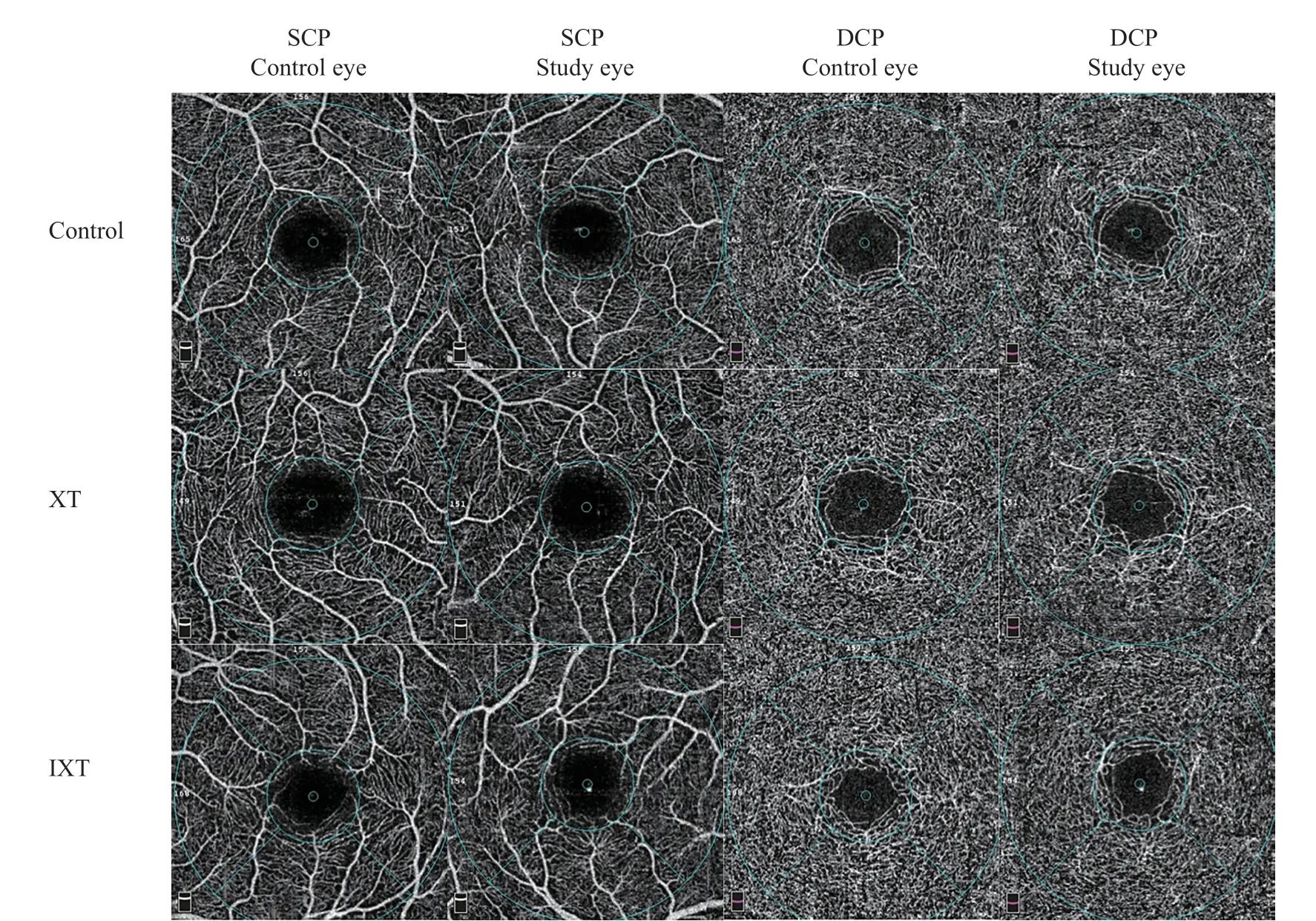
图3.3组受检者黄斑区血流密度示意图Figure 3.The macular perfusion density in three groups
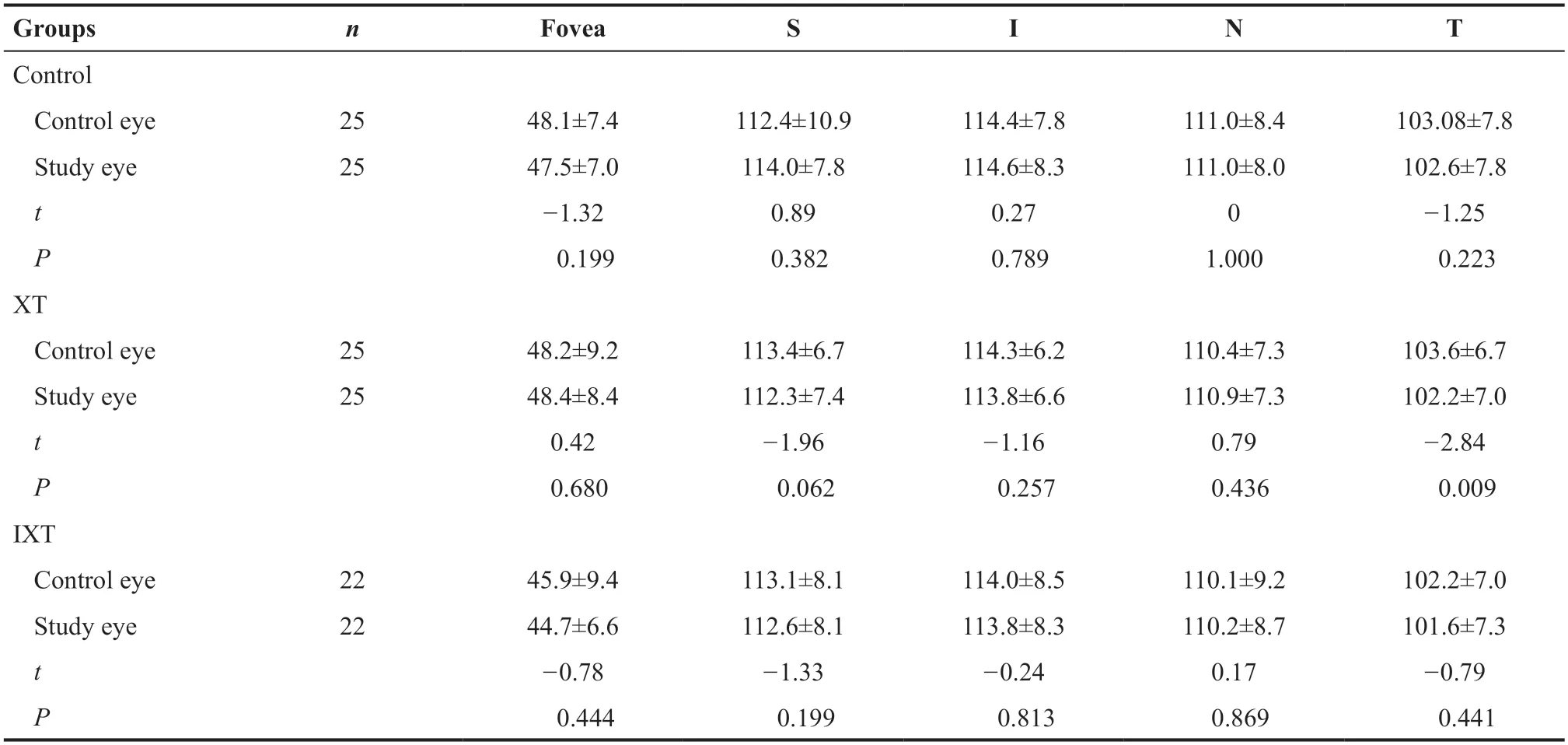
表4.3组受检者内层视网膜厚度的比较Table 4.Comparison of the inner retinal thickness in three groups
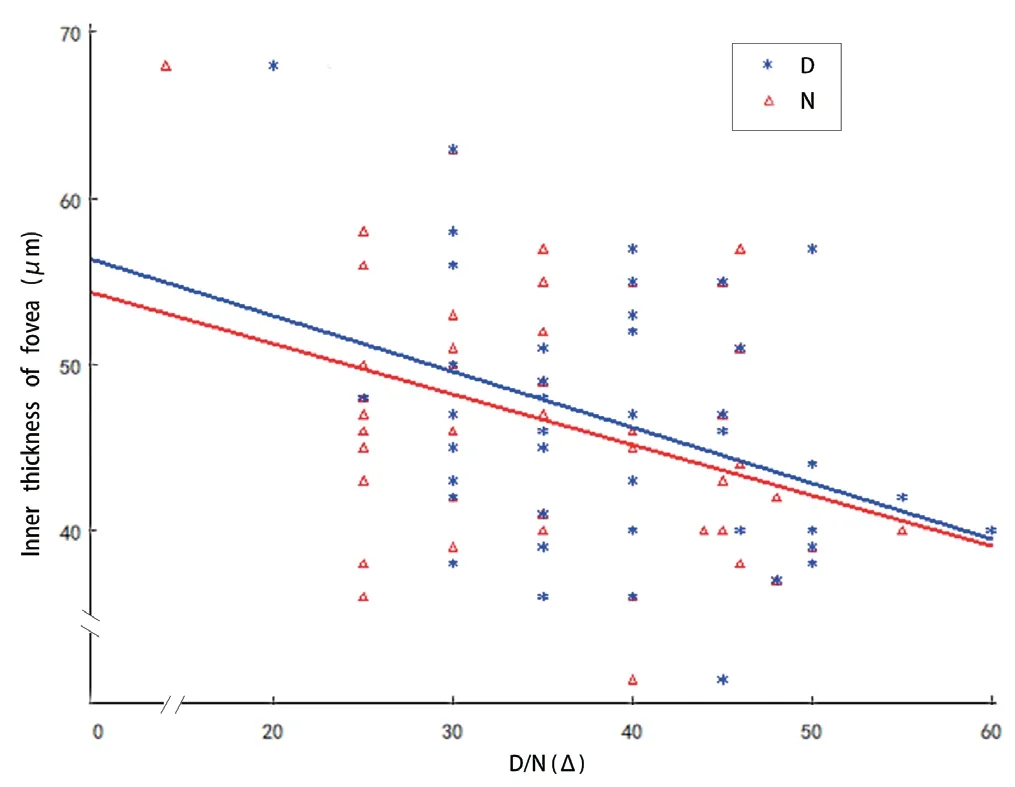
图4.内层黄斑中心凹视网膜厚度与远距、近距斜视度的相关性散点图Figure 4.Scatter plots showing the correlation between the inner thickness of fovea and the angle of exodeviation at distance (D) and at near (N)
而XT患者表现为恒定性的眼球向外偏斜,注视眼接收的视觉图像投射至该眼的黄斑中心凹,而主斜眼接收到的视觉刺激投射至视网膜非对应点,从而可能造成抑制或异常视网膜对应[16-17]。以往研究发现在异常双眼视功能的斜视患者中,黄斑区视网膜厚度存在上下方和鼻颞侧差异,颞上方视网膜厚度更薄[2]。尽管其研究纳入的研究对象数量少,但其结果推测斜视患者的异常视网膜对应可使其视觉传出神经退化,从而造成颞侧视网膜神经节细胞数量减少,而鼻侧视网膜主导的视觉投射未受到影响。本研究中在XT的主斜眼中得到了相似的发现,我们发现黄斑区颞侧旁中心凹区域内层视网膜厚度与对侧眼相比更薄。同时,主斜眼与对侧眼和正常对照眼相比,均出现SCP和DCP血流密度减少,其中SCP以上方减少为主,DCP以上下方和颞侧减少为主。在正常人群中黄斑旁中心凹血流密度与内层视网膜厚度呈正相关,与全层视网膜厚度无相关[5]。理论上视网膜厚度增加可能导致供氧和营养需求增加,从而增加视网膜血流灌注,反过来,血管体积增加也会造成视网膜厚度增加。而在本研究中虽然发现主斜眼黄斑区血流密度和内层颞侧视网膜厚度的变化,但对其进行相关性分析后显示结果并无相关性。然而,本研究发现内层黄斑中心凹视网膜厚度改变与斜视度数有相关性。斜视度数只是斜视疾病评价的一个维度,斜视的评价同时还包括控制力、立体视功能,以及视觉中枢尤其是融合中枢在疾病形成及进展中的影响[18-21]。但是本研究仅纳入了斜视度数这一参数,并且选择了斜视角度相对较大的研究对象,所以本研究的发现是否适用于外隐斜或者小角度斜视患者,仍有待进一步研究证实。
综上所述,本研究利用OCTA在XT和IXT患者中发现了黄斑区视网膜血流密度和视网膜厚度改变,有助于我们更加深入地理解和研究这类患者的病理生理机制。但本研究样本量相对较少、斜视参数评价指标单一,未来还需要进行大样本的多维度的深入纵向研究。
利益冲突申明本研究无任何利益冲突
作者贡献声明翟晶:收集数据;参与选题、设计、资料的分析和解释;撰写论文;根据编辑部的修改意见进行修改。俞雪婷、方伟、陈佳燕:参与收集数据及资料整理分析。侯立杰:参与选题、设计;修改论文中关键性结果、结论;根据编辑部的修改意见进行核修

