胰腺海绵状血管瘤1例及文献复习
钟婧娇 李玉岭 沙建平 弓静
1海军军医大学第一附属医院放射诊断科,上海 200433;232265部队医院影像科,广州 510220
【提要】 胰腺海绵状血管瘤病例罕见。本文报道1例胰腺海绵状血管瘤病例并进行文献复习,探讨该病的临床及影像学特征。
胰腺海绵状血管瘤指胰腺组织内出现的海绵状异常血管团,由众多不同管径的薄壁血管及纤维腔隙组成,且管腔内覆盖单层血管内皮细胞[1]。海绵状血管瘤为良性肿瘤,其包膜完整、生长缓慢、极少恶变,好发于四肢、躯干、内脏等部位,而内脏海绵状血管瘤多发生于肝脏,胰腺海绵状血管瘤则极为罕见[2]。本文回顾分析海军军医大学第一附属医院经病理确诊的1例胰腺海绵状血管瘤病例,并结合国内外文献报道,探讨该病的临床及影像学特征。
一、资料与方法
1.病例资料:患者男性,56岁。因“体检发现胰腺占位10 d”收治入院。无腹痛、腹胀、发热黄疸、恶心呕吐、腹泻、黑便等症状。既往高血压10年、糖尿病20年,口服降压药及降糖药,血压及血糖均控制良好,无家族遗传病史。体格检查未见明显异常。血、粪、尿常规,血生物化学指标,淀粉酶均未见异常;CEA、AFP、CA19-9等肿瘤指标均在正常范围。CT平扫示胰腺大小、形态如常,胰管无扩张,胰头部见一直径约2.9 cm类圆形低密度肿块影(图1A),增强后动脉期肿块呈斑片状不均匀强化(图1B),门静脉期强化区逐渐向瘤心扩展(图1C),延迟期呈等密度填充(图1D)。MRI平扫示胰腺形态大小正常,胰头部近十二指肠见大小约1.8 cm×2.4 cm类圆形占位,T1WI稍低信号(图2A)、T2WI高信号(图2B),增强后明显持续强化,胰管未见扩张(图2C),弥散受限(图2D)。诊断为胰头神经内分泌肿瘤。全麻下行开腹根治性胰十二指肠切除术+腹膜后淋巴结清扫术,手术顺利,术后恢复良好。
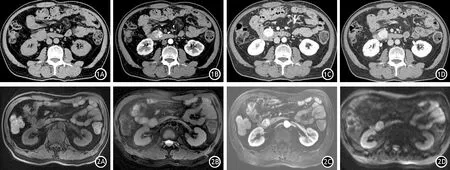
图1 CT平扫示胰腺大小、形态如常,胰管无扩张,胰头部见一直径约2.9 cm类圆形低密度肿块影(图1A),增强后动脉期肿块呈斑片状不均匀强化(图1B),门静脉期强化区逐渐向瘤心扩展(图1C),延迟期呈等密度填充(图1D)图2 MRI平扫示胰腺形态大小正常,胰头部近十二指肠见大小约1.8 cm×2.4 cm类圆形占位,T1WI稍低信号(图2A)、T2WI高信号(图2B),增强后明显持续强化,胰管未见扩张(图2C),弥散受限(图2D)
病理标本肉眼见胰腺占位组织,大小约2.0 cm×2.0 cm×1.5 cm,实性,质地中等,边界尚清,切面暗红色。镜下见肿瘤由管壁厚薄不均、管腔大小不一的小血管组成,管腔内衬单层内皮细胞,腔内充满红细胞(图3A)。免疫组织化学示CD31(+)(图3B)、CD34(+)(图3C)、ERG(+)、Ki-67(<1%)、D2-40(-)、CAM5.2(腺上皮+)。病理诊断为胰腺海绵状血管瘤。

图3 镜下见肿瘤组织小血管腔内充满红细胞(3A),免疫组织化学示CD31(3B)、CD34(3C)阳性表达
2.文献检索:分别以“胰腺海绵状血管瘤”、“pancreas hemangioma”为关键词,在CNKI和PubMed数据库上检索1990年1月至2022年1月间的相关中英文文献。纳入标准为经病理确诊为胰腺海绵状血管瘤;或经影像检查,排除其他疾病,最终诊断为胰腺海绵状血管瘤。排除重复报道病例及无法获取文献全文者。
二、结果
检索到中英文文献37篇、40例,加本组1例,共计41例胰腺海绵状血管瘤患者[1-37]。患者平均发病年龄为50岁(1个半月~79岁),其中女性29例(70.73%);临床表现为腹痛29例(70.73%),腹痛合并厌食、进食梗咽、发热、腹泻、黄疸、腰痛及背部放射痛等其他症状11例(26.83%),体检发现胰腺占位性病变而无任何症状7例[12,15,24,30,37](17.07%),多饮多尿伴皮肤瘙痒[6]、全身黄疸[34]、黑便[35]、头晕心悸[22]、单纯腰痛[31]各1例;实验室检查包括肿瘤标志物AFP、CEA、CA19-9、CA12-5等均为阴性;肿瘤位于胰头部19例(46.34%),胰头颈部6例(14.63%),胰体尾部8例(19.51%),无描述3例(7.32%);肿瘤大小(有描述39例)0.6~17.0(6.6±4.2)cm,其中有症状者肿瘤32例,无症状者肿瘤7例,有症状者肿瘤长径大于无症状者[(6.6±4.3)cm比(3.4±2.5)cm]。
超声检查示不均匀高回声、低回声及混杂回声囊性或囊实性占位,5例患者(12.20%)[5,14,22,28]多普勒超声未见血流或不丰富血流信号,6例(14.63%)[26,31-34,37]可见血流信号,尤其在囊实性的分界区,余病例未给出具体描述;4例[16,22,26,28]在EUS引导下行细针穿刺活检,未找到肿瘤细胞。均未发生出血并发症。CT平扫表现为低密度或混杂密度的多房囊或囊实性占位,病灶边界一般清晰,5例(12.20%)[7,11,24,29,32]因瘤内出血出现液平面;增强后19例(46.34%)表现为动脉期病灶边缘及分隔显著强化,10例(24.39%)中度或轻度强化,门静脉期逐渐向中心蔓延,延迟期可等密度填充;5例(12.20%)[4,19,22,24,28]未见肿瘤强化,门静脉期及延迟期也无造影剂填充。MRI平扫及增强示T1WI为等或低信号,T2WI为高信号,多表现为不均匀、混杂信号影,瘤内可见网格状的T1WI高信号影,5例(12.20%)见瘤内液平面,个别病例[15]出现典型的“皂泡样”改变。1例(2.44%)[18]行腹腔血管造影检查。
术前诊断为胰腺海绵状血管瘤仅4例[13,26,34,37](9.76%),37例误诊为胰腺其他肿瘤,包括浆液性或黏液性囊腺瘤、假性囊肿、导管内乳头状瘤、实性假乳头瘤、神经内分泌肿瘤、转移瘤、间叶组织肿瘤、胰腺恶性肿瘤等。
41例病例中3例未行手术[13,21,24],未获取病理组织,其余均行病理及免疫组织化学检查。11例[7-9,11,12,15,16,18,20,34,38]病理标本可见瘤内出血,6例标本未见出血,余24例未予描述。38例手术切除标本行免疫组织化学染色,CD31、CD34均阳性表达。
讨论胰腺脉管性肿瘤均为囊性病灶,发病率较低,仅占胰腺肿瘤的0.1%,主要包括胰腺血管瘤、血管肉瘤、成血管细胞瘤、血管外皮瘤、淋巴管瘤及淋巴管血管瘤,其中胰腺海绵状血管瘤则是更少见[20]。目前其确切的发病机制尚不清楚。参考肝脏海绵状血管瘤[38]的研究,可能的机制为胚胎发育过程中血管变异,导致血管异常增生,形成血管瘤;毛细血管感染变形后膨胀式生长,而非以新生血管为主的恶性增殖。Takahashi等[39]将海绵状血管瘤发育分为3个阶段。(1)增殖阶段,婴儿出生至1岁,毛细血管数量迅速增加;(2)退化阶段,幼儿1至5岁,毛细血管数量增加减少,并逐渐退化;(3)退化完成阶段,幼儿6至12岁,毛细血管退化完成,残留纤维脂肪组织。这就解释了成人胰腺海绵状血管瘤病例罕见的原因。通过41例胰腺海绵状血管瘤患者资料分析[5,13,14,18-37],胰腺海绵状血管瘤患者平均发病年龄为50岁,女性多见;临床表现以单纯腹痛为主,腹痛合并厌食、进食哽咽、发热、腹泻、黄疸、腰痛及背部放射痛等其他症状也常见;肿瘤好发于胰头,其次为胰体尾;肿瘤大小平均6.0 cm;肿瘤标志物均为阴性。症状产生的原因考虑为:(1)肿瘤较小时,占位效应小,同时瘤内部不易出血,常常无症状;(2)肿瘤较大时,占位效应明显,对胆管、胰管等周围组织产生压迫,同时肿瘤由于体积增大、瘤内血管壁薄弱,极易发生出血,甚至引发休克。
由于胰腺海绵状血管瘤病例稀少,症状也不典型,术前诊断极易漏诊、误诊。本研究中41例患者仅4例[13,26,34,37]根据临床表现、典型的影像检查诊断为胰腺海绵状血管瘤,其余37例患者均被误诊为其他胰腺肿瘤,术前正确诊断率仅为9.76%,因此提高对胰腺海绵状血管瘤临床及影像特征的认识是十分必要的。
胰腺海绵状血管瘤常规的影像学检查主要有普通超声、多普勒超声、EUS、ERCP、CT、MRI及MRCP。海绵状血管瘤在超声下主要表现为囊性或囊实性占位,内可见壁厚不一的混杂分隔,可出现高回声、低回声及混杂回声,部分病例因瘤内出现静脉石或钙化表现出点状强回声,当肿瘤伴有出血时囊内可见液体影。多普勒超声在典型病例中可见清晰血流信号,但大部分病例主要表现为没有血流信号或轻度静脉血流信号,这主要由海绵状血管瘤病理结构决定,当存在较明显动静脉血管时,血流信号丰富明显;当瘤内出现血栓、管壁纤维化或者出血时,血流信号降低或消失,或者血管中仅含浆液时,无血流信号,此时诊断的难度也随之增大。EUS-FNA对胰腺海绵状血管瘤诊断无特异性。ERCP、MRCP检查主要作为胰胆管的辅助检查,若肿瘤较小尚未压迫胆总管或主胰管,结果表现正常。CT平扫时表现为低密度或混杂密度的多房囊或囊实性占位,病灶一般边界清晰,部分病例因瘤内出血出现液平面。增强后典型病例表现为动脉期病灶边缘及分隔显著强化,门静脉期逐渐向中心蔓延,延迟期可等密度填充,具有血管瘤鲜明的“快进慢出”特征。而长径较小的病灶,CT检查结果则较为复杂,动脉期可表现为显著强化、中度或轻度强化,甚至不强化;门静脉期及延迟期也无造影剂填充。因此,Lee等[22]认为,即使CT检查未见强化也不能轻易排除胰腺海绵状血管瘤诊断。此类病例未见强化的原因考虑为瘤内血管壁较厚,管腔狭小,造影剂很难流入。MRI平扫及增强显示T1WI为等或低信号,T2W高信号,且多为不均匀、混杂信号影;瘤内可见网格状的T1WI高信号影,个别出现“皂泡样”改变。如果合并瘤内出血,则可出现液平面。Lu等[24]认为,血液的停滞或缓慢流动导致了沉淀作用,上液层为未凝结的血浆,呈T1WI、T2WI高信号;下液层为沉积的红细胞,T1WI上信号较正常胰腺稍高,T2WI上则比上液层稍低。血管造影表现为胰体多囊性血管增生,有一定诊断价值,但相较于超声、CT、MRI,血管造影价格昂贵,并且为有创操作,目前仍没有得到推广。
胰腺海绵状血管瘤肉眼观肿瘤表面粗糙,可呈红色、灰褐色;包膜完整、质地柔软;切面呈海绵状、囊性空腔;囊腔内可见血凝块或纤维化结缔组织。显微镜下见大小及管壁厚度不一的血管,从球样毛细血管到较大的海绵状间隙,腔内均匀覆盖单层血管内皮细胞,胞核均匀无异型性;部分血管内见巨噬细胞、含铁血黄素、新鲜血栓或机化血栓;部分血管未参与血液循环,其内充满浆液。免疫组织化学染色示Ⅷ因子相关抗原FⅧ-RAg(+),血小板-内皮细胞黏附分子CD31(+)、CD34(+),血管源性肿瘤标志物ERG(+),而淋巴管内皮细胞特异性标志物D2-40(-),说明与血管内皮细胞起源一致。
综上所述,胰腺海绵状血管瘤罕见,不典型病例术前诊断极具挑战,提高对该病的临床及影像学特征认识,有助于提高该病的术前诊断率及指导临床进行精准治疗。
利益冲突所有作者声明无利益冲突

