产后出血输血的影响因素分析及预测模型构建
潘晔 陆艳 王婕 张雅琴 沈学萍
产后出血是指胎儿娩出24 h内,阴道分娩者出血量≥500 ml,剖宫产者出血量≥1 000 ml[1]。研究发现产后出血是我国产妇死亡的首要原因[2]。Ferrer等[3]研究发现从产妇产后出血到死亡平均时间为2 h,及时的止血和输血治疗可以提高救治成功率,输血还可以有效提高产妇血液的携氧能力,纠正凝血障碍[4]。因此,术前评估产后出血风险、正确预测是否需要输血对提高救治成功率极为重要。本研究通过对产后出血患者资料总结,分析影响输血的独立危险因素,并构建输血的预测模型,为临床产科术前预测输血提供科学依据。
1 对象和方法
1.1 对象 选取2015年6月至2022年6月湖州市妇幼保健院产后出血患者322例为研究对象,其中产后出血有输血者89例(输血组),产后出血未输血者233例(未输血组)。纳入标准:(1)满足产后出血诊断标准;(2)孕妇资料完整;(3)无输血禁忌证。排除标准:(1)外伤等原因导致出血;(2)合并有肿瘤;(3)有感染性疾病;(4)交流障碍者。本研究经湖州市妇幼保健院医学伦理委员会审批通过,所有患者均知情同意。
1.2 资料收集 收集患者年龄、孕周、孕次、产次、产前1周内BMI、子宫手术史(剖宫产史、子宫肌瘤手术史等)、产前Hb、前置胎盘、胎盘植入、胎盘早剥、妊娠期糖尿病、妊娠期高血压、凝血相关疾病、子痫/子痫前期发生情况等临床资料。
1.3 构建预测模型 将上述临床指标进行单因素分析,单因素分析中P<0.05的因素采用多因素logistic回归分析筛选出产后出血需要输血的独立危险因素,按照独立危险因素的回归系数构建预测模型。
1.4 统计学处理 采用SPSS 22.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。采用ROC曲线评估各独立危险因素及联合预测因子预测产后出血输血的效能,并对联合预测模型行Hosmer-Lemeshow拟合优度检验。P<0.05为差异有统计学意义。
2 结果
2.1 影响产后出血输血的单因素分析 输血组患者年龄、子宫手术史比例、前置胎盘、胎盘植入、凝血相关疾病发生率均高于未输血组,差异均有统计学意义(均P<0.05),其余指标比较差异均无统计学意义(均P>0.05),见表1。
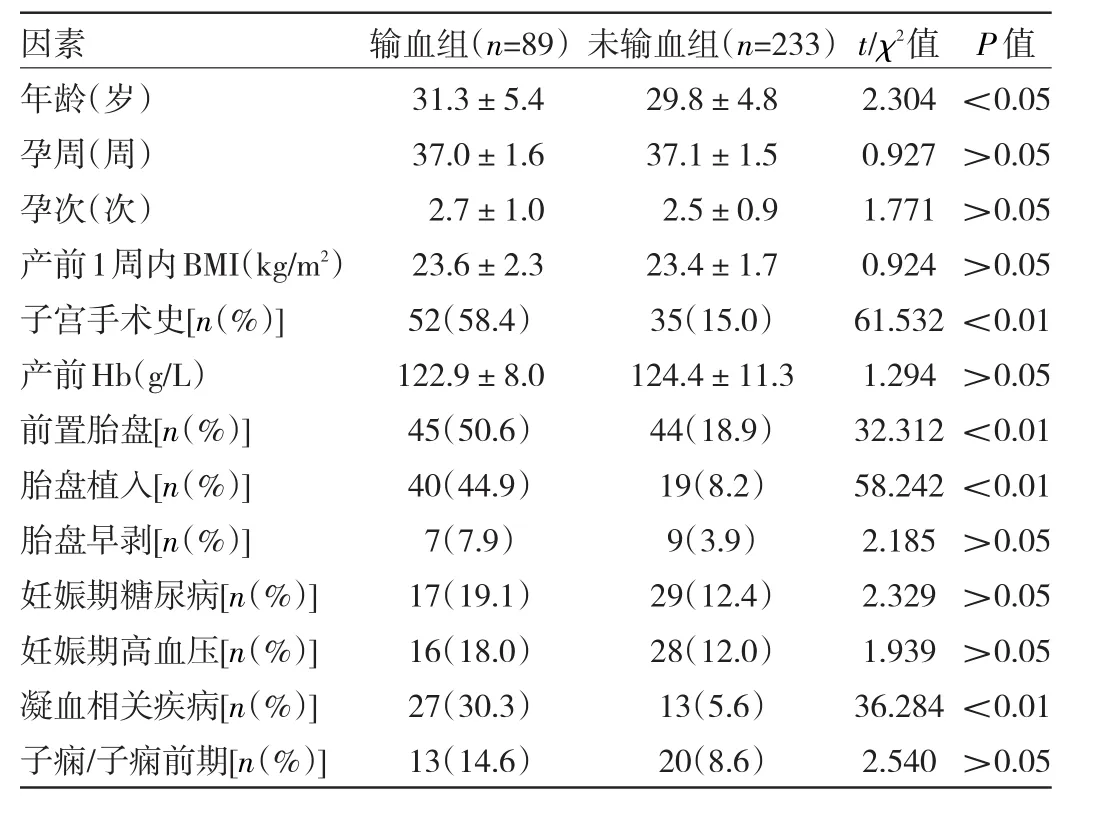
表1 影响产后出血输血的单因素分析
2.2 影响产后出血输血的多因素分析 以上述P<0.05的年龄、子宫手术史、前置胎盘、胎盘植入、凝血相关疾病为自变量,以产后出血是否输血为因变量,进行多因素logistic回归分析,结果显示子宫手术史、前置胎盘、胎盘植入、凝血相关疾病均是影响产后出血输血的独立危险因素(均P<0.05),见表2。子宫手术史预测产后出血输血的AUC最大,但仅为0.717,预测产后出血输血的效能中等,见表3。
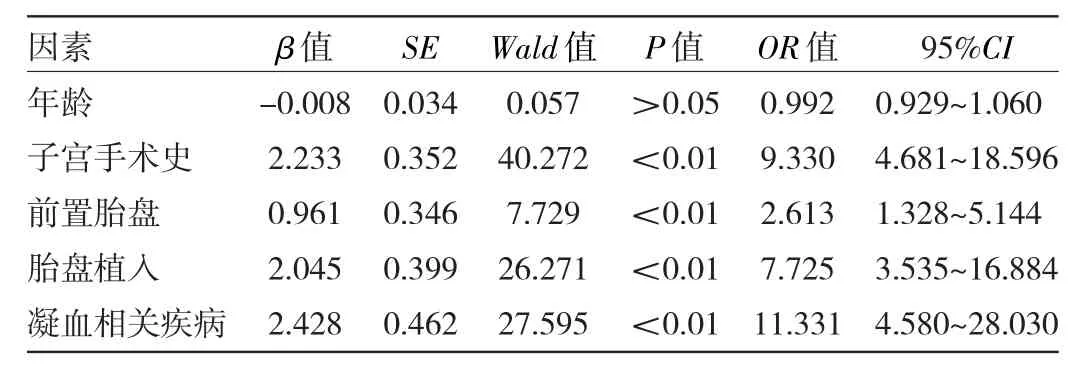
表2 影响产后出血输血的多因素分析

表3 各独立危险因素的AUC
2.3 联合预测因子的构建及验证 根据各危险因数的回归系数的权重建立联合预测因子,联合预测因子=2.233×子宫手术史+0.961×前置胎盘+2.045×胎盘植入+2.428×凝血相关疾病,联合预测因子的灵敏度为0.730,特异度为0.888,约登指数为0.618,截断值为2.331,经过ROC曲线分析得到AUC=0.855,见图1。对联合预测模型行Hosmer-Lemeshow拟合优度检验,χ2=13.675,v=8,P>0.05。联合预测因子的AUC均大于各独立危险因素(均P<0.01),见表4。
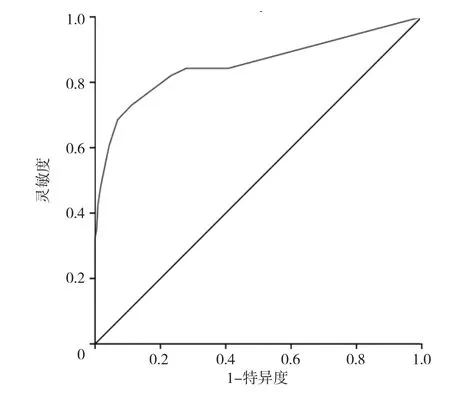
图1 联合预测因子预测产后输血的ROC曲线
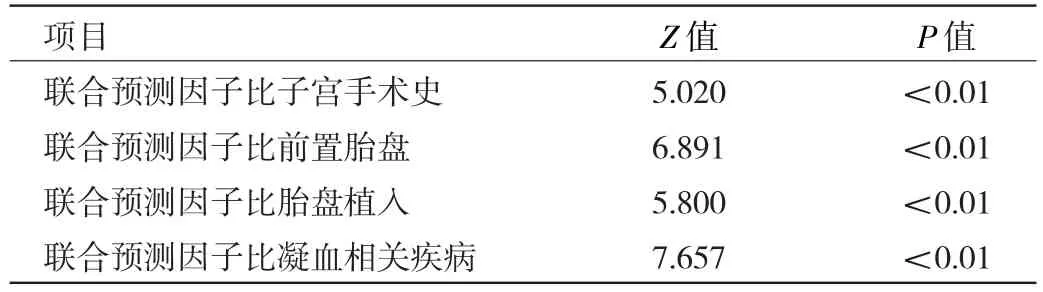
表4 联合预测因子与各独立危险因素的AUC比较
3 讨论
随着国家二胎政策的开放,剖宫产术后再次妊娠及高龄产妇的人数不断增加,产科大出血发生率不断增加,输血的人次及输血量也不断增加,给输血部门带来了巨大的挑战。产后出血是全世界孕产妇死亡的重要原因,输血已成为抢救的重要措施之一[4]。近年来产后出血的研究报道主要集中在产后出血输血的原因分析及影响因素评估[2,5-9],未见有预测性分析报道,本研究对产后出血患者进行分组研究,寻找影响产后出血输血的独立危险因素,构建预测模型,为预测产后出血输血提供科学依据。
本研究结果发现前置胎盘、胎盘植入均为产后出血输血的独立危险因素,OR值分别为2.613(95%CI:1.328~5.144)、7.725(95%CI:3.535~16.884),输血组患者前置胎盘、胎盘植入发生率均高于非输血组,这与张文等[2]研究结果一致。本研究发现输血组患者子宫手术史比例为58.4%,明显高于非输血组的15.0%,多因素logistic分析发现有子宫手术史患者发生产后出血输血是无子宫手术史患者的9.330倍,有子宫手术史的患者有较高的产后出血输血的风险。结合既往文献分析认为子宫手术后子宫肌纤维完整性被破坏,分娩过程中削弱了子宫收缩的对称性、缩复作用,可发生持续性出血,从而增加产后出血输血量[10-11]。本研究中凝血相关疾病也是影响产后出血输血的独立危险因素,凝血相关疾病发生产后出血输血是无凝血相关疾病的11.331倍,这与国内外学者报道结果一致[12-13],分析原因为产后出血凝血期间会消耗大量凝血因子,如果孕妇本身有凝血相关疾病,使得凝血和抗凝血系统失衡,造成高凝状态转化为低凝状态,可加重产后出血,需要增加输血量。
产后出血输血的影响因素较多,任何单一的危险因素预测的效果有限,存在不够完善的缺点。本研究发现影响产后出血输血的独立危险因素为前置胎盘、胎盘植入、子宫手术史、凝血相关疾病,AUC最大的仅为0.717,预测效能中等,多因素logistic回归模型构建联合预测因子的AUC=0.855,灵敏度为0.730,特异度为0.888,Hosmer-Lemeshow拟合优度检验显示P>0.05,联合预测因子与各独立危险因素之间AUC比较差异均有统计学意义,以上均提示联合预测模型在预测产后出血输血的效能更好。
综上所述,前置胎盘、胎盘植入、子宫手术史、凝血相关疾病是产后出血输血的独立危险因素,本研究多因素logistic回归模型构建联合预测因子可以对各因素直接进行量化分析,且有较好的预测效能。

