椎间孔镜技术与胶原酶溶解术治疗极外侧型(II 型)腰椎间盘突出症的疗效比较*
赵家贵 张荣宜 朱本藩 赵 龙 王立奎
(安徽医科大学第一附属医院疼痛科,合肥 230022)
极外侧型腰椎间盘突出症 (far-lateral lumbar disc herniation, FLLDH) 是腰椎间盘突出症的特殊类型,占腰椎间盘突出的6.5%~12%[1,2]。FLLDH 是因突出或脱出的椎间盘组织位于椎间孔内或椎间孔外,从而导致神经根在椎间孔内或椎间孔外区受到突出或脱出椎间盘组织的直接机械性压迫或炎性刺激,造成同节段神经根支配区的下肢放射性疼痛,同时可能伴有不同程度的神经功能受损[3~5]。根据突出的髓核位于椎间孔内或外部,周跃等[6]把极外侧型突出分成孔内型(I 型)、孔外型(II 型)及混合型(III 型)三种亚型。极外侧型腰椎间盘突出症通常疼痛症状较重同时伴有神经功能损伤,既往通常采用手术治疗或保守治疗,保守治疗常常疗效不佳[7~9],外科手术带来的创伤较大,病人恢复时间较长[10~12]。近年来随着脊柱微创技术的迅猛发展,椎间孔镜技术被越来越多应用于治疗极外侧腰椎间盘突出症[11,13]。胶原酶髓核化学溶解术[14,15]作为疼痛科最“古老”的技术之一,在国内运用已有三十余年的历史,至今仍在临床广泛应用。安徽医科大学第一附属医院疼痛科在临床中使用椎间孔镜技术和胶原酶髓核化学溶解技术治疗FLLDH 病人,两种治疗手段均获得满意的临床效果。但目前尚未有这两种治疗技术的临床疗效比较报道。因此,本研究分别应用椎间孔镜技术和胶原酶髓核化学溶解术治疗II 型FLLDH,并对临床疗效进行比较。
方 法
1.一般资料
本研究经安徽医科大学第一附属医院伦理委员会批准备案(伦理批号P2021-11-16),选取2016年1 月至2020 年12 月疼痛科收治的FLLDH 病人62 例。所有病人均签署书面知情同意书,按照入院先后顺序随机分为靶点注射胶原酶髓核化学溶解术组(A 组)和椎间孔镜技术组(B 组),其中A 组30 例,B 组32 例。A 组 中L3-4突 出2 例,L4-5突 出18 例,L5S1突出10 例;B 组中L3-4突出4 例,L4-5突出17 例,L5S1突出11 例。两组病人入院时均进行常规化验检查、心电图和胸部CT 检查等。术前均进行腰椎正侧位片、过伸过屈位片、腰椎MRI 及CT 检查等。A 组病人年龄最大87 岁,年龄最小32岁。B 组病人年龄最大81 岁,年龄最小30 岁。两组病人ASA 分级均为I 级或II 级,一般资料比较差异无统计学意义(见表1)。

表1 两组病人一般资料比较Table 1 Comparison of general data between the two groups of patients
纳入标准:①影像学资料显示为单节段极外侧型椎间盘突出;②症状以单侧下肢放射痛为主,疼痛部位与影像学显示受压的神经根相符合;③正规保守治疗3 个月以上效果不佳或无效。
排除标准:①伴有腰椎不稳和腰椎节段性滑脱;②腰椎椎间孔骨性狭窄;③突出物钙化;④合并有精神疾病、严重器质性疾病、恶性肿瘤或出血倾向者。
2.仪器和药物
椎间孔镜(SPINENDOS,德国,内径 3.75 mm,外径 6.3 mm);胶原酶(辽宁味邦生物制药有限公司,600 U/支);亚甲蓝注射液(2 ml:20 mg,济川药业集团有限公司);碘海醇注射液(50 ml:15 g,通用电气药业有限公司)。
3.手术方法
A 组采用靶点注射胶原酶髓核化学溶解术:病人于CT 室扫描床取俯卧位,连接心电监护,腹下垫一薄枕,常规扫描责任间盘,确定突出物位置,设计穿刺路径,确定进针角度和深度(见图1A)。常规消毒、铺巾、局部麻醉,采用18G 硬膜外穿刺针缓慢穿刺至突出物位置,即靶点(见图1B)。再注入消炎镇痛混合液(2%利多卡因3 ml、复方倍他米松1 ml、生理盐水1 ml)5 ml。置入针内针至突出物内(见图1C),等待15 min,观察病人双下肢感觉、运动情况及有无脊髓麻醉体征。15 min 后若病人出现脊髓麻醉体征,则放弃注射胶原酶;若病人无脊髓麻醉体征,经过内针注入胶原酶400 U (1 ml)至突出物内,然后退出内针,再经硬膜外针注入胶原酶800 U (2 ml) 至突出物表面,术毕,拔出穿刺针,无菌敷料覆盖穿刺点,安返病房。术后嘱病人于术后3 天下床佩戴腰围自由活动。
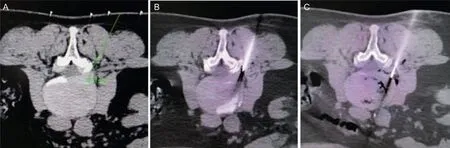
图1 靶点注射胶原酶手术流程(A)穿刺针的模拟路径;(B) 18G 穿刺针的穿刺位置;(C)针内针的穿刺位置Fig. 1 Operation process of targeted injection of collagenase chemonucleolysis(A) Route simulation of puncture; (B) The location of 18G needle; (C) The location of needle in 18G needle.
B 组采用椎间孔镜技术:(1)穿刺与造影:病人于手术室取俯卧位或侧卧位(患侧在上),C 形臂正位透视标记棘突中线和责任椎间隙水平线,在责任椎间隙水平线上沿棘突中线向患侧旁开6~8 cm,再向头侧平移1~2 cm 处即为穿刺点。常规消毒、铺巾、局部麻醉,18G 穿刺针逐层浸润麻醉,平行椎间隙穿刺抵至椎间孔上关节突腹侧面,此时病人可能会出现出口神经根刺激症状。将穿刺针在缓慢向前推进1 cm 左右,C 形臂正位透视显示穿刺针尖位于关节突关节连线外侧缘,侧位透视显示穿刺针尖位于椎间隙椎体后缘连线(见图2A, B),行椎间盘造影(碘海醇4 ml + 亚甲蓝1 ml),可见造影剂分布于突出的椎间盘组织(见图2C, D),此时病人可诱发或复制术前症状,验证术前诊断。(2)置入工作套管:沿18G 穿刺针置入导丝,退出穿刺针,以导丝为中心切开一7~8 mm 长的切口,置入逐级扩张器以扩张软组织,退出逐级扩张器,置入“铅笔头”状扩张器,再置入工作套管,工作套管斜口朝向腹侧椎间盘(见图2E, F)。(3)摘除突出物、松解神经根。经工作套管置入内镜,射频刀头分离镜下软组织、暴露蓝染的突出物(见图2G),分次、缓慢取出蓝染突出物,360°松解头侧神经根(见图2H),射频刀头镜下止血、皱缩纤维环,结束手术,缝合1 针,安返病房。术后嘱病人于术后24 h 下床佩戴腰围自由活动,术后1 周拆线。

图2 经皮椎间孔镜术中图片(A, B)术中穿刺针的正、侧位位置;(C, D)术中注射造影剂的分布情况;(E, F)术中工作套管的正、侧位位置;(G)术中镜下蓝染的突出物和受压的出孔神经根;(H)镜下突出物的摘除和神经根减压后的情况Fig. 2 Intraoperative radiographs of percutaneous transforaminal endoscopic discectomy (PTED)(A, B) Anteroposterior and lateral intraoperative radiographs of spinal needle; (C, D) Anteroposterior and lateral intraoperative radiographs of contrast medium injected through the spinal needle; (E, F) Anteroposterior and lateral intraoperative radiographs of the location of working cannula; (G) Intraoperative endoscopic view of the colored herniation and the compressed exiting nerve root; (H) Endoscopic view of the removal of herniation and decompression of exiting nerve root.
4. 观察指标及疗效评定
分别于术前、术后1 天、1 周、3 个月、6 个月采用疼痛视觉模拟评分法 (visual analogue scale,VAS) 评分和Oswestry 功能障碍指数[16](Oswestry disability index, ODI) 评价疼痛及功能障碍情况,末次随访时采用Macnab 标准评价临床疗效。VAS 评分0 代表无痛;1~3 分为轻度疼痛;4~6 分为中度疼痛并影响睡眠;7~10 分为难以忍受的重度疼痛。ODI 问卷由10 个问题组成,每个问题有6 个选项,每个问题的最高得分为5 分,选择第一个选项得分为0 分,依次选择最后一个选项得分为5 分。如果有10 个问题都做了回答,计分方法是:实际得分/50×100%,如果有一个问题没有回答,计分方法是:实际得分/45×100%。得分越高表明功能障碍越严重。Macnab 标准如下,优:疼痛消失、无运动功能受限、恢复正常工作和生活;良:偶有疼痛、原有症状大部分消失、能做轻体力工作;可:症状有改善、但仍有疼痛、不能坚持正常工作;差:仍有神经根型症状、体征,需进一步治疗。术后6个月采用Macnab 标准评价疗效。优良率 = (优+良)例数/总例数×100%。
术后6 个月复查MRI 或CT,对突出物变化情况进行评价。根据椎间盘突出指数计算椎间盘突出物缩小程度。椎间盘突出指数[17](index of vertebral disc herniation, IDH),即突出物的矢状径×横径/椎管的矢状径×横径。突出物的缩小率=(治疗前IDH -随访时IDH)/治疗前IDH ×100%。突出物缩小程度的评定标准如下,重度缩小:突出物缩小率≥50%;中度缩小:25%≤突出物缩小率< 50%:轻度缩小:突出物缩小率< 25%;无缩小:突出物无缩小。明显缩小率 =(重度缩小例数+中度缩小例数)/病例数×100%。
5. 统计学分析
采用SPSS 18.0 统计软件进行数据分析,计量资料以均数±标准差(±SD) 表示,组内不同时间点比较采用单因素方差分析,组间比较采用独立样本t检验,等级资料比较采用秩和检验,计数资料比较采用X2检验。P< 0.05 为差异有统计学意义。
结 果
1.两组病人术后并发症情况
两组病人均未出现神经根损伤,无下肢肌力下降等并发症。B 组有1 例发生摘除突出物后出血,出血量50 ml,经导杆压迫后,出血自行止住。B组有1 例发生术后一过性神经支配区麻木感,但肌力正常,原有疼痛消失。经脱水、营养神经治疗后,1 周后麻木感消失。A 组病人没有出现术中出血及术后麻木情况。A 组手术时间明显短于B 组。两组病人均未发生术后感染等并发症。
2.两组病人VAS 评分和ODI 比较
两组病人术前VAS 评分无显著性差异,术后第1 天、1 周、3 个月、6 个月VAS 评分均较术前显著降低(P< 0.05,见表2);术后各时间点两组间比较,差异无统计学意义(P> 0.05,见表2)。两组病人术后第1 天、术后1 周、术后3 个月和6个月ODI 评分均较术前显著降低(P< 0.05,见表3);术后各时间点两组间比较,差异无统计学意义(P> 0.05,见表3)。两组病人术后随访与术前比较均有显著性差异,说明两种治疗方法均有疗效。
表2 两组病人手术前后VAS 评分比较(±SD)Table 2 Comparisons of VAS score between groups at different time point (±SD)

表2 两组病人手术前后VAS 评分比较(±SD)Table 2 Comparisons of VAS score between groups at different time point (±SD)
*P < 0.05,与术前相比;*P < 0.05, compared with before operation.
术后6 月6 months after operation A 30 8.8±0.5 2.8±0.6* 1.7±0.5* 1.5±0.8* 1.5±0.6*B 32 8.4±1.0 2.4±0.5* 1.6±0.5* 1.5±0.5* 1.4±0.4*组别Group例数Cases术前Before operation术后第1 天1 day after operation术后1 周1 week after operation术后3 月3 months after operation
表3 两组病人手术前后ODI 评分比较(±SD)Table 3 Comparisons of ODI between groups at different time point (±SD)

表3 两组病人手术前后ODI 评分比较(±SD)Table 3 Comparisons of ODI between groups at different time point (±SD)
*P < 0.05,与术前相比;*P < 0.05, compared with before operation.
术后6 月6 months after operation A 30 78.0±12.1 22.4±6.4* 18.6±5.4* 17.4±6.4* 15.8±6.5*B 32 78.5±18.3 19.0±5.4* 17.2±4.5* 15.3±5.5* 12.5±4.6*组别Group例数Cases术前Before operation术后第1 天1 day after operation术后1 周1 week after operation术后3 月3 months after operation
3.两组病人术后6 个月Macnab 标准评定
两组病人术后6 个月采用Macnab 标准进行疗效评定:A 组:优21 例 (70%),良6 例 (20%),可2 例 (6.7%),差1 例 (3.3%),优良率90.0%;B 组:优25 例 (78.1%),良5 例 (15.6%),可1 例 (3.1%),差1 例 (3.1%),优良率93.8%;两组优良率无显著性差异(见表4)。

表4 两组病人术后6 月的疗效评价Table 4 Comparative effectiveness between two groups at 6 months post-operation
4.两组病人术后影像学复查情况
术后6 个月复查CT 或MRI,并与术前影像进行比较(见图3)。A 组突出物明显缩小者为93.3%,B 组突出物明显缩小者为93.8%,两组比较差异无统计学意义(见表5)。说明两组病人术后6个月影像学与术前相比方面均有显著性变化,两组间相比术后影像学变化差异无统计学意义。
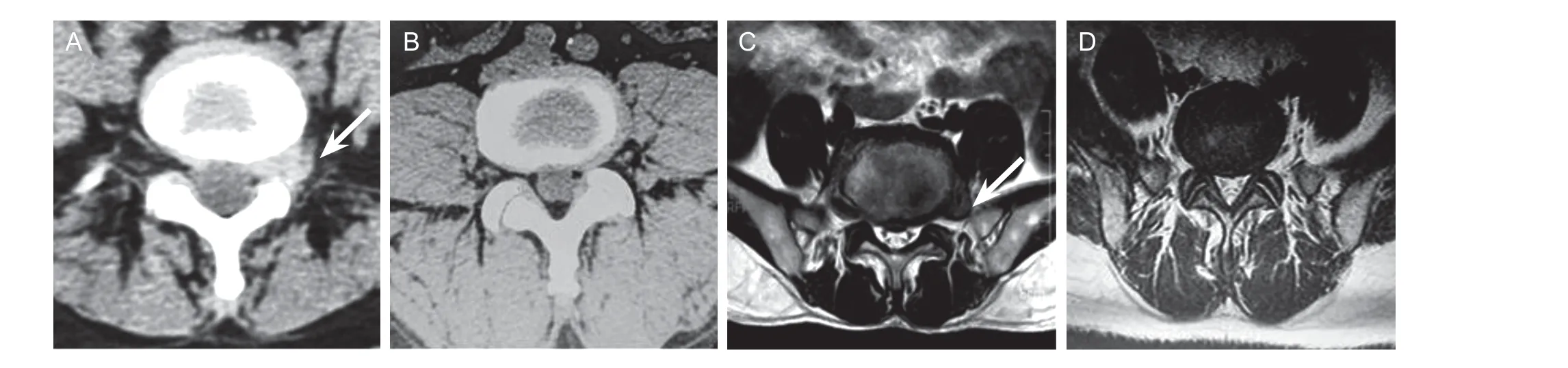
图3 两组病人术前、术后影像学比较(A, B) A 组术前和术后的椎间盘CT 影像;(C, D) B 组术前和术后的椎间盘MRI 影像白色箭头所指为术前突出物Fig. 3 Comparison of images before and after treatments between group A and group B(A, B) CT images of intervertebral disc before and after treatment in group A; (C, D) MRI images of intervertebral discbefore and after treatment in group B.The white arrow refers to the before treatment protrusion.

表5 两组病人术后6 月的影像学变化比较Table 5 Comparison of the image between two groups at 6 months post-operation
讨 论
极外侧型腰椎间盘突出症(FLLDH)在由Abdullah等[18]于1974 年首次提出,主要是指突出的椎间盘组织位于椎间孔内或孔外,导致其相应节段的脊神经根受到直接的机械性压迫或炎性刺激[3],从而引起腰背部疼痛及下肢的发射性疼痛,由于突出的椎间盘组织可直接压迫椎间孔处的背根神经节,因此有时会伴有下肢的感觉运动功能障碍[5,19]。有学者认为FLLDH 的发生因素主要与腰椎的旋转负重应力有关[20]。腰椎在旋转负重应力的长期作用下,椎间盘后外侧的纤维环反复承受最大剪切应力,最终导致该区域的纤维环破裂,椎间盘组织从而突出于椎间孔内或孔外。除此之外,其发病还可能与腰椎退行性变、关节突关节不稳及周围韧带软组织慢性损伤等因素有关[21]。
周跃等[6]根据影像学表现将FLLDH 分为椎间孔内型(I 型)、椎间孔外型(II 型)与混合型(III型)。混合型突出影像学表现为突出或脱出的椎间盘组织不仅位于椎间孔内,还位于椎间孔外,临床上可表现为“行走根”和“出孔根”的双神经根受压的临床症状和体征,从而需行双神经根减压。本研究入组的病例均为II 型突出,即椎间孔外型极外侧型突出。使得靶点穿刺较容易,且无须做关节突成形,置入椎间孔镜工作套管也变得非常容易。
胶原酶具有专一溶解胶原蛋白的特性[22],能特异性地溶解髓核及纤维环中的I 型、II 型胶原蛋白,通过将胶原蛋白降解为氨基酸被自身吸收,进而减轻椎间盘内的压力,减轻突出物对神经根的压迫,达到治疗疾病的目的。1999 年,陈家骅等[23]提出“靶位注射,酶溶底物”的理念,大大提高了注射胶原酶治疗椎间盘突出症的有效率,并降低了术后不良反应。本研究中,也是采用靶位穿刺的理念,在CT 引导下,个体化设计穿刺路径,采用针内针穿刺技术,外针抵达突出物表面,内针抵达突出物中央,内、外针均注射一定剂量的胶原酶,使得突出物的表面和内部能够同时发生生物降解,有效降低突出物对神经根的压力,避免了术后一过性突出物对神经根的压力增大,从而避免术后一过性的症状加重。注射胶原酶之前常规注射局部麻醉药试压,防止穿刺针刺破神经根袖和硬脊膜而未被发现,有效避免了胶原酶误入蛛网膜下腔和神经根鞘内的风险。
FLLDH 多年来常采用传统的经后路半椎板和关节突切除术为主[2,10,12]。近几年随着微创脊柱内镜手术的迅猛发展,经皮椎间孔镜技术发生了革命性的变化,已可以完成各种类型腰椎间盘突出的手术摘除。本研究B 组病例中,术前均行常规椎间盘CT 扫描,并在计算机模拟穿刺路径,记录穿刺点距离棘突中线旁开数值,手术时根据此数值进行定位,靶向置管。这种置管方法不需要进入椎管,不会影响椎管内组织,而是以出孔神经根为相应的靶点。局部麻醉下进行逐级扩张,无须使用环锯和磨钻等扩孔器械,对出孔神经根的刺激较小。此方法无须处理关节突及韧带,可有效缩短手术时间,与段丽群等[13]报道的时间相比,本研究中B 组病人平均手术时间缩短了20 分钟以上,并且本研究B 组手术时间最长的病人仅61 分钟。因旁开距离较经典侧方入路小,工作套管及内镜未进入椎管,内镜的摆动幅度较大,镜下可以观察到更广泛的视野,因此可以对出孔神经根进行360°全方位减压。椎间孔处血供丰富,应使用射频刀头进行充分预止血、暴露突出物。本研究中B 组有1 例病人因突出物与血管粘连,在摘除突出时发生出血,出血量约50 ml,射频刀头止血未果,后退出内镜,经工作套管放入“铅笔头”状导杆压迫止血,压迫10 分钟,出血停止。B 组1 例病人出现术后相应神经分布区的麻木感,肌力正常。经对症治疗后,1 周后缓解。有文献报道手术后的神经根痛觉过敏和烧灼样疼痛是FLLDH 术后最常见的并发症,发生率为7%~25%[6,11]。其确切原因尚不清楚,有学者认为可能手术操作过程中过度刺激或损伤神经根和背根神经节[14],特别是工作套管位置太靠近椎间孔头端,从而挤压神经根和背根神经节,以及射频刀头的功率过大或过度使用均是导致术后神经根充血水肿和脊神经节炎的主要致伤原因[24]。因此术中的精细操作尤为重要。有文献报道在手术结束时经工作套管注射倍他米松可预防和减轻术后的神经根充血水肿和脊神经节炎[14],具有积极的临床意义。
综上所述,本研究结果显示胶原酶髓核溶解术和椎间孔镜技术治疗极外侧II 型腰椎间盘突出症的术后疗效和并发症方面均无显著性差异,特别是两组病人的术后VAS 评分均低于3 分,疼痛得到有效缓解。与此同时,两种治疗方法在对术后的突出物明显缩小率均能达到90%以上,表明两种技术均具有创伤小、出血少、并发症少、不破坏脊柱正常稳定性等优点。虽然采用胶原酶髓核溶解术具有手术时间短的优势,但在术后应考虑到胶原酶与突出物需要充分的作用时间,病人须卧床3 天。行椎间孔镜技术需要较高的镜下操作技巧和空间立体思维,对术者要求较高,需严格把握适应证。由于本研究是单中心的临床病例观察研究,其结果可能受到样本量较小、随访时间较短等因素影响,有待进一步深入研究。
利益冲突声明:作者声明本文无利益冲突。

